Как я сломала плечо, поскользнувшись на мраморном полу в Норвегии

Этот текст написала читательница в Сообществе. Бережно отредактировано и оформлено по стандартам редакции
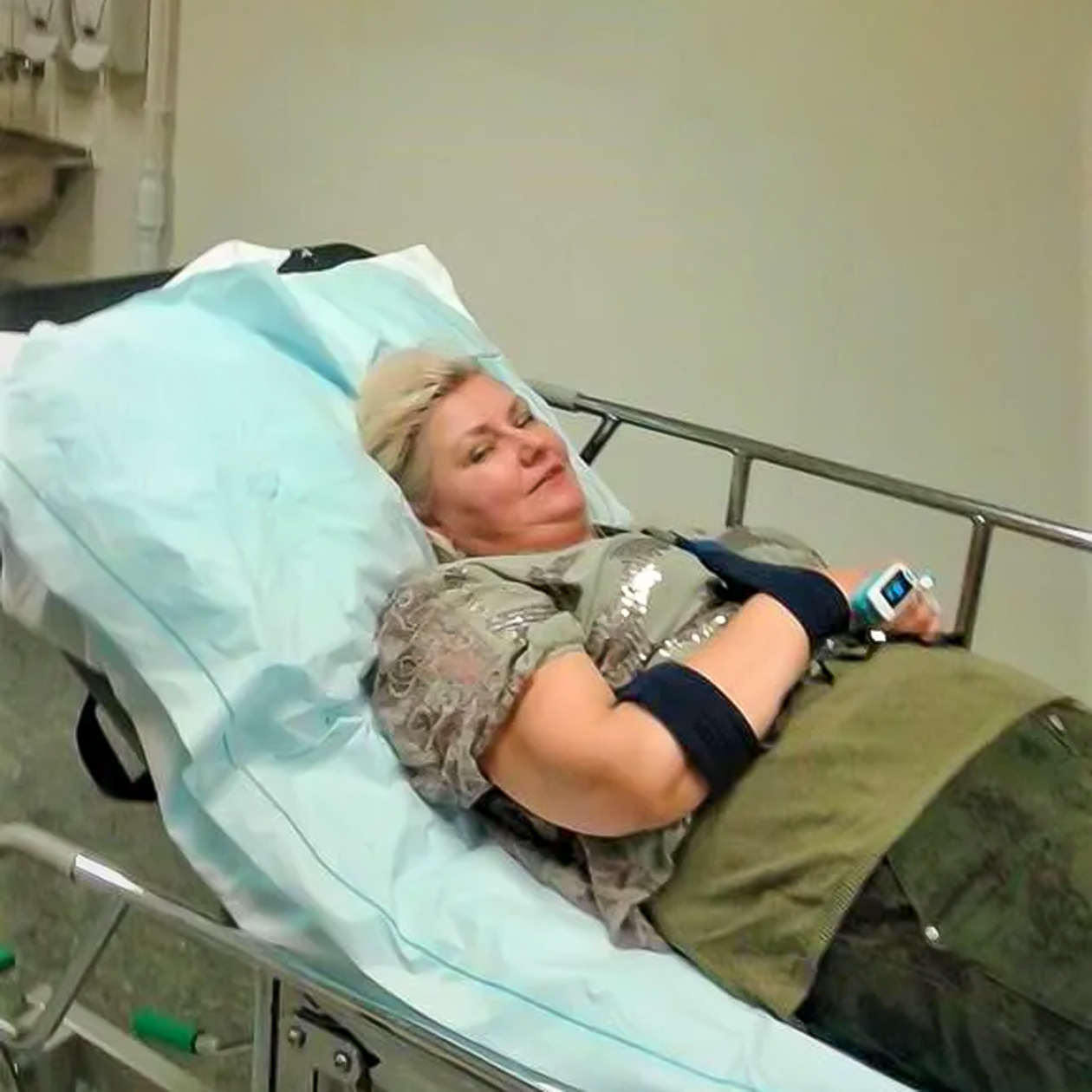
Моя история случилась в 2017 году в Осло, где я живу больше 20 лет.
Перед Рождеством подруга сделала мне подарок — пригласила на вечерний спектакль в Национальный оперный театр. У здания театра есть особенность: его полы и кровля выложены плитами из белого итальянского мрамора. Красиво, но, как оказалось, небезопасно.
После представления мы оделись и направились к выходу. Неожиданно, ступая по идеально гладкому полу, я поскользнулась и упала. Когда подруга бросилась меня поднимать, я ощутила резкую боль в правом плече и лопатке. Осмотрела себя и увидела, что плечо стало удивительно коротким, а из-под кожи под горлом выпирало что-то круглое, похожее на головку кости. Боль нарастала — мне хотелось кричать.
Сходите к врачу
В этой статье мы не даем рекомендации. Прежде чем принимать решение о лечении, проконсультируйтесь с врачом. Ответственность за ваше здоровье лежит только на вас.
Как мне диагностировали перелом
К нам сразу подбежал служитель театра, попросил побыстрее уйти и не задерживать толпу. Подруга объяснила, что я, кажется, сломала руку и нам нужен врач. Служитель ответил, что ничем не может помочь, добираться к врачу мы должны на такси.
По правилам в такой ситуации нам должны были предложить коляску для инвалидов — их держат во всех общественных местах. Но никто не стал этого делать. Позже я поняла: служитель испугался, что мы обвиним театр в травме, поэтому старался выпроводить нас как можно скорее.
Стоянка такси находилась в 20 метрах от парадного входа. Путь к ней был выстлан все тем же белым мрамором, который на морозе покрылся ледяной коркой. Поэтому до такси мы с подругой брели мелкими шагами. Усаживаясь в машину, я боялась потерять сознание — настолько сильно болело плечо при движении.
Мы приехали в Центральный городской пункт неотложной помощи. В очереди на осмотр сидело много людей, но меня забрали на каталке уже через 15 минут после появления.
Из-за болей я плохо понимала, что происходит. С врачами больше общалась подруга. Мне сделали обезболивающий укол, затем два хирурга осмотрели руку. К сожалению, уже не вспомню, как точно звучал диагноз, хирурги записали его в электронную карту на латыни. Помню только, что это был перелом плечевой кости в ее верхней, проксимальной части.
В чем особенность перелома проксимального отдела плечевой кости
Плечевая кость — это скелетная основа верхней части руки. Одним концом она соединяется с лопаткой в плечевом суставе, другим — с костями предплечья в локтевом суставе. Часть кости рядом с плечевым суставом называют проксимальной. В этом месте плечевая кость ломается чаще всего (сайт недоступен из РФ).
Обычно перелом случается при падении на вытянутую руку, реже — при прямом ударе, например во время занятий спортом. Вместе с костью пострадать могут окружающие ткани: мышцы, нерв в подмышечной ямке и плечевая артерия, которая питает руку.
Особенно часто проксимальный отдел плеча ломается у пожилых. Человек при этом жалуется на сильную боль, которая усиливается на вдохе и при попытке пошевелить рукой. В подмышке, на груди и руке могут появиться синяки и отеки. В некоторых случаях плечо выглядит деформированным. При повреждении нерва в подмышечной впадине рука теряет чувствительность.
Перелом классифицируют по количеству фрагментов. Если ни одна структура кости значительно не сместилась, говорят о переломе с одним фрагментом. Если сместилась одна структура — о переломе с двумя, а если две структуры — с тремя.
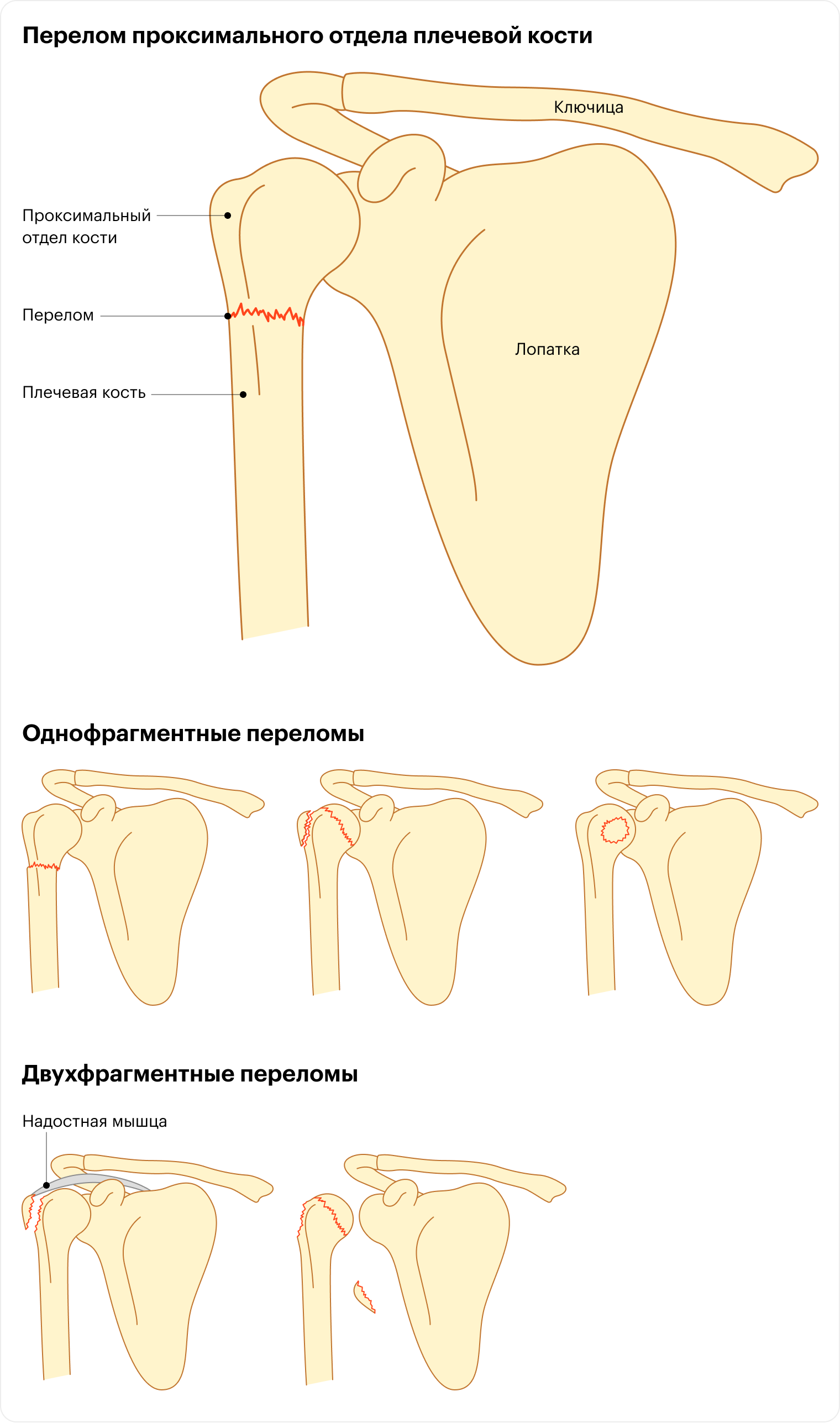
80% проксимальных переломов плеча — однофрагментные. Их лечат наложением шины или обездвиживающей повязки на 3—8 недель.
При значительном смещении фрагментов делают закрытую репозицию: хирург возвращает кости в правильное положение, затем так же накладывает шину или обездвиживающую повязку. На полное заживление кости уходит 3—4 месяца. В течение этого времени пациенту рекомендуют выполнять физические упражнения, чтобы восстановить силу и диапазон движений руки.
В сложных случаях — например, если у перелома много фрагментов или он открытый, то есть с повреждением кожи, — проводят остеосинтез. Пациенту проводят операцию, во время которой скрепляют кости специальными стержнями, пластинами и винтами. Или делают костную пластику: фрагменты кости соединяют костной тканью, взятой из других участков тела.
Иногда плечевой сустав и сломанную головку плечевой кости заменяют протезами. После операций пациенты восстанавливаются до 18 месяцев.
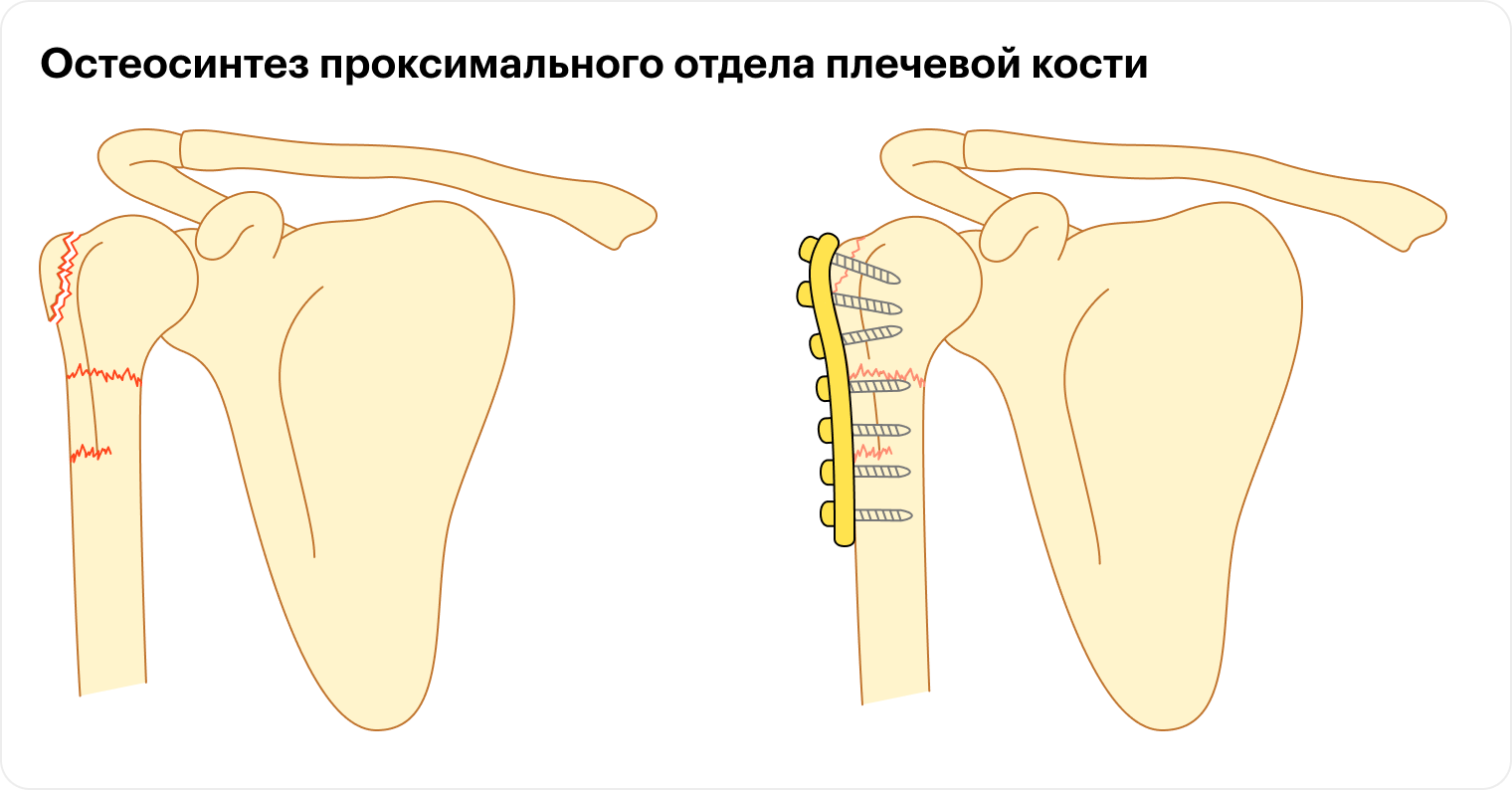
Закрытая репозиция
Врачи предупредили, что сейчас сделают репозицию, то есть вернут фрагменты кости на место и зафиксируют их. Я приготовилась к адской боли, как в кино. Но мои ожидания не оправдались: благодаря обезболивающему я ничего не почувствовала. Один хирург удерживал руку на весу, другой за несколько минут проделал манипуляции с плечом.
Когда врачи закончили, я так обрадовалась, что тут же спросила, смогу ли через день приступить к работе. У меня были срочные проекты, которые нужно было успеть завершить до Рождества. На что хирурги засмеялись и ответили, что в моей кости две-три крупные трещины, поэтому я не смогу шевелить рукой несколько месяцев. Чтобы убедиться, что мне не нужна операция, и продолжить лечение, мне рекомендовали обратиться к хирургу в ближайший к дому госпиталь.
Напоследок к плечу сетчатым бинтом примотали гибкую пластину — шину. С собой дали обезболивающее. Я приняла его дома и проспала ночь как убитая.
Ортез
На следующее утро я обратилась к хирургу в районный госпиталь. Он отправил меня на рентген и МРТ плечевого сустава. В течение часа после обследования врач посмотрел снимки и сказал, что операция не требуется. Достаточно на несколько месяцев зафиксировать плечо, чтобы фрагменты кости срослись. Насколько я поняла, у плечевой кости отломилась головка и у места перелома образовалось еще несколько трещин.
Я уточнила, наложат ли мне гипс на плечо. Но хирург рассмеялся и сказал, что это устаревшая практика. Он показал съемную конструкцию, ортез, и с помощью застежек зафиксировал ее на руке. Еще выписал обезболивающее — то ли кеторолак, то ли кетопрофен — и направил для дальнейшего восстановления к терапевту.
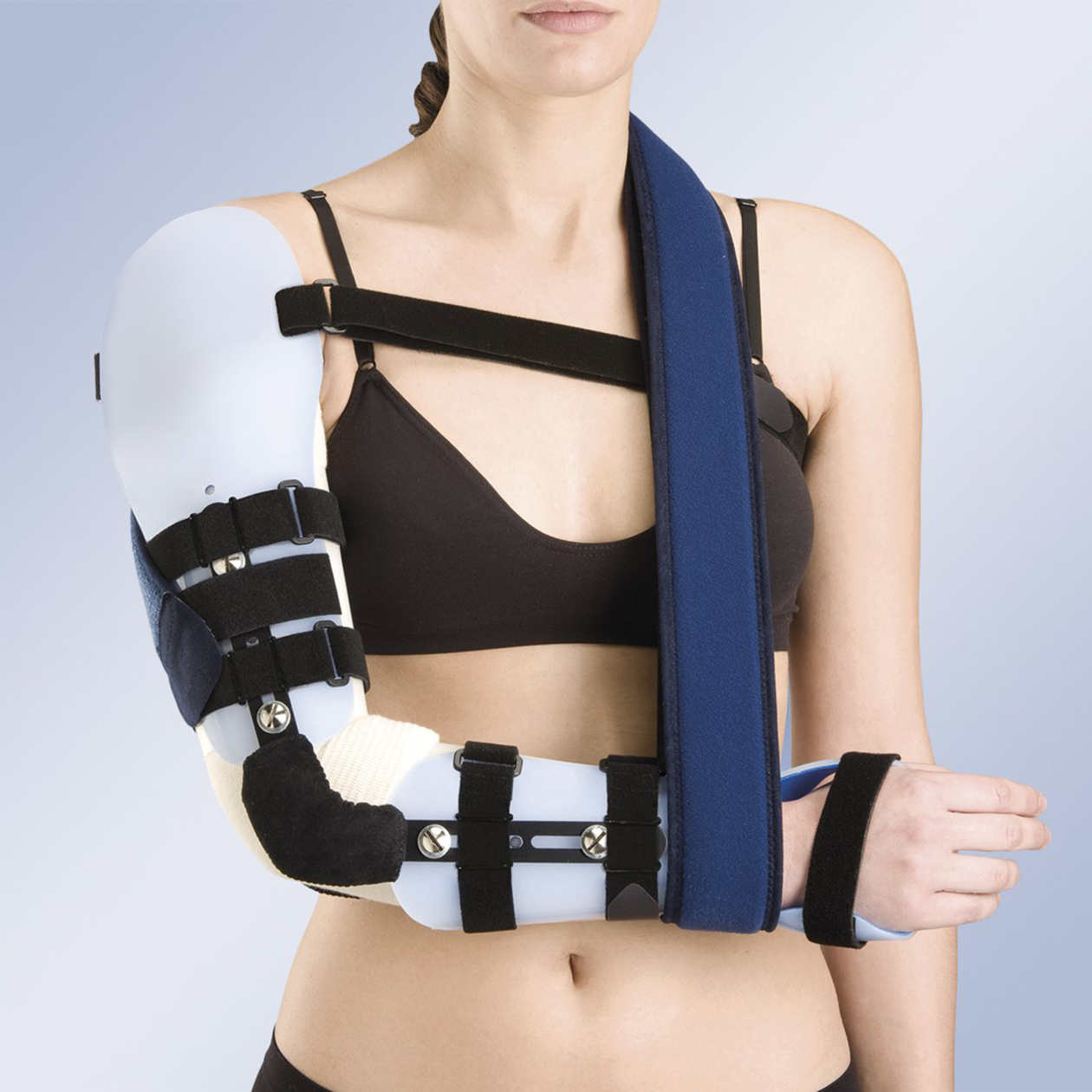
Восстановление
На следующий день я обратилась к терапевту. Он выписал новые обезболивающие, открыл больничный и дал направление к физическому терапевту.
Лекарства. Обезболивающие я принимала ежедневно на протяжении пяти месяцев — без них просто не могла уснуть. Но постепенно терапевт переводил меня с более тяжелых на более легкие препараты. Их названий я не помню. Рецепты на руки в Норвегии не выдают. Пациенты получают лекарства в аптеке по документам, удостоверяющим личность. Фармацевт проверяет назначения в единой электронной системе и выдает выписанное количество таблеток в баночке.
Занятия с физическим терапевтом. По направлению я начала ходить на физическую терапию два раза в неделю. Первые занятия длились по часу и заключались в том, что я просто лежала на кушетке, а врач снимала ортез, подвешивала руку к какому-то аппарату и с его помощью сгибала и разгибала ее. При этом уточняла, не вызывают ли манипуляции болей.
Постепенно нагрузки увеличивались. Время занятий возросло до полутора часов, а частота — до трех раз в неделю. Где-то через месяц мы начали делать упражнения с палкой: нужно было поднимать, опускать ее и крутить ею в разные стороны. Затем мне доверили подъем легких гантелей — по 500 г. А через пять месяцев я уже тренировалась с гантелями весом 2 кг и пробовала подтягиваться на перекладине.
Домашние тренировки. Дома я постоянно ходила и спала в ортезе. Снимала его, только когда принимала душ, — с этим помогали домашние.
По рекомендации хирурга я также ежедневно тренировала руку у дверного косяка. Вставала рядом с косяком и пальцами больной руки перемещала ее по нему снизу вверх — так высоко, как смогу. Заниматься нужно было ежедневно, два-три раза в день по 20 минут. Длительность реабилитации хирург точно не обозначил, но сказал, что я смогу завершить занятия, когда начну доставать рукой до верхнего угла косяка без усилий и боли.
В период восстановления сложнее всего было обходиться одной левой рукой, например доставать еду из микроволновки или печатать на компьютере. Еще приходилось тратить много времени, чтобы одеться. По совету физического терапевта, чтобы облегчить эту задачу, я купила свободную футболку и ботинки без шнурков и молний.
К маю 2018 года боли практически затихли. Терапевт по снимкам определил, что кости срослись, — ортез сняли. Мне разрешили выйти на работу, но только на сокращенный рабочий день. В следующие приемы количество рабочих часов в день постепенно увеличили. А к июню я уговорила врача выписать меня на полный рабочий день. На этом моя реабилитация завершилась.
Хирург в госпитале предупреждал, что, несмотря на все усилия, я не смогу владеть рукой так же, как раньше. При травме у плечевого сустава порвались связки — после срастания они потеряли свою эластичность. Из-за этого рука стала менее подвижной. Например, сейчас мне тяжело заводить ее за спину. Хотя до перелома я делала это с легкостью. Периодически я ощущаю внезапную боль в мышцах плеча и иногда в шее.
По словам врачей, травма также может аукнуться в будущем: высок риск, что правый плечевой сустав и окружающие его мышцы будут часто воспаляться.
Расходы
Услуги в пункте неотложной помощи оплатила подруга. За все остальное с моей карты списали около 3000 норвежских крон.
В Норвегии существует единая система здоровья Helsenorge. В нее поступает информация обо всех медицинских услугах, оказанных пациенту. К данным пациента привязывается его банковская карта, поэтому плата за услуги списывается автоматически. Если вдруг денег на карте не хватает, система выставляет счет.
На разные виды помощи, например на стоматологию или приобретение лекарств в аптеках, установлены лимиты 3000 NOK (26 592 ₽). Если пациент их превышает, дальнейшие расходы берет на себя государство. Я лимиты не превысила, поэтому государство за меня ничего не платило.