Можно ли после кесарева сечения родить самой?
Три года назад я родила путем кесарева сечения. Сейчас я снова беременна и очень хочу родить сама. Много читала в интернете, что это возможно и безопасно, но мама и свекровь меня отговаривают: по их мнению, это неоправданный риск.
Расскажите, пожалуйста, какие реальные риски у родов с рубцом на матке и стоит ли вообще пытаться родить самостоятельно.
В 1916 году Нью-Йоркская ассоциация акушеров и гинекологов сформулировала принцип «однажды кесарево — всегда кесарево». Сегодня это правило в прошлом: естественные роды после кесарева сечения не только возможны, но даже рекомендуются — конечно, если нет противопоказаний.
Расскажу, в каких случаях женщина может родить сама после кесарева сечения, как проходят такие роды и в чем их риск.
О чем вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам
В чем преимущества естественных родов
Если женщине по медицинским показаниям нельзя было рожать самостоятельно в одних родах, эта ситуация не обязательно повторится в будущем. Например, кесарево сечение выполняют из-за тазового предлежания плода, кислородного голодания, предлежания плаценты или ее отслойки — всего этого во время следующих беременностей может не быть, а значит, можно будет рожать самостоятельно.
А вот если показанием к кесареву сечению был анатомически узкий таз, порок сердца или другие состояния матери, естественные роды ей будут противопоказаны всегда.
Если противопоказаний к вагинальным родам нет, женщина при желании может попытаться родить сама после кесарева сечения. И у такого решения есть несколько преимуществ для матери и ребенка:
- Естественные роды считаются безопаснее — нет рисков послеоперационных осложнений, реабилитация женщины проходит быстрее и легче, ее раньше выписывают домой.
- Женщинам, планирующим несколько беременностей в будущем, особенно стоит задуматься о вагинальных родах. Многократное кесарево сечение может привести к проблемам с плацентой, например ее врастанию в стенку матки или предлежанию — это опасная патология, когда плацента расположена в нижней части матки, перекрывая ребенку проход через родовые пути. Кроме того, после нескольких оперативных родов у женщины выше риск появления спаек и грыж.
- У детей, рожденных естественно, ниже риск проблем с дыханием.
- Контакт с материнским микробиомом во время прохождения через родовые пути важен для формирования кишечной микрофлоры и иммунитета малыша.
Женщина также может выбрать естественные роды после кесарева сечения ради специфических ощущений.
Риски естественных родов после кесарева сечения
Несмотря на все плюсы естественных родов, у женщин, уже перенесших кесарево сечение, они могут пойти не по плану. Главный риск в этом случае — разрыв матки по рубцу, оставшемуся после разреза во время операции. Это случается редко — меньше чем у 1% женщин, — но разрыв опасен для жизни и матери, и ребенка.
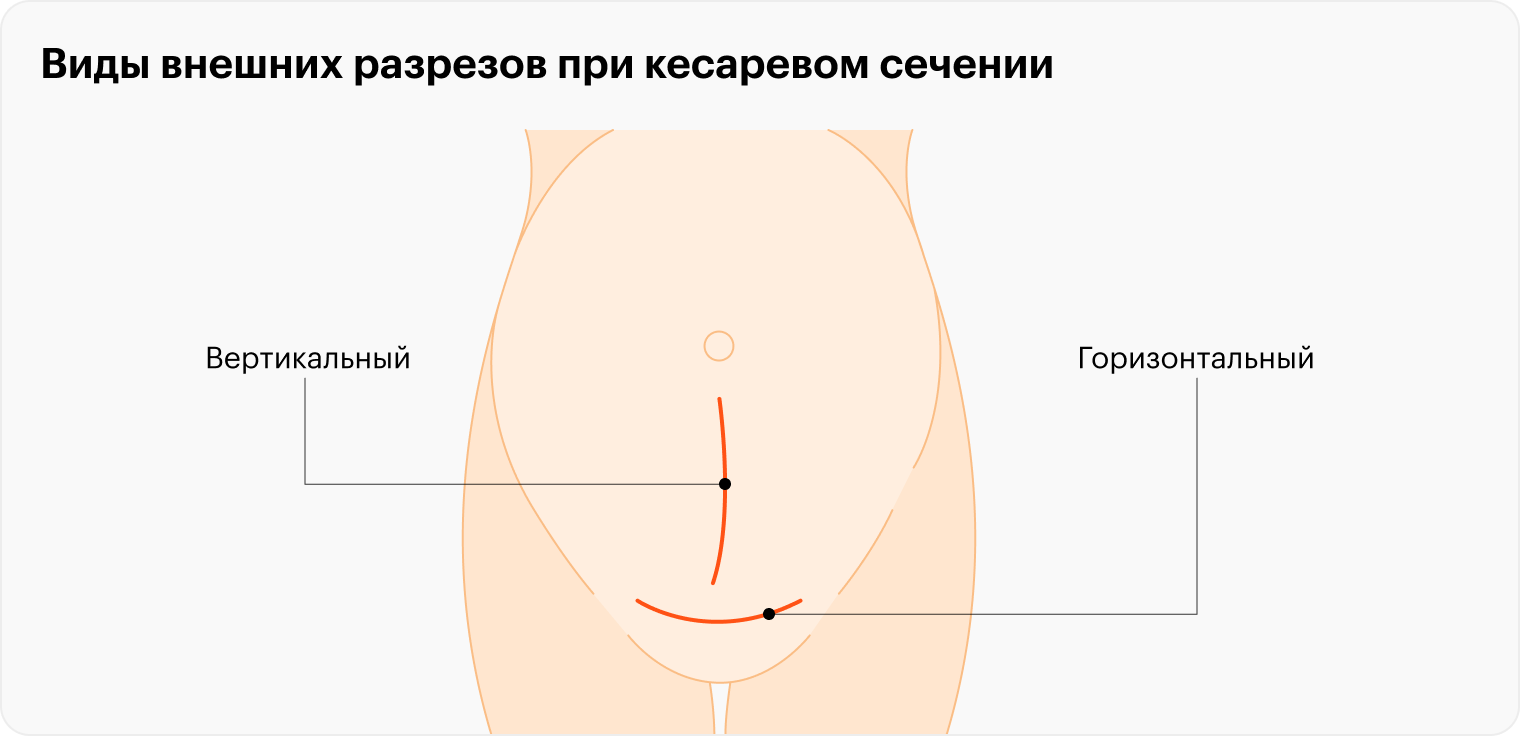
Вероятность разрыва матки в родах оценивают по нескольким параметрам. В первую очередь — по виду разреза, сделанного во время кесарева сечения:
- Низкий горизонтальный, или поперечный, разрез выполняют на нижней, более тонкой части матки. Это самый распространенный тип разреза, его предпочитают всегда, когда нет противопоказаний. Рубец после него крепкий, поэтому риск разрыва минимален.
- Низкий вертикальный разрез делают в нижней части матки, но вертикально. Его применяют редко, например при аномалиях плаценты. Разрез этого типа сопряжен с более высоким риском разрыва, чем низкий горизонтальный.
- Высокий вертикальный разрез — в верхней части матки. К нему прибегают только в крайних случаях, таких как очень преждевременные роды. Еще показанием может быть предлежание плаценты, горизонтальное расположение плода или врожденный порок его развития. Рубцы, оставшиеся после вертикального разреза, разрываются в родах чаще всего.
Кроме того, риск разрыва матки выше у женщин, перенесших больше одного кесарева сечения в прошлом. После одного кесарева вероятность разрыва матки — менее 1%, после двух оперативных родов она возрастает до 2%.
В каких случаях после кесарева сечения можно рожать самой
Родить самостоятельно можно после одного или двух кесаревых сечений с низким горизонтальным разрезом. Американская коллегия акушеров и гинекологов считает, что вагинальные роды после двух и более кесаревых сечений тоже не представляют повышенной опасности разрыва матки, но на практике в этом случае врачи редко соглашаются пустить женщину в роды.
Попробовать родить самостоятельно можно и женщинам, которые вынашивают двойню, если ранее у них было одно кесарево сечение с низким горизонтальным разрезом и нет других противопоказаний.
Когда тип разреза в предыдущих родах неизвестен, женщину могут допустить до вагинальных родов, если нет оснований подозревать, что разрез был высоким вертикальным.
Вероятность вагинальных родов после кесарева сечения. Хотя противопоказаний к влагалищным родам после оперативных не так много, в итоге родить самостоятельно получается только у 60—80% женщин. Остальным вновь приходится делать кесарево сечение. Врачи рассчитывают шансы на самостоятельные роды с помощью специальных калькуляторов.
- при дистоции плода — это состояние, когда роды затруднены из-за крупных размеров или неправильного положения ребенка;
- возрасте матери старше 40 лет;
- сроке беременности больше 40 недель;
- ожирении у роженицы;
- преэклампсии — осложнении беременности, которое проявляется повышенным артериальным давлением и белком в моче;
- коротком интервале между беременностями — менее двух лет;
- весе новорожденного больше 4,5 кг;
- индуцированных родах — когда их запускают искусственно.
Шансы повышаются, если у женщины:
- уже были вагинальные роды до или после кесарева сечения;
- роды начались спонтанно;
- шейка матки хорошо раскрывается;
- роды начались преждевременно.
Противопоказания. При любых противопоказаниях к естественным родам врачи сделают кесарево сечение. Подробнее о показаниях к этой операции — в другой статье Т—Ж.
У родов с рубцом на матке есть и свои специфические противопоказания. Например, к вагинальным родам не допустят женщину, если точно известно, что у нее был высокий вертикальный разрез. У роженицы также не должно быть никаких других рубцов на матке, оставшихся после операций или предыдущих разрывов органа.
В небольших исследованиях было показано, что индукция родов простагландинами, например мизопростолом, повышает риск разрыва матки. Поэтому при таком сценарии вагинальные роды могут быть опасны.
Согласно российским клиническим рекомендациям, вагинальные роды не рекомендуется проводить:
- При тазовом предлежании плода.
- Если плацента расположена в области рубца на матке.
- Если было больше одного кесарева сечения.
Кроме того, российские врачи оценивают состоятельность рубца — при несостоятельном рубце женщину не допустят до вагинальных родов. Таким рубец считают, если он истончен и деформирован, — это проверяют по результатам УЗИ или магнитно-резонансной томографии. Но в зарубежных рекомендациях не упоминается такой способ проверки рубца, как и сама необходимость такой оценки.
Зачем оценивать состоятельность рубца на матке
Состоятельность рубца на матке зависит от многих факторов: в какой ситуации проводили операцию — экстренно на полном раскрытии или планово, — какой шовный материал использовали, как организм женщины восстанавливался и так далее.
Способа адекватной оценки состоятельности рубца во время беременности не существует. Обычно для этого используют УЗИ, но оно дает только приблизительные данные, а их интерпретация зависит от врача, который проводит диагностику. Разные врачи УЗИ могут по-разному описать рубец одной и той же женщины.
Более информативным методом считается МРТ: с ее помощью мы можем точнее выявить грубые дефекты, например участки сильного истончения рубца или так называемые ниши — это противопоказание к естественным родам. Но сложность в том, что, даже если во время беременности МРТ показала состоятельность рубца, ближе к родам ситуация может измениться. К концу беременности нижний сегмент матки сам по себе истончается, и ткань в области рубца тоже может стать тоньше. Тогда получается, что результат МРТ некорректный.
Тем не менее оценка состоятельности рубца нужна: она позволяет заметить грубые изменения, с которыми, скорее всего, роды самостоятельно не начнутся — либо начнутся, но будет высок риск разрыва матки.
Если женщине отказывают в самостоятельных родах из-за несостоятельности рубца, я бы советовал обратиться за вторым и, может, даже третьим мнением. Это не значит, что кто-то из врачей прав, а кто-то нет. Просто у всех разный опыт и разные подходы — одни готовы рисковать чуть больше, если женщина проинформирована и согласна на эти риски, а другие не готовы совсем.
Чем роды с рубцом на матке отличаются от обычных вагинальных родов
Роды с рубцом на матке в целом протекают как обычные. Обязательно на протяжении родов будут вести непрерывный мониторинг сердечного ритма плода с помощью кардиотокографии — по изменениям ее показателей можно заподозрить разрыв матки.
На разрыв матки во время родов также может указывать усиление или ослабление схваток, сильная боль в животе, кровь в моче.
Желательно, чтобы роды начались самопроизвольно: так выше шанс, что удастся родить самостоятельно и избежать разрыва матки.
Эпидуральная анестезия в родах с рубцом на матке не обязательна. Но она может понадобиться, чтобы создать комфортные условия роженице. А еще это удобно для врачей — на случай, если понадобится экстренное хирургическое вмешательство.
Если во время родов возникают опасения по поводу возможного разрыва матки, незамедлительно проводят кесарево сечение.
«После естественных родов я восстановилась намного быстрее»
Первые роды в 2015 году завершились кесаревым сечением. Второй раз, спустя три года, я очень хотела хотя бы доходить до схваток, а в идеале, конечно, мечтала о естественных родах. Я рожала в государственном роддоме в Санкт-Петербурге — это одно из немногих мест, где тогда были готовы принимать вагинальные роды после кесарева сечения.
Во время беременности у меня была угроза преждевременных родов, поэтому я несколько раз проходила цервикометрию в третьем триместре. Гинеколог просила во время каждой цервикометрии уточнять толщину и однородность рубца. Еще из особенностей — в родах мне несколько раз делали КТГ, правда, и в первых родах я лежала с аппаратом минут 40.
В итоге роды прошли благополучно. Но самым приятным сюрпризом было восстановление: после кесарева сечения на следующие сутки я еле встала с помощью мужа, а вот после естественных родов я часа через два сама пошла в туалет, было только слабое головокружение.
Безусловно, я не пожалела о своем решении — это подтверждают и мои третьи роды, они прошли в том же роддоме с тем же врачом. В третий раз все прошло совсем легко: от похода в родильное отделение до родоразрешения прошло 28 минут, даже катетер поставить не успели.
«За вагинальными родами после кесарева сечения мне пришлось ехать в другой город»
Первые роды завершились экстренным кесаревым сечением из-за лобного предлежания ребенка . К сожалению, тяжелые роды сказались на здоровье дочки, и я всю себя отдала ее реабилитации и развитию.
Через два с половиной года, в 2016 году, я снова забеременела. Поскольку в первый раз кесарево сечение выполнили из-за предлежания, мне не были противопоказаны естественные роды. Но оказалось, что в роддоме, где я рожала в первый раз, руководство прямо запрещало врачам вести роды с рубцом на матке. Я живу в Санкт-Петербурге, а наблюдаться и рожать пришлось ездить в Кронштадт — к врачу, который согласился допустить меня до вагинальных родов.
Никакой специфической подготовки к родам у меня не было — только немного чаще делали УЗИ, а в третьем триместре каждые 1—2 недели выполняли КТГ. Родила я легко и быстро: от первых схваток до родов прошло всего три часа. Ребенок был здоров, и молоко пришло на вторые сутки — после первых родов молока не было, сколько я ни старалась наладить естественное кормление. Нас выписали на четвертые сутки, и я чувствовала себя превосходно.
Через 11 месяцев после вторых родов я снова забеременела. В этот раз у меня уже не было сомнений, что я буду рожать естественно. Даже не выбирала врача — рожала по ОМС с дежурной бригадой, только заключила договор с доулой, чтобы рядом был человек, который точно поможет и поддержит. Третьи роды тоже прошли замечательно.
Я очень благодарна акушеру-гинекологу, которая принимала мои первые роды. Она вовремя поняла, что мне нужно кесарево сечение, и спасла этим жизнь дочке, а возможно, и мне. Еще я очень благодарна врачу за то, что даже после таких сложных первых родов она поддержала меня в желании родить второй раз самостоятельно и подсказала, куда мне обратиться.
Как найти роддом для родов с рубцом на матке
По подсчетам за 2019 год, в России частота влагалищных родов у женщин с рубцом на матке не превышает 1,5% — это очень мало.
Теоретически вагинальные роды с рубцом на матке доступны в любом роддоме, где есть возможность сделать экстренное кесарево сечение. В том числе в государственном — там такие роды ведут бесплатно, как и любые другие. Но условия, при которых врачи согласятся допустить женщину до естественных родов, могут немного различаться в разных роддомах. Чаще всего врачи обращают внимание на состоятельность рубца, положение плода, размер таза матери, отсутствие осложнений беременности, вес ребенка.



«Роды с рубцом на матке доступны не во всех российских роддомах»
Согласно протоколу, если женщина хочет родить сама после одного кесарева сечения и у нее нет противопоказаний, врачи должны помочь ей в этом.
Ведутся активные споры относительно родов с двумя рубцами на матке: по протоколу в этом случае нужно делать операцию. Но некоторые врачи считают, что при настоятельном желании женщины все же можно пробовать рожать естественным путем. Замечу, что на практике даже в этом случае, как правило, результаты хорошие.
Сейчас роды с рубцом на матке доступны далеко не во всех роддомах, причем даже в крупных городах не каждый роддом охотно берется за такие случаи. Может показаться, что это создает неравенство, но я считаю, что в сложившейся ситуации есть плюсы: так мы сосредоточиваем опыт ведения родов с рубцом на матке в конкретных медучреждениях. Благодаря этому коллективы в этих роддомах лучше подготовлены и к тому же могут проводить научные исследования, ведь у них большая выборка.
Как результат — они получают более достоверные статистические данные, а значит, делают правильные выводы и точно рассчитывают риски. Впоследствии эти данные помогут сделать роды с рубцом на матке доступнее и безопаснее для всех.
Обычно женщины передают друг другу информацию о том, какие роддома и врачи готовы браться за роды с рубцом. Некоторые акушеры-гинекологи не ведут такие роды не потому, что они плохие врачи, а потому, что нельзя бездумно брать на себя ответственность в непростых ситуациях. Во всем нужен опыт, который помогает четко понимать риски и уметь работать с возможными осложнениями.
Врачи тоже люди, и по опыту могу сказать, что сначала страшно вести вагинальные роды после кесарева сечения, а спокойствие и уверенность приходят с опытом.
Что в итоге
Родить самостоятельно после кесарева сечения можно и даже рекомендуется: вагинальные роды безопаснее и для матери, и для ребенка. Это невозможно, только если есть общие противопоказания к вагинальным родам, например анатомически узкий таз или предлежание плаценты, либо высок риск разрыва матки по рубцу.
При этом, даже если женщину допустили до самостоятельных родов, не факт, что в итоге она родит естественным путем: примерно в 20—40% случаев роды с рубцом на матке снова завершаются кесаревым сечением.
Лучше уточнить у врача, ведущего беременность, какое медучреждение и какого акушера-гинеколога он рекомендует для ведения родов с рубцом на матке: за такие случаи берутся не во всех роддомах.