Что делать при болезненных месячных?
Каждую менструацию я страдаю от боли. Читала, что это нормально, но так ли это на самом деле? Стоит ли показаться врачу и как можно уменьшить неприятные ощущения?
Многие уверены, что сильная боль во время менструации — норма и надо просто потерпеть. На самом деле месячные могут доставлять дискомфорт, но, если он сильный и влияет на повседневную жизнь, нужно обратиться к врачу.
Расскажу, почему месячные бывают болезненными и что с этим делать, в том числе чем помочь себе помимо лекарств.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Причины болезненных месячных
Болезненные менструации называют дисменореей. Она бывает первичной и вторичной.
Первичная дисменорея — это схваткообразная боль внизу живота перед или в первые дни менструации, не связанная с какими-либо заболеваниями органов малого таза. С ней сталкивается до 90% женщин.
Считается, что значимые болезненные ощущения без видимой причины возникают у тех, у кого во время месячных вырабатывается избыточное количество простагландинов и лейкотриенов — веществ, которые влияют на сокращение матки.
Первичная дисменорея чаще всего начинается еще в подростковом возрасте, при этом интенсивность боли может снижаться с годами или после родов.
Вторичная дисменорея — это боль во время менструаций, которая появляется на фоне какого-либо заболевания. Любое нарушение, воздействующее на органы малого таза, может привести к болезненным месячным: эндометриоз, пороки развития, полипы матки, воспалительные заболевания и другие состояния.
Симптомы дисменореи
Основной симптом — боль, которая возникает или вместе с менструацией, или за один-три дня до нее. Обычно она спазматическая, но может быть постоянной, бывает тупой или острой, часто отдает в спину или ноги. Как правило, болезненные ощущения стихают через два-три дня после начала месячных.
Простагландины и лейкотриены, которые в избытке вырабатываются при дисменорее, также способны стимулировать желудочно-кишечный тракт. Отсюда частая жалоба на тошноту, рвоту и диарею во время менструации. Кроме того, женщины часто жалуются на головную боль и частое мочеиспускание.
Примерно у 5—15% женщин симптомы настолько сильные, что могут приводить к пропуску учебы или работы, не дают заниматься повседневными делами. Это повод обратиться к гинекологу.
Также посетить врача стоит, если (сайт недоступен из РФ):
- месячные вдруг стали болезненнее, чем обычно;
- боль стала длиться дольше;
- появились боли в промежутках между месячными;
- болезненные спазмы сочетаются с другими симптомами, например обильными или необычными выделениями.
Диагностика при болезненных менструациях
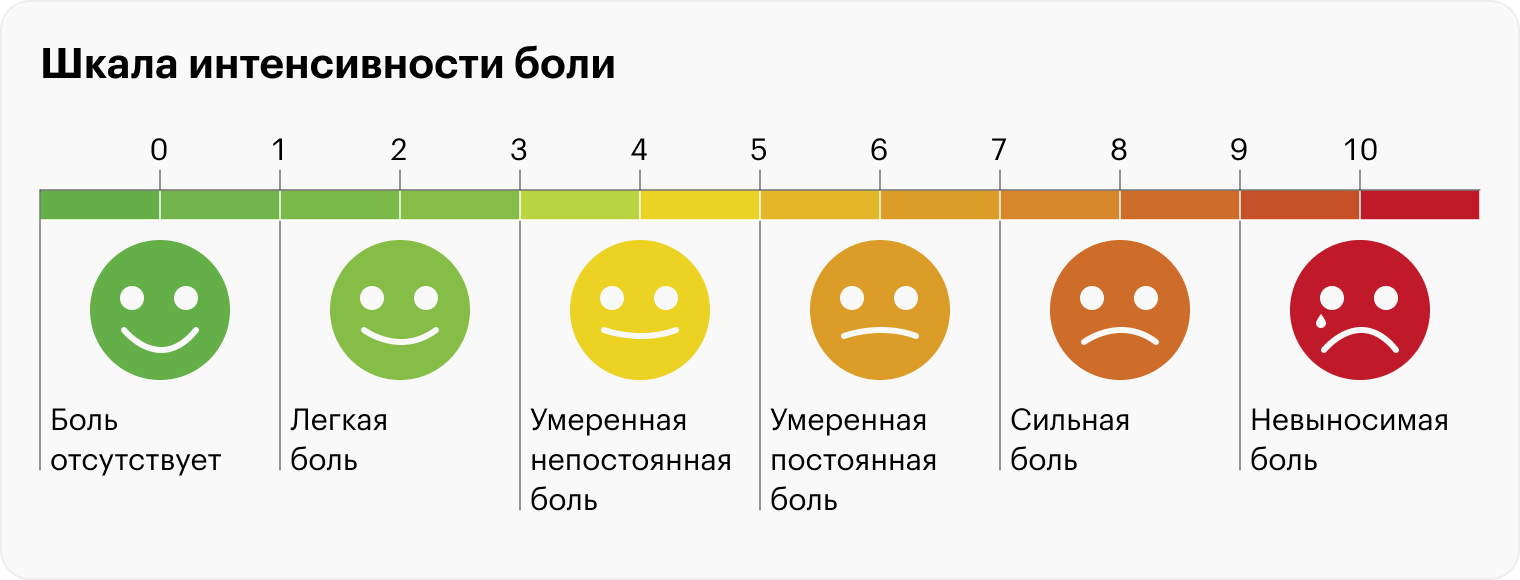
Гинекологу нужно будет рассказать о характере менструации и акцентировать внимание на боли. Врач обычно предлагает заполнить визуальную аналоговую шкалу боли, чтобы оценить ее интенсивность, и шкалу Мак-Гилла для оценки свойств боли. Последняя позволяет понять, что именно чувствует женщина.
Дополнительно врач предложит пройти гинекологический осмотр на кресле и ультразвуковое исследование органов малого таза — это нужно, чтобы определить, нет ли признаков заболеваний, приводящих к вторичной дисменорее.

Врач может назначить дополнительные обследования, если подозревает вторичную дисменорею. Что именно понадобится, зависит от предполагаемой причины болезни.
Например, на приеме женщины часто жалуются не только на менструальную боль. Они говорят, что она появляется при дефекации, мочеиспускании, половом акте. Такое бывает при эндометриозе — эта болезнь чаще всего вызывает вторичную дисменорею.
Как лечат болезненные менструации
Первичная дисменорея. В этом случае рекомендуют принимать обезболивающие препараты — нестероидные противовоспалительные средства, например ибупрофен. Прием начинают за один-два дня до начала месячных и в первые два-три дня, когда дискомфорт самый сильный. Обезболивающие помогают, потому что блокируют выработку простагландинов и лейкотриенов.
Если такая терапия не приносит достаточного облегчения, врач может выписать гормональные препараты: комбинированные оральные контрацептивы, КОК, либо препараты прогестерона — гестагены. Можно сочетать оба варианта.
Если женщина заинтересована в надежной контрацепции, гормональную терапию предлагают сразу — вместо приема обезболивающих.
Вторичная дисменорея. В этом случае лечение в первую очередь направлено не на блокирование боли, а на первичную причину проблемы. Например, операция при пороках развития матки может помочь ее опорожнению при менструации и снимет боль.
Что еще может помочь при болезненных месячных
Тепло и физическая активность. Дополнительно к основному лечению можно использовать тепло на низ живота: теплые грелки, теплый душ, прием теплой ванны. Также помогают занятия спортом. Особенно полезны аэробные тренировки, такие как ходьба, бег трусцой, езда на велосипеде или плавание.
Добавки к пище. Можно встретить советы при болезненных месячных принимать БАДы: пажитник, имбирь, валериану, сульфат цинка, рыбий жир, витамин В1 и другие. Однако доказательства их пользы ограничены — обзоры исследований показали, что они не снимают боль.
Некоторые эксперты рекомендуют имбирь женщинам, которые предпочитают традиционное лечение.
Также есть некоторые данные о пользе витамина D при дисменорее. Но пока их недостаточно, чтобы использовать его как метод терапии.
Что в итоге
Некоторый дискомфорт во время месячных — норма. Однако если боль снижает качество жизни и мешает учебе или работе, обратитесь к врачу.
Чаще всего встречается первичная дисменорея, которая обычно начинается еще в подростковом возрасте. Со временем или после родов ее симптомы могут пройти. Если боли во время менструаций появились у взрослой женщины, они могут быть связаны с каким-либо заболеванием — это называют вторичной дисменореей.
Лечение болезненных месячных зависит от причины. При первичной дисменорее, как правило, достаточно обезболивающих или гормональной контрацепции, а при вторичной нужно лечить основное заболевание.