Говорят, при ковиде нужно пить антикоагулянты, гормональные препараты и антибиотики. Правда?
Вокруг лечения коронавирусной инфекции немало мифов: по интернету гуляют схемы самопомощи, а врачи иногда перестраховываются и назначают болеющим дома лишние лекарства.
Разберемся, когда при коронавирусной инфекции стоит принимать антикоагулянты, антибиотики и гормональные препараты, в каких случаях это может навредить здоровью и что делать тем, кто болеет COVID-19 дома.
Будьте внимательны к источникам информации о здоровье — и сходите к врачу
Эта статья — о коронавирусной болезни, или COVID-19. Во всех статьях о коронавирусной болезни мы придерживаемся позиции Всемирной организации здравоохранения, или ВОЗ. Прежде чем читать дальше, рекомендуем ознакомиться с позицией ВОЗ относительно COVID-19.
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Антикоагулянты при коронавирусной инфекции
Что это и зачем назначают при COVID-19. Антикоагулянты — препараты, которые препятствуют образованию тромбов, условно говоря, делают кровь жиже. Венозные тромбозы бывают примерно у 10% пациентов, попадающих с коронавирусной инфекцией в отделение интенсивной терапии. А риск тромбоза у тех, кто попадает в обычные палаты стационара, по разным данным, составляет около 5%.
Когда применяют антикоагулянты при коронавирусной инфекции. По международным рекомендациям антикоагулянтная терапия показана людям, которых госпитализируют в стационар. Болеющим дома такие препараты назначают в крайне редких случаях — только при высоком риске венозных тромбозов.
Российские рекомендации также допускают назначение антикоагулянтов тем, кто лечится дома, но только при совпадении таких условий:
- коронавирусная инфекция протекает в среднетяжелой форме;
- болеющий входит в группу риска по тромбозам;
- у пациента низкий риск кровотечений;
- человек не принимает антикоагулянтную терапию по другому поводу.
В группу риска по тромбозам входят заболевшие с сильно ограниченной подвижностью, например лежачие, люди с венозными тромбозами в прошлом, активными злокачественными опухолями, операцией или травмой в течение месяца до болезни и в некоторых других ситуациях.
Терапию антикоагулянтами также могут продолжить дома после выписки из стационара. Например, она показана тем, у кого все-таки случился венозный тромбоз в больнице или есть другие факторы риска. Всем выписавшимся пациентам подряд пить антикоагулянты не рекомендуют.
А вот если человеку до заболевания была назначена антикоагулянтная терапия по другим причинам, он продолжает принимать лекарства — независимо от тяжести коронавирусной инфекции.
Почему не стоит пить антикоагулянты без показаний. Всем людям, переносящим COVID-19 дома, антикоагулянты просто не нужны. Доказано, что их прием не влияет на тяжесть коронавирусной инфекции у таких пациентов. Кроме того, в этом случае очень низкий риск образования тромбов.
При этом у антикоагулянтов есть побочные эффекты. Основной из них — они сильно увеличивают риск кровотечений, в том числе опасных для жизни.
Когда врач назначает антикоагулянтную терапию пациенту, который лечится дома, он должен быть уверен, что риск венозного тромбоза выше риска кровотечения из-за препарата. Иначе лекарство только навредит. А еще у антикоагулянтных препаратов широкий список противопоказаний — их все тоже надо учитывать.
При COVID-19 также не рекомендуют принимать аспирин, если на это нет других причин: он тоже не влияет на исход заболевания, а риск кровотечения увеличивает. При этом те, кто принимал аспирин ранее, например из-за сердечно-сосудистых заболеваний, должны продолжать прием препарата.
Еще тем, кто лечится дома, не рекомендуют сдавать кровь на D-димер или делать другие тесты на свертываемость крови: их показатели в этом случае не влияют на назначение препаратов. Только на основе анализов крови не назначают антикоагулянты, если у человека нет факторов риска венозного тромбоза. Однако такие тестирования делают тем, кто попал в стационар: там их учитывают в дальнейшем лечении.
Кортикостероиды при коронавирусной инфекции
Что это и зачем назначают при коронавирусной инфекции. Глюкокортикостероиды — гормональные препараты, обладающие свойствами гормонов коры надпочечников. К ним, например, относят преднизолон, дексаметазон и гидрокортизон. Такие препараты обладают противовоспалительным и противоаллергическим действием, подавляют иммунную систему.
У пациентов с тяжелой формой COVID-19 может развиться системная воспалительная реакция, которая приводит к повреждению легких и других внутренних органов. Это так называемый цитокиновый шторм — он вызван слишком сильной реакцией иммунной системы на вирус. Так как кортикостероиды подавляют иммунный ответ и снимают воспаление, они могут улучшить состояние пациентов в таких тяжелых случаях.
Когда применяют кортикостероиды при коронавирусной инфекции. По международным и российским рекомендациям системные кортикостероиды назначают тяжелым госпитализированным пациентам, которым нужна кислородная поддержка. В других случаях назначать эти препараты в таблетках или инъекциях настоятельно не рекомендуют.
Дома их принимают только те пациенты с COVID-19, которым такая гормональная терапия была назначена ранее по другим причинам, например из-за аутоиммунного заболевания.
Почему не стоит принимать системные кортикостероиды без показаний. Пациентам с коронавирусной инфекцией легкой или средней тяжести, в том числе тем, кто лечится дома, такие препараты не показаны: нет данных об их эффективности в таких случаях.
Есть некоторые исследования о возможном сокращении срока болезни у пожилых пациентов и снижении вероятности осложнений в группах высокого риска, однако они касаются ингаляционных кортикостероидов — в частности, применяемых при астме и обструктивной болезни легких.
Ингаляционные кортикостероиды не входят в зарубежные рекомендации по амбулаторному лечению COVID-19, так как нужны дальнейшие исследования. В российских рекомендациях их разрешено назначать пациентам с легким течением инфекции, но не более чем на 14 дней.
У системных кортикостероидов, принимаемых внутрь, много побочных эффектов, и они могут нанести серьезный вред здоровью. Люди, которых лечат такими кортикостероидами, должны находиться под наблюдением врача: нередко возникают осложнения, которые сложно обнаружить и контролировать, если человек лечится дома. Так, из-за препаратов может повыситься сахар крови, подняться давление, образоваться язвы в желудке.
Из-за того, что кортикостероиды подавляют иммунную систему, вдобавок к коронавирусу человек может заразиться вторичной инфекцией — бактериальной и грибковой — либо же у него может обостриться скрыто протекающая инфекция, которая прежде дремала в организме.
Подавление иммунной реакции полезно у тяжелых пациентов с иммунными осложнениями, но вредно при легкой стадии коронавирусной болезни: организм перестает бороться с вирусом, это может усугубить состояние и замедлить выздоровление.
Глюкокортикостероиды особенно осторожно назначают при сахарном диабете, гипертонии, язве желудка, ожирении, риске тромбозов и некоторых других состояниях — все эти нюансы врачи должны учитывать, а самостоятельно оценить риски невозможно.
Антибиотики при коронавирусной инфекции
Что это и зачем назначают при коронавирусной инфекции. Антибактериальные препараты нужны, чтобы бороться с болезнетворными бактериями. Они могут назначаться при вирусных инфекциях, в том числе COVID-19, только в случае присоединения бактериальной инфекции.
Когда применяют антибиотики при коронавирусной инфекции. По данным исследований, антибиотики — в частности, азитромицин, часто назначаемый в начале пандемии, — никак не сказываются на продолжительности или тяжести течения коронавирусной болезни.
По всем клиническим рекомендациям антибактериальные препараты требуются, только когда у врача есть данные, подтверждающие присоединение вторичной инфекции. Например, если у человека снова поднялась температура, когда пик вирусной болезни уже прошел.
При коронавирусной инфекции легкие обычно поражаются не из-за бактериальной пневмонии, а из-за иммунных механизмов, поэтому антибиотики тут не помогут.
В российских клинических рекомендациях указано, что подавляющее большинство пациентов с COVID-19, особенно с легким и среднетяжелым течением болезни, не нуждаются в антибиотиках.
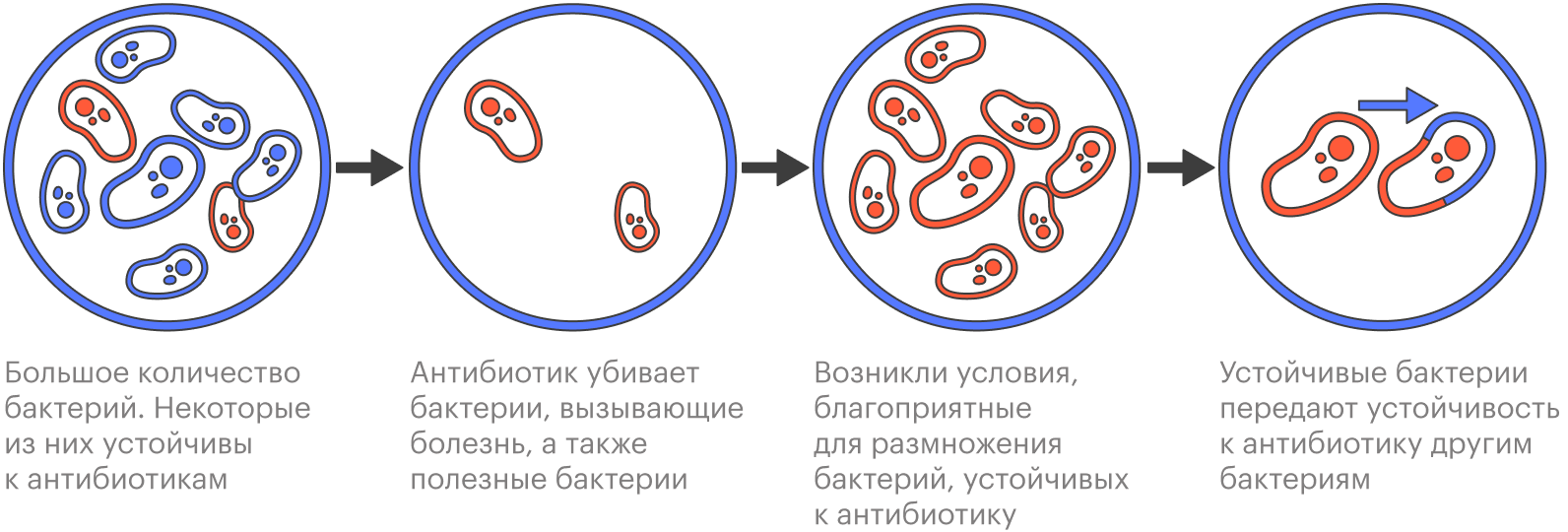
Почему не стоит пить антибиотики без показаний. У антибактериальных препаратов есть свои побочные эффекты, например диарея или аллергические реакции. Кроме того, их бесконтрольный прием может привести к резистентности бактерий — они становятся невосприимчивыми к принимаемому препарату. И когда антибиотики действительно понадобятся, врачам будет сложнее подобрать работающее лекарство.
Заранее назначать антибиотики для профилактики бактериальной инфекции также не стоит: неизвестно, присоединится ли она и какая. Например, это может быть пневмония, а может быть отит — тактика лечения будет разной. А может быть, никакой инфекции и вовсе не будет — по данным ВОЗ, только 15% пациентов с тяжелым течением COVID-19 сталкиваются с сопутствующими бактериальными инфекциями.
У бесконтрольного приема антибиотиков есть и глобальные последствия: появляются устойчивые штаммы бактерий, которые невозможно уничтожить имеющимися препаратами, а новые антибиотики разрабатывают не так быстро. То есть может случиться так, что в будущем нечем будет лечить банальные пневмонии и отиты.
Уже сейчас около 700 тысяч человек в мире умирают от инфекций, вызванных бактериями, устойчивыми к антибиотикам. По прогнозам, к 2050 году их число может вырасти до 10 млн человек.
Что делать тем, кто болеет коронавирусной инфекцией в легкой форме и лечится дома
Тем, кто лечится в домашних условиях, не нуждается в госпитализации и кислородной поддержке, не нужны антибиотики, гормональные препараты, антикоагулянты или другие «тяжелые» лекарства.
Еще не стоит пить противовирусные средства и иммуномодуляторы: несмотря на то, что они входят в российские рекомендации, доказательств их эффективности нет.
Для большинства людей, болеющих дома, достаточно таких действий:
- пить больше жидкости;
- соблюдать постельный режим;
- принимать жаропонижающие при повышении температуры;
- следить за своим состоянием и измерять сатурацию с помощью пульсоксиметра.
При температуре выше 38 °C, которая не снижается после приема лекарств и держится дольше двух дней, сатурации ниже 93 или сильном ухудшении самочувствия стоит вызвать скорую помощь.
Запомнить
- Антикоагулянты при коронавирусной инфекции нужны только тем, у кого высокий риск тромбозов, в частности госпитализированным пациентам.
- Кортикостероиды стоит принимать только по назначению и под наблюдением врача, так как у них большое количество серьезных побочных эффектов.
- Антибактериальные препараты при вирусных инфекциях не используют.
- При легком течении коронавирусной болезни не нужно пить ничего, кроме большого количества жидкости и жаропонижающих, если повышается температура тела.