Краниосиностоз: что это и когда младенцу нужен нейрохирург
В России в месяц рождается около 110 000 детей — по статистике, у 55 из них будет краниосиностоз, потому что он встречается у одного ребенка из 2000.
Это заболевание приводит к неправильному росту черепа и нарушению развития головного мозга. Чтобы поставить диагноз «краниосиностоз», не нужно много обследований или особой подготовки врача — достаточно осмотреть голову ребенка.
Обычно проблему выявляют уже в роддоме. Однако бывают случаи, когда дети с краниосиностозом не один раз бывают на приеме у педиатра и даже невролога, но врачи пропускают диагноз либо назначают неправильное лечение. Это может привести к тому, что разовьются осложнения: как минимум череп останется деформированным. При правильном подходе краниосиностоз успешно лечат. Расскажу, что это за состояние, как его не пропустить и что делать, если врачи поставили такой диагноз.
Что такое краниосиностоз
Краниосиностоз — это когда один или несколько черепных швов отсутствуют или срастаются еще до рождения либо в первые месяцы жизни ребенка. В области таких швов нормальный череп прекращает расти, а там, где швы функционируют, — продолжает. Это приводит к различным деформациям мозгового или лицевого отдела черепа.
Как голова ребенка растет в норме. Швы черепа располагаются между его костями. Это особая перепончатая ткань, благодаря которой череп растет так, чтобы вмещать головной мозг. Последний увеличивается в два раза к году, а к двум годам достигает примерно 80% от размера мозга взрослого человека.
Важно, чтобы швы черепа не зарастали преждевременно. Если кости перестанут расти в области заросшего шва, усилится рост в области незаращенных, так как мозг все равно будет требовать больше места. Голова ребенка примет неправильную форму.
Еще один характерный признак черепа новорожденных — это роднички, которые представляют собой участки перепончатой ткани на стыке швов.
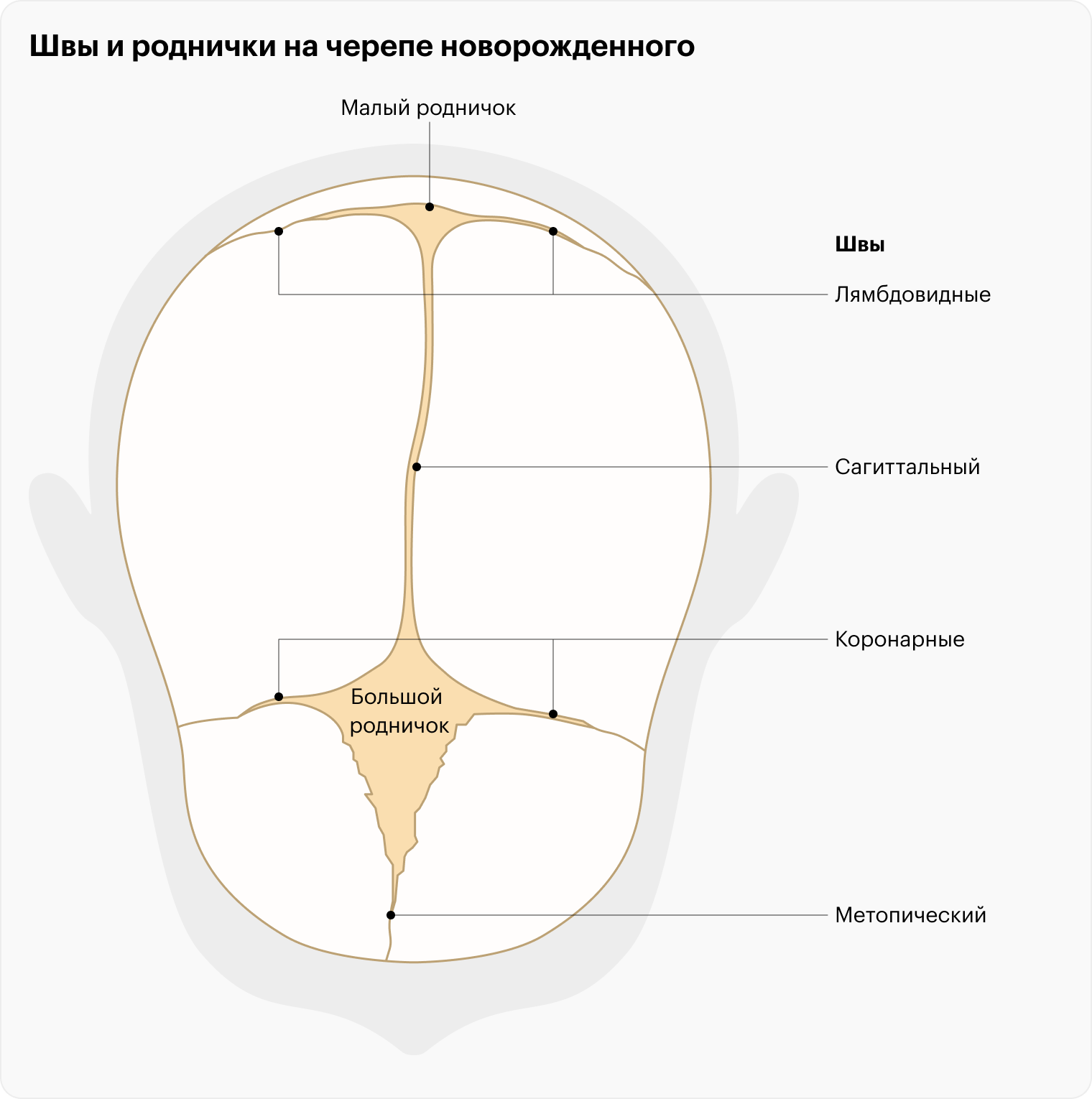
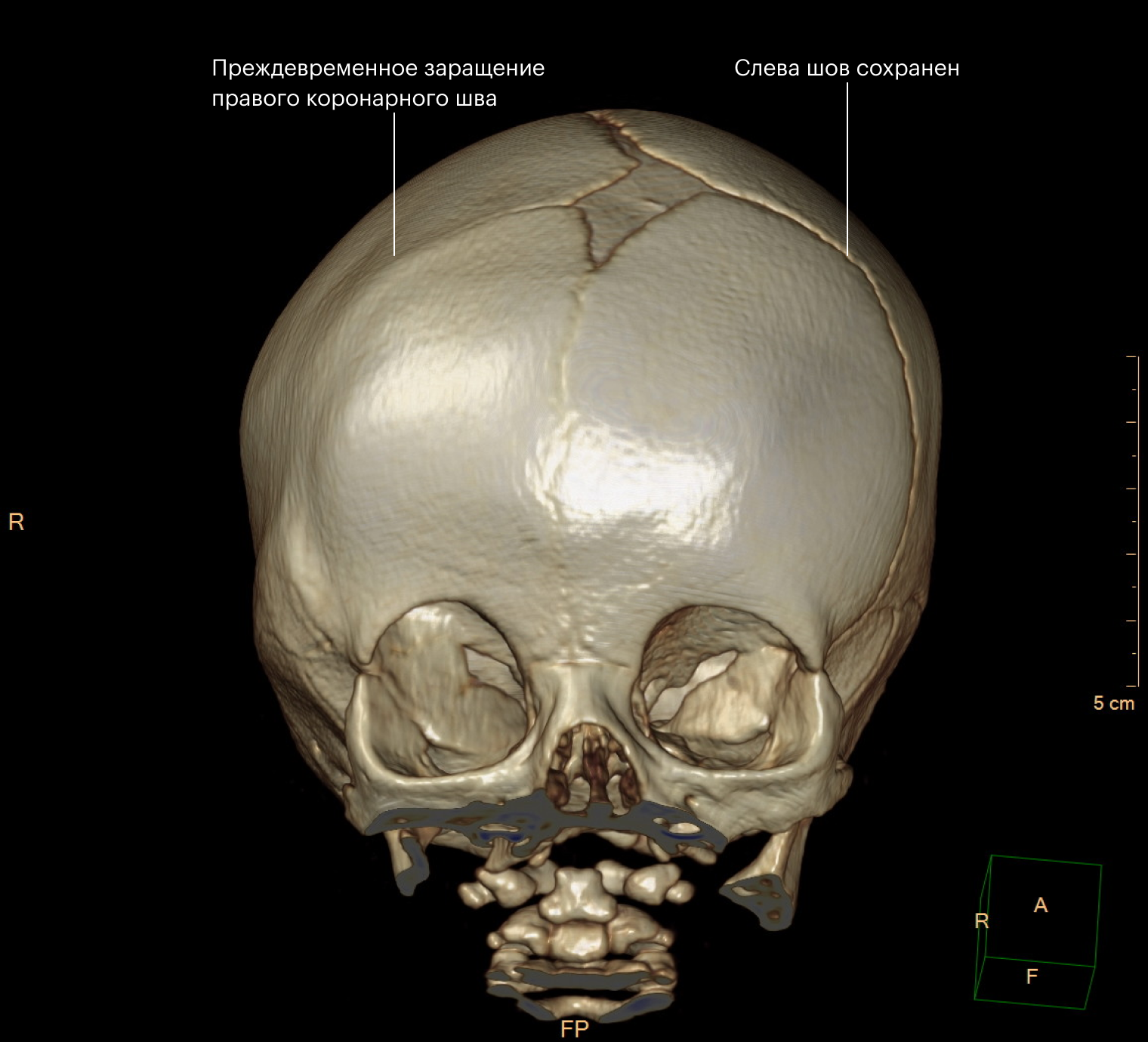
Когда зарастают швы и роднички. К основным швам черепа относят сагиттальный и метопический, которые проходят посередине черепа спереди назад. Перпендикулярно им спереди головы расположены два коронарных шва, а сзади — два лямбдовидных.
Метопический шов в норме зарастает раньше других — в течение первого года жизни, а сагиттальный, коронарные и лямбдовидные — после двадцати лет.
Передний родничок — большой — в норме закрывается на втором году жизни, а задний родничок — малый — в первые месяцы после рождения или в конце внутриутробного периода, что тоже норма.
Если большой родничок закрывается раньше срока, это считается признаком преждевременного заращения швов черепа. Родители часто обращаются к врачу, потому что родничок, пульсирующий у младенца, вдруг перестал прощупываться. Однако при краниосиностозе бывает и такое, что большой родничок нормального размера или даже слишком велик. Объясняется это тем, что нагрузка на нормальные швы увеличивается, и если они возле родничка, то он сохраняется и не вызывает подозрений.
Причины краниосиностоза
Считается, что причина краниосиностоза — комбинация генетических нарушений и влияния факторов среды. В большинстве случаев ребенок с ним отличается от здорового только особенной формой головы. Такой краниосиностоз называют несиндромальным.
Некоторые исследования выделяют факторы, которые увеличивают риск его развития, например:
- болезни обмена веществ, в частности заболевания щитовидной железы у матери;
- прием определенных медикаментов матерью в период беременности, например вальпроевой кислоты, ретиноевой кислоты;
- механическое давление в утробе: крупный плод, многоплодная беременность.
Примерно 15—30% случаев связаны с генетическими синдромами — в этом случае краниосиностоз называют синдромальным. В таком случае есть не только деформация черепа, но и патологии скелета, нервной и других систем. В эту группу входит более 180 синдромов — некоторые из них вызваны случайной генетической поломкой, некоторые передаются по наследству.
Еще в редких случаях краниосиностоз развивается вторично. Такое, например, бывает у детей с микроцефалией, у которых швы срастаются, так как нет давления изнутри черепа — мозг не растет нормально.
Симптомы краниосиностоза
Деформация черепа и лицевого скелета. Форма головы зависит от того, какой шов сросся раньше времени. Например, чаще всего зарастает сагиттальный шов — в этом случае череп становится вытянутым и узким. А если зарастает метопический шов, то меняет форму лобная кость, уменьшается расстояние между глазами.
Обычно зарастает только один из швов, реже встречается поражение двух и более — тогда развиваются сочетания разных деформаций.
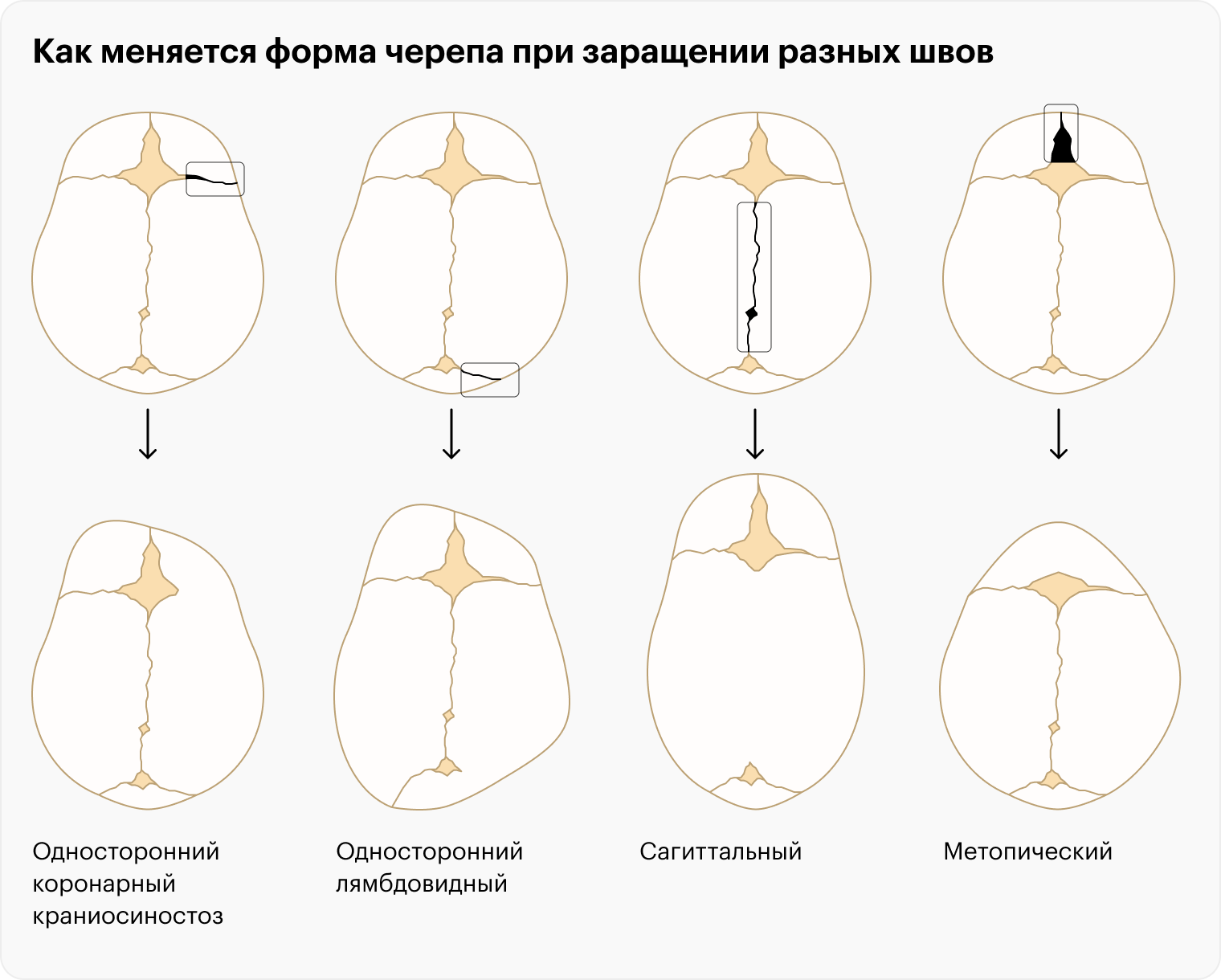
Черепно-мозговая диспропорция. Простыми словами, растущему мозгу становится тесно в черепе. Это состояние называют краниостенозом. Оно приводит к повышению внутричерепного давления, что проявляется в виде рвоты, головных болей, снижения остроты зрения. А еще — к задержке развития ребенка. В этом и заключается основная опасность краниосиностоза. Развитие черепно-мозговой диспропорции — сигнал о том, что надо делать операцию.
Другие симптомы. Они будут при синдромальных краниосиностозах. Сюда относят различные аномалии развития костей и суставов, сердца, почек и других органов.
Диагностика краниосиностоза
Иногда краниосиностоз можно выявить во время УЗИ в третьем триместре беременности. В этом случае рекомендуют кесарево сечение, чтобы избежать травмы головы ребенка или родовых путей матери. Но чаще всего диагноз устанавливают уже после рождения ребенка — обращает на себя внимание характерная деформация головы. В этом случае уже в роддоме нужна консультация детского нейрохирурга, офтальмолога, челюстно-лицевого хирурга и генетика.
Обычно врач может заподозрить краниосиностоз только по осмотру. Иногда педиатр или невролог могут направить ребенка на УЗИ швов черепа. Если сращение шва подтверждается или результат сомнительный, ребенка всегда направляют к нейрохирургу.
Нейрохирург обращает внимание на форму головы и лицевой скелет, измеряет окружность головы, ее продольный, поперечный и косые диаметры. При пальпации врач может прощупать костный валик по ходу заращения шва, а также преждевременно закрывшийся или слишком маленький большой родничок.
Золотой стандарт диагностики краниосиностоза — компьютерная томография головного мозга и костей черепа с 3D-реконструкцией. Важно, чтобы ребенка на это исследование направлял уже нейрохирург, его надо проводить в рамках планирования операции. Делать КТ только чтобы подтвердить диагноз в этом возрасте не рекомендуют, чтобы исключить лишнюю лучевую нагрузку на ребенка.
Лечение краниосиностоза
Лечат краниосиностоз только операцией — чем раньше ее сделают, тем лучше. Оптимальный возраст — 3—6 месяцев, в идеале — до 3 месяцев. Хорошие результаты могут быть достигнуты до 9 месяцев. Оперируют детей и после года, но у них деформация головы хуже поддается коррекции, уже могут быть неврологические осложнения.
Существует три вида операций при краниосиностозах: малоинвазивные, реконструктивные и дистракционные. Все их можно провести по квоте на высокотехнологичную медицинскую помощь (ВМП).
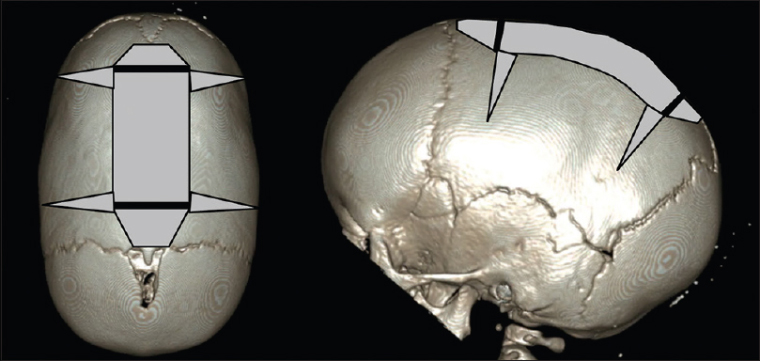
Малоинвазивные операции. Проводят только при несиндромальных краниосиностозах у детей до 6 месяцев.
Врач делает на коже головы несколько разрезов длиной до 4 см, затем там же делают отверстия в черепе. Хирург контролирует свои действия с помощью специального прибора с камерой на конце — эндоскопа. Он удаляет кость вместе с заращенным швом. Чем младше пациент, тем шире удаленный участок кости — от 5 до 13 см. Также с каждой стороны могут сделать дополнительные клиновидные разрезы: это нужно, чтобы обеспечить дополнительное пространство для роста головного мозга.
После операции 5—6 месяцев нужно носить специальный шлем. Он ограничивает рост костей черепа в нужных участках и способствует их реконструкции под давлением растущего мозга.
Стоимость такой операции без оформления квоты ВМП в Москве — в среднем 62 000 ₽.
✅ Преимущества метода: небольшие разрезы, ниже риск повреждения структур черепа под костями, так как хирург их хорошо видит, меньше кровопотеря, а значит — ниже риск переливания крови. Кроме того, операция длится недолго — в среднем 1—1,5 часа, после нее ребенок быстро восстанавливается. Выписаться из стационара можно уже на 4—5 день, швы обычно снимают в поликлинике по месту жительства.
❌ Недостатки метода: шов может зарасти повторно. Кроме того, участок, где удалена кость, может не закрыться самостоятельно, тогда понадобится повторная операция.
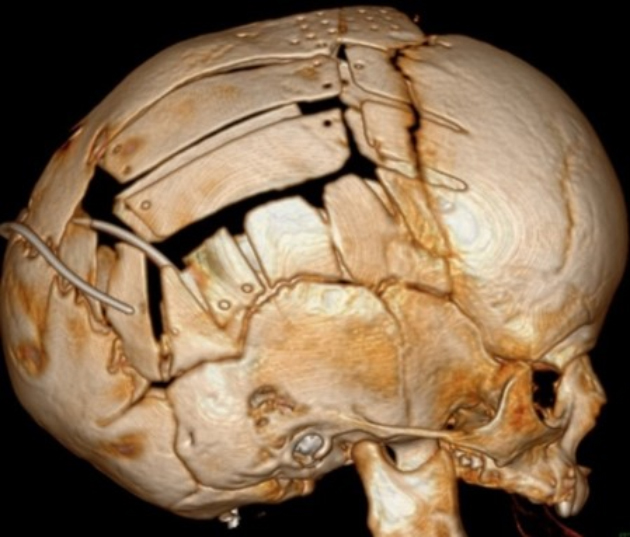
Реконструктивные операции. Проводят при простых и сложных несиндромальных и синдромальных краниосиностозах. Оптимальный возраст — 6—9 месяцев, но можно делать и детям старше. Такие операции позволяют за один раз увеличить внутричерепное пространство и устранить косметический дефект.
Врач делает широкие разрезы костей, их фрагменты располагают так, чтобы сформировать наиболее приближенный к возрастным нормам череп, а потом фиксируют.
Реконструктивные операции проводят после виртуального планирования. КТ-снимки пациента накладывают на нормативные снимки соответствующего возраста. Затем выполняют виртуальную реконструкцию костей. Это нужно, чтобы избежать проб и ошибок во время самой операции. Фрагменты костей печатают в виде 3D-образцов, чтобы врач мог на них ориентироваться.
Стоимость реконструктивных операций без оформления квоты ВМП в Москве — в среднем 125 000 ₽. Это без стоимости расходных материалов, то есть элементов для фиксации костей черепа, и анестезии.
✅ Преимущества метода: можно за один раз скорректировать черепно-мозговую диспропорцию даже в сложном случае.
❌ Недостатки метода: большие разрезы, больше кровопотеря. Операция длится дольше — 2—4 часа, как и восстановление после нее — выписывают в среднем через 10 дней после снятия швов.
Во время реконструктивных операций костные фрагменты фиксируют специальными пластинами и винтами. Они бывают двух видов:
- Титановые пластины и винты — стабильно фиксируют кости. Но чтобы их удалить, нужна повторная операция. Кроме того, они могут повреждать скальп — кожу волосистой части головы, если установлены неправильно. Также существует риск их смещения внутрь черепа. Так может произойти потому, что при росте черепа костная ткань накладывается поверх костных фрагментов и таким образом смещает внутрь фиксирующие элементы.
- Биодеградируемые фиксирующие элементы состоят из полимеров, которые разрушаются в организме за 12—36 месяцев. Удалять их не нужно. Недостатки — возможна реакция организма как на инородное тело, переломы пластин, нестабильность фиксации, если кость недостаточно толстая. Также в ходе деградации они могут утолщаться и прощупываться. Кроме того, такие элементы сложнее фиксировать, поэтому операция будет длиться дольше.


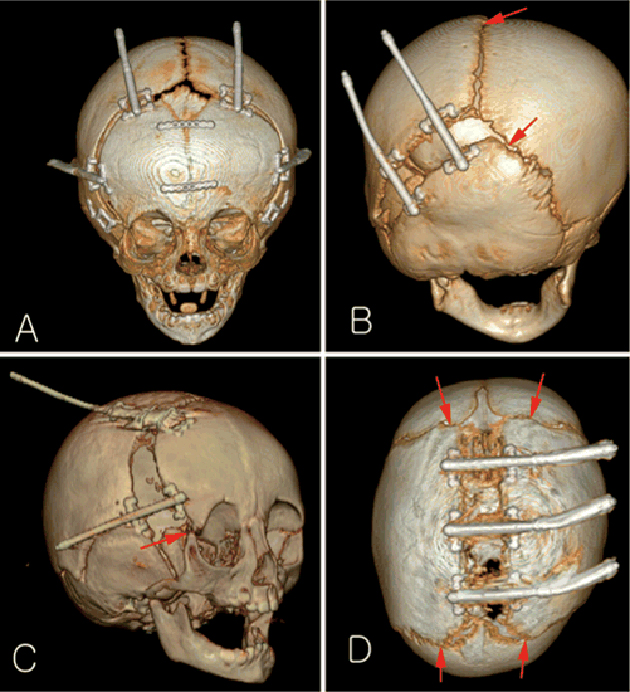
Дистракционные операции. Рекомендуют проводить в возрасте 3—6 месяцев. Показаны в случае синдромальных и несиндромальных сложных краниосиностозов, когда поражены несколько швов.
Принцип такой же, как у аппарата Илизарова, который используют для вытягивания костей ног. Участок костей свода черепа разрезают, устанавливают специальный аппарат, а потом с его помощью кости постепенно отдаляют друг от друга — это называют дистракцией. Между костными краями формируется костная мозоль, заполняющая промежуток, — так увеличивается пространство внутри черепа.
Дистракция бывает двух видов:
- Наружная. Около месяца после операции костные края отдаляют друг от друга с помощью поворота ручек аппарата, которые находятся снаружи. В стационаре это делает врач, а после выписки — сами родители. Затем ручки удаляют, 6—8 недель формируется костная мозоль. Весь процесс занимает примерно 3 месяца, после чего на повторной операции убирают всю систему. Недостаток метода в том, что детали дистрактора могут сломаться, кроме того, в местах выхода ручек возможны инфекции, пролежни.
- Внутренняя дистракция. Это дистракция с помощью пружин, которые располагаются под скальпом. Сам процесс в этом случае зависит от раздвигающей силы пружин, врач его не контролирует. Пружины удаляют через 3—6 месяцев через небольшие разрезы. Недостатки метода — возможность смещения пружин и образования пролежней над ними.
Стоимость дистракционных операций без квоты ВМП в Москве — в среднем 97 000 ₽. Это без учета стоимости дистрактора и анестезии. Цена одного дистрактора — в среднем 750 000 ₽, в некоторых случаях нужно два аппарата.
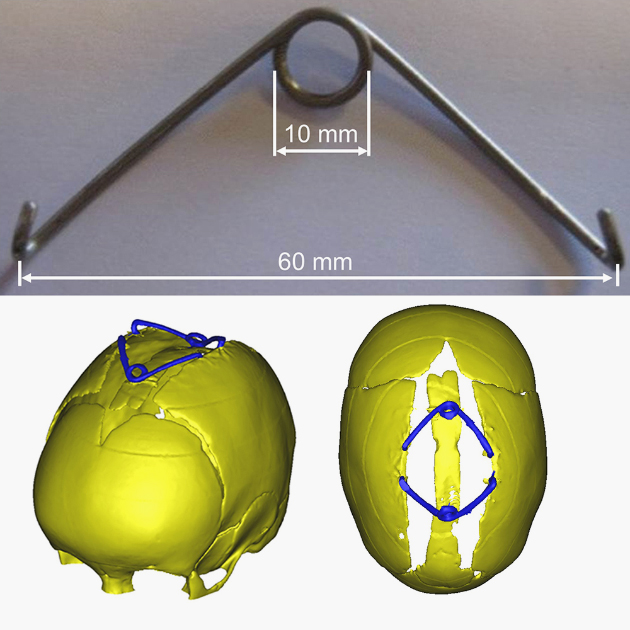
Особенности лечения синдромального краниосиностоза. Здесь нужна более тщательная предоперационная подготовка, так как у детей с ним нередко есть особенности строения нервной системы и сосудов, которые влияют на тактику операции.
К лечению чаще привлекают челюстно-лицевых хирургов и лоров. Кроме того, сразу прибегают к реконструктивным методикам — малоинвазивные операции в случае синдромальных краниосиностозов не проводят. А еще в таких случаях всегда выше вероятность повторной операции.
Почему иногда одной операции недостаточно. Обычно через 6 месяцев после операции назначают контрольную КТ, чтобы исключить послеоперационные осложнения, в том числе повторное заращение шва.
Вероятность такого осложнения есть после любого вида операции. Например, после малоинвазивных операций частота повторного краниосиностоза составляет 3%, а после реконструктивных — 5%.
Зарастет шов повторно или нет — нельзя предугадать. Известно лишь, что в случае синдромального краниосиностоза такое случается чаще. Если повторная операция нужна, то прибегают к другому методу, отличному от первой операции.
Какое лечение при краниосиностозе только навредит
Отказ от операции. Попытки длительного наблюдения и консервативного лечения краниосиностоза приводят к тому, что череп остается деформированным, у ребенка развиваются осложнения. Некоторые врачи плохо осведомлены о заболевании, поэтому рекомендуют бесполезные лекарства и капельницы.
Остеопатия. Остеопатия не относится к методам с доказанной эффективностью, в том числе бесполезна при краниосиностозах. Остеопат может, например, рекомендовать частое поглаживание головы, но это не изменит форму черепа.
Краниальные ортезы. Это специальные коррекционные шлемы, которые ограничивают рост черепа в определенной плоскости. Такой шлем изготавливают индивидуально методом 3D-печати, врач корректирует его раз в месяц. Ребенок носит его постоянно, снимая только для гигиенических процедур.
Носить ортез стоит после малоинвазивных операций, также он может помочь при позиционной плагиоцефалии — деформации костей черепа из-за того, что маленький ребенок долго лежит в одном положении. Как самостоятельное лечение краниосиностоза краниальные ортезы не используют.
Стоимость такого индивидуального шлема, изготовленного методом 3D-печати, — в пределах 70 000—130 000 ₽.
Иногда родителей больше устраивает консервативное лечение, потому что они боятся делать операцию маленькому ребенку. Однако это приводит только к потере времени.

Запомнить
- Краниосиностоз — это когда швы черепа отсутствуют либо зарастают до рождения ребенка или в первые несколько месяцев жизни.
- Такое состояние может привести к деформации черепа и неврологическим осложнениям, в частности задержке развития ребенка.
- Лечат краниосиностоз только операцией — никакое консервативное лечение не работает.
- Чем раньше сделана операция, тем лучше — меньше риск осложнений, врачи могут выбрать менее травматичную методику.
- Краниосиностоз успешно лечат, главное — вовремя обратить внимание на изменение формы черепа и показать ребенка врачу.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov