Что лечит нейрохирург — 12 важных вопросов Алексею Кащееву
Поговорили с Алексеем Кащеевым — практикующим нейрохирургом, кандидатом медицинских наук, руководителем нейрохирургического отделения Университетской клиники МГУ им. М. В. Ломоносова.
Вы узнаете, какие методики использует современная нейрохирургия, когда операции не нужны и как выбрать нейрохирурга.
Что вы узнаете
- Чем занимаются нейрохирурги?
- Что такое функциональная нейрохирургия?
- Как развивается нейрохирургия, используют ли в России современные хирургические методики?
- Как проводят нейрохирургические операции, чтобы не нанести вред пациенту?
- Сейчас хирургическое лечение опухолей головного мозга стало безопаснее?
- Обязательно ли удалять доброкачественные опухоли головного или спинного мозга, если нет симптомов?
- Как часто нужны операции при межпозвонковых грыжах?
- Есть ли в нейрохирургии проблема избыточного назначения операций, когда они не нужны?
- Когда стоит делать МРТ головного мозга и позвоночника, а когда нет?
- Есть ли в России частная нейрохирургия?
- Как пациенту выбрать хорошего нейрохирурга?
- Какие случаи из вашей практики были самыми запоминающимися?
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Чем занимаются нейрохирурги?
Нейрохирургия как самостоятельная специальность появилась в начале 20 века. Той нейрохирургией, которая сейчас, безопасной и технологичной, она стала и вовсе лишь в 60-х годах 20 века.
В нейрохирургии много субспециальностей, я бы выделил следующие:
- Нейротравма — хирургическое лечение травм головного мозга и спинного мозга.
- Спинальная нейрохирургия — хирургия позвоночника и спинного мозга. То есть хирургическое лечение дегенеративных изменений, например грыж межпозвонковых дисков, опухолей позвоночника и спинного мозга, деформаций, травм. Это направление близко граничит с травматологией и ортопедией.
- Нейроонкология — широкая область, изучающая хирургическое лечение опухолей головного мозга.
- Сосудистая нейрохирургия — открытые операции на сосудах головного мозга и эндоваскулярные вмешательства — через сосуды, без разрезов. Так лечат, например, сосудистые аневризмы.
- Детская нейрохирургия — ее принципы отличаются от взрослой нейрохирургии.
- Функциональная нейрохирургия — одна из новых интересных сфер. Это методы, связанные с установкой систем электростимуляции в различные отделы головного и спинного мозга для изменения их функции.
Также нейрохирурги делают операции на периферических нервах. Чаще всего по поводу туннельных синдромов — когда нерв руки или ноги сдавливается за счет увеличения в размере какой-нибудь связки.
Например, при запястном туннельном синдроме сдавливается срединный нерв на середине запястья. Чтобы освободить нерв, нужна небольшая операция под местной анестезией, через несколько часов пациент уходит домой. Похожая проблема — кубитальный туннельный синдром, возникающий из-за сдавления локтевого нерва.
Бывают и более редкие заболевания периферических нервов — травмы и опухоли, они требуют микрохирургических вмешательств. Здесь хирургу нужны сложные навыки и хорошее знание анатомии.
В целом, нейрохирург вправе делать операции на всей нервной системе. Тем не менее на практике типов операций в нейрохирургии так много, что мало кто может освоить абсолютно все.
Больше того, в этом нет необходимости. Хирургу нужно длительное время многократно повторять каждый навык, чтобы делать операции с минимальным риском и числом осложнений. Из-за этого плановая хирургическая помощь во всем мире идет по пути узкой специализации.
Ушло в прошлое время, когда хирург был таким мастером на все руки — и трепанацию черепа сделает, и роды у коровы примет, и ампутацию выполнит.
Что такое функциональная нейрохирургия?
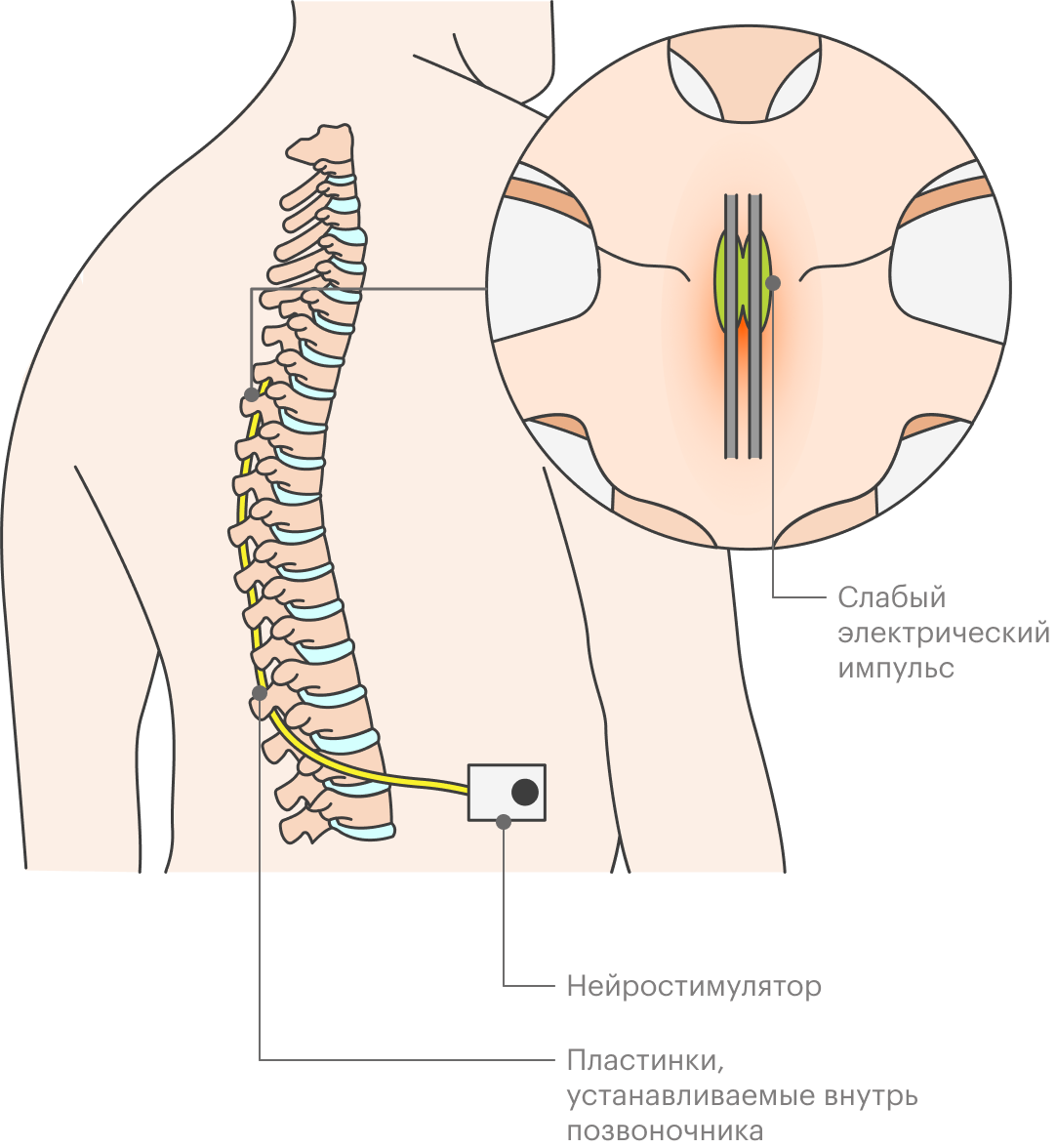
Функциональная нейрохирургия — установка в разные отделы спинного или головного мозга электростимуляторов. Их задача — влияние на функцию мозга. Такие методики применяют, например, при лечении тяжелых болевых синдромов, болезни Паркинсона, эпилепсии.
Точный механизм того, как работает нейростимуляция, до конца неизвестен, каким бы странным это ни казалось. При этом техника не новая: первый нейростимулятор был сделан в США в 1967 году.
Например, смысл процедуры при хронической боли в том, чтобы создать блок проведения нервного импульса по спинному мозгу к головному и тем самым обмануть ощущения.
Этот метод лечения нейропатической боли подходит не всем. Он может применяться у пациентов с осложнениями после спинальных операций, когда возникает сильная боль, не поддающаяся никаким методам лечения. Или при фантомных болях, когда конечность ампутировали и появилась боль в ее области. Многие из таких пациентов испытывают тяжелый болевой синдром, который ничем не купируется, мешает жить и иногда даже приводит к суициду. Нейростимуляция может быть единственным способом от него избавиться.
Также методику используют для лечения хронической тазовой боли — только в этом случае стимулируют не спинной мозг, а один из его корешков. Таким же образом лечат нейрогенные тазовые нарушения — недержание или задержку мочи и кала.
Как развивается нейрохирургия, используют ли в России современные хирургические методики?
Нейрохирургия — направление, которое обновляется каждые четыре-пять лет. Сейчас есть общий тренд к снижению инвазивности, то есть травматичности операции, это характерно для всех направлений современной хирургии. Идет переход от открытых операций с тяжелыми доступами и большой кровопотерей к вмешательствам через различные эндоскопические доступы.
К примеру, key-hole хирургия, или доступы через «замочную скважину» — когда хирург удаляет через 3—4-миллиметровое отверстие достаточно сложную опухоль или выполняет другие манипуляции.
Также уже стандартом для нейрохирургии стала микрохирургия — большинство операций делают с помощью микроскопа.
Кроме того, внедряется дифференцированный подход, особенно это касается спинальной хирургии. Пришло понимание, что нельзя ко всем пациентам даже с распространенным заболеванием относиться одинаково — нужно индивидуально подбирать нейрохирургическое лечение.
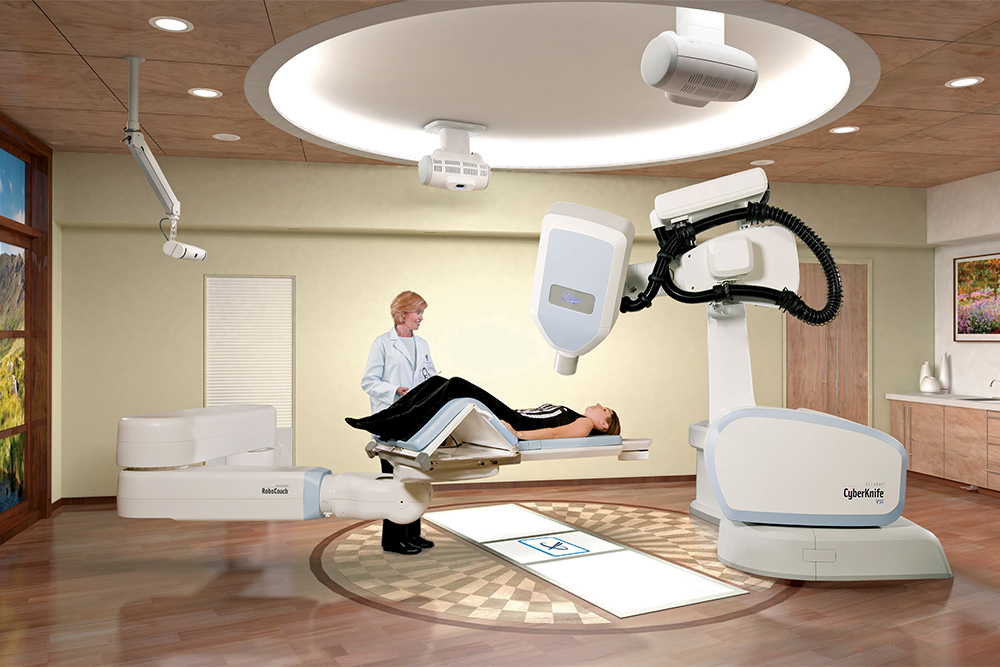
Появляется много нового в нейроонкологии: совершенствуется лечение опухолей мозга, в том числе метастатических. Например, используют такие методики, как гамма-нож и кибернож — методы фокусированной лучевой терапии, позволяющие замедлить или прекратить рост опухоли, не калеча соседние ткани.
Функциональная хирургия также развивается и есть в России — я делаю такие операции уже около десяти лет. К сожалению, у нас это направление сталкивается с финансовыми проблемами: нейростимуляторы очень дорогие, они в среднем стоят 1—1,5 млн рублей.
- 1,5 млн ₽
- стоит нейростимулятор
Позволить себе такое лечение в частном порядке могут немногие. По ОМС операции доступны, но не в нужном количестве. Важно финансирование этой отрасли, чтобы помощь могли получить все, кто в ней нуждается.
Как проводят нейрохирургические операции, чтобы не нанести вред пациенту?
Хирургия головного мозга. Тут существуют различные методы, связанные с Awake Surgery, это хирургия, когда пациент во время операции находится в сознании. По сути, человека будят, отключают от эндотрахиального наркоза и потом оперируют. Так делают, например, при удалении опухолей функционально значимых зон головного мозга.
Человек выполняет команды невролога или нейропсихолога, а хирург так получает информацию о том, не задевает ли он во время операции важный участок.
Спинальная хирургия. Здесь существует метод нейрофизиологического мониторинга. Во время операции воздействуют на корешки спинного мозга — так хирург понимает, когда начинает вредить больше, чем помогать.
Выглядит это так: специальный аппарат подает сигналы от коры головного мозга к рукам и ногам, нейрофизиолог следит за параметрами и рассказывает хирургу, что происходит с функциональной точки зрения.
Этот метод используют и при хирургическом лечении деформации позвоночника — за счет оценки функций корешков спинного мозга избегают их травмы во время операции.
Сейчас хирургическое лечение опухолей головного мозга стало безопаснее?
Успешность операции зависит от типа опухоли, при этом в настоящее время нейрохирургия располагает всем, чтобы максимально безопасно удалить новообразование.
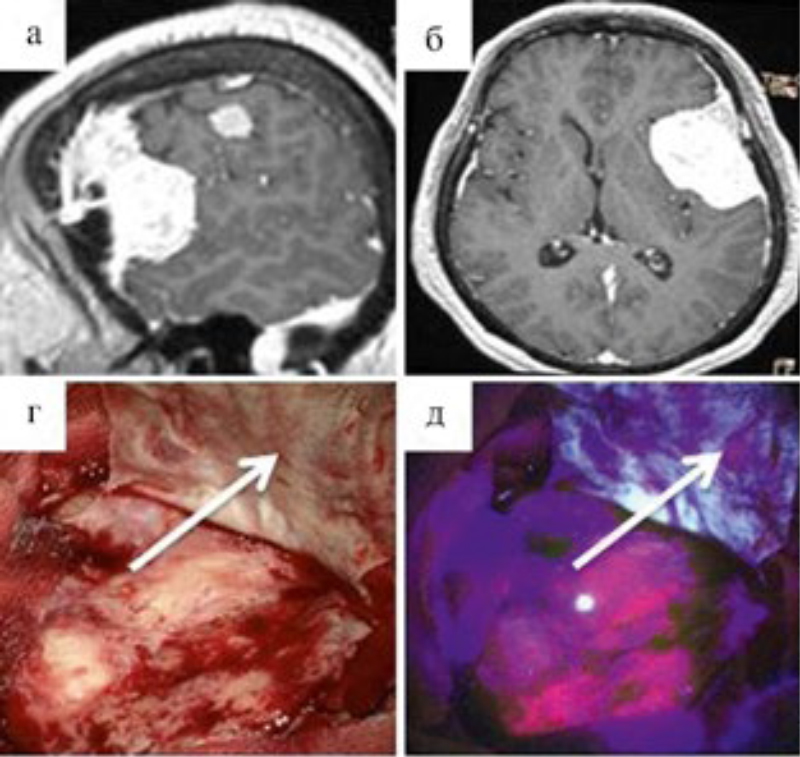
Есть специальные операционные методики, например, применение микроскопа, также используют интраоперационную флуоресцентную навигацию. Пациент незадолго до операции принимает небольшое количество специального вещества. Оно подкрашивает ткани опухоли в другой цвет при флуоресцентном излучении. Без этого они были бы неотличимы от тканей головного мозга, а так хирург во время операции их видит.
Кроме того, применяют эндоскопические доступы. Сейчас есть возможность сделать радикальную операцию через маленький эндоскопический прокол. Среди прочего это полностью изменило хирургию опухолей гипофиза — раньше для их удаления нужна была трепанация черепа, был большой риск ослепнуть и другие риски. Теперь хирурги оперируют через нос, без вскрытия черепа — и вмешательство стало намного безопаснее.
Обязательно ли удалять доброкачественные опухоли головного или спинного мозга, если нет симптомов?
Некоторые небольшие опухоли головного мозга, в первую очередь менингиомы, иногда можно не оперировать — или наблюдать, или лечить лучевой терапией.
Со спинальными опухолями — доброкачественными глиомами или менингиомами, но в спинном мозге, — ситуация сложнее, потому что они растут в замкнутом узком пространстве позвоночного канала. Даже небольшая опухоль может вызвать неврологические нарушения. Поэтому большинство спинальных опухолей удаляют, даже если симптомов нет.
Бывают ситуации, когда бессимптомная опухоль находится в таком месте, что ее удаление может привести к осложнениям, например параличу. В этом случае выбор всегда за пациентом — никто за него не вправе принимать категоричное решение: идти на риск или подождать.
Как часто нужны операции при межпозвонковых грыжах?
Если советовать операцию всем людям с межпозвонковой грыжей, особенно когда диагноз поставили только на основании МРТ, — придется оперировать почти каждого человека старше 55 лет и многих старше 20 лет.
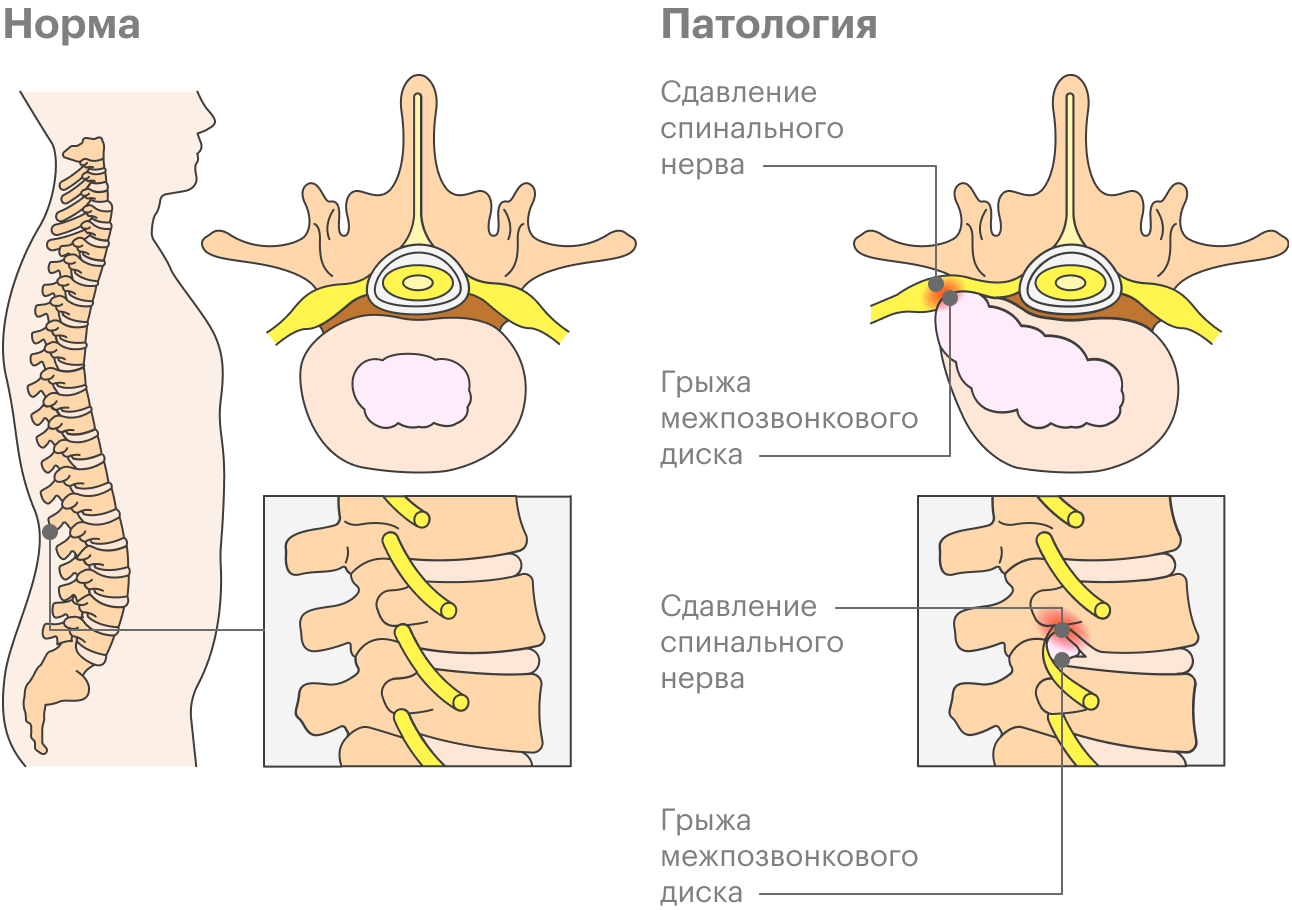
Межпозвонковую грыжу нужно удалить, когда она сдавливает нервный корешок спинного мозга. Из-за этого появляется так называемая корешковая симптоматика — боль, онемение, слабость в ноге, если это поясница, или руке, если речь идет о шее.
Грыжи межпозвонковых дисков шейного и грудного отдела позвоночника могут сдавливать и сам спинной мозг. Это может привести к миелопатии — выражаясь популистски, спинальному инсульту, очагу нарушения кровообращения. Такие грыжи почти всегда нужно удалять: часто это единственное, что спасает от тяжелого неврологического дефицита.
Грыжи межпозвонковых дисков поясничного отдела реже нуждаются в операциях. Кроме сдавления корешка, операция показана при сильном сужении позвоночного канала или смещении позвонков относительно друг друга, что мешает человеку нормально стоять и ходить.
Важно понимать: практически любая операция предполагает, что человек что-то меняет в своей жизни. Заболевания позвоночника — это зачастую следствие наших проблем: мы много сидим и мало двигаемся. Без участия пациента в послеоперационном периоде, когда ему нужно снижать вес, заниматься физкультурой, укреплять мышцы спины и пресса — ничего не получится. Хирургия убирает неврологическую проблему, а дальше дело за самим пациентом.
Есть ли в нейрохирургии проблема избыточного назначения операций, когда они не нужны?
Такая проблема, к сожалению, существует, если говорить о хирургии позвоночника. Она есть не только в России. Скажем, в США часто делают микрохирургическое удаление грыжевого диска, при этом удовлетворенность пациентов этой операцией с каждым годом снижается.
Нельзя подходить к проблеме так: «У вас потемневший диск, его надо удалять, а то образуется грыжа» или «У вас болит спина, зачем заниматься реабилитацией, лучше мы сразу все удалим». Такой подход со временем обернется и против хирурга, а не только против пациентов. Делая операции всем подряд, не размышляя, кому они нужны, хирург за полгода-год захлебнется осложнениями и неудачными результатами.
В центре, где я работаю, пациентами после операции занимаются специалисты по физической реабилитации и неврологи. Операция — лишь одно из звеньев восстановления нормальной подвижности позвоночника.
Кроме того, патология позвоночника очень распространена, поэтому вокруг нее существует целая индустрия, где каждый предлагает свое. Эта индустрия переполнена методами с недоказанной эффективностью или доказанной неэффективностью вроде хондропротекторов, пиявок, «авторских» методик рассасывания грыжи. Такие методики — в действительности шарлатанство, основанное на том, что у некоторого процента людей грыжа естественным образом уменьшается или исчезает.
Чтобы избежать неэффективного лечения, пациенту стоит получить несколько мнений о своем состоянии. Также людям с болями в спине стоит показаться нейрохирургу — не из тех соображений, что нужна операция, а чтобы получить мнение и этого специалиста тоже.
Я сторонник такого подхода: оперировать не нужно, если проблему можно решить за счет физкультуры, массажа, гимнастики или околохирургических манипуляций.
Когда стоит делать МРТ головного мозга и позвоночника, а когда нет?
МРТ — метод, у которого есть свои показания, хотя в целом он безопасен и противопоказан только небольшому количеству людей. Например, тем, у кого стоит кардиостимулятор.
Назначать МРТ должен специалист, а не пациент сам себе. В России это исследование доступно — в Москве его можно сделать за 4000—5000 ₽. Для сравнения, в США коммерческая стоимость МРТ обычно не меньше 700 $ (58 100 ₽).
Из-за этого у нас люди порой делают МРТ как первый метод обследования, а его результат неверно интерпретируют — это называют «катастрофизация МРТ».
Например, в голове находят какие-то сосудистые очаги, которые есть у большинства людей и зачастую не говорят ни о чем плохом. Или в позвоночнике находят протрузии и грыжи, которые на самом деле не значимы и не вызывают симптомов. Однако человека пугает то, что он читает в интернете, он обращается к врачам, применяет бессмысленные методы лечения, в том числе и хирургические.
Конечно, бывают и обратные ситуации, особенно в регионах. Например, пациент лечится без МРТ, у него нарастает двигательный дефицит, ему делают рентген, говорят, что это грыжа и бывает у всех. На самом деле грыжи на рентгенограмме практически не видны: они из мягких тканей, не из костей. А МРТ покажет, что грыжа сдавила спинной мозг и требуется операция, которую надо сделать как можно раньше.
Для болей в спине существуют красные флаги, которые знакомы неврологам, — они будут показанием к МРТ. Вот некоторые из них:
- необычно сильная боль;
- боль, отдающая в ногу;
- боль, связанная с похудением;
- боль у онкологического пациента;
- боль, нарастающая со временем.
Аналогично с головными болями — не каждый случай требует МРТ. Чаще всего у головных болей доброкачественный характер, например, это мигрень или головная боль напряжения. Только невролог после осмотра может правильно выявить тех людей, которым стоит сделать МРТ, чтобы исключить опухоли или что-то еще.
Есть ли в России частная нейрохирургия?
Частная нейрохирургия в России есть. Также сейчас практически в каждой государственной клинике человек может при желании получить медицинскую помощь за свой счет.
В коммерческой сфере неплохо развита спинальная хирургия. Среди операций на спинном мозге и позвоночнике есть те, у которых доступная себестоимость и низкие риски. В частные клиники обращаются пациенты, не желающие связываться с системой квот, направлениями из поликлиники и другой бюрократией.
Если говорить о хирургии головного мозга и нейроонкологии, то это лечение, которое может стоить очень дорого. Например, за счет того, что пациент может оказаться на долгое время в реанимации, ему может потребоваться сложная реабилитация, химиотерапия, лучевая терапия — это не всегда предсказуемо. Лечение таких пациентов может стоить миллионы и даже десятки миллионов рублей — мало кто может себе это позволить.
На мой взгляд, также есть проблема с добровольным медицинским страхованием: немногие компании могут позволить себе покрывать страховкой нейрохирургическую помощь из-за того, что она довольно дорогая.
Как пациенту выбрать хорошего нейрохирурга?
Во-первых, перед операцией стоит получить более одного мнения. В нейрохирургии большой арсенал методов лечения — врачи с разным опытом и из разных школ могут предлагать разные варианты, полезно увидеть всю картину.
Во-вторых, как я говорил выше, у нейрохирурга должен быть нужный опыт: многие операции усваиваются только путем большого числа повторений.
В-третьих, врач должен знать английский язык. В современной нейрохирургии важно самообразование, вменяемые нейрохирурги тратят на него много сил, времени и денег. Это предполагает, что врач постоянно учится, в том числе за рубежом.
Например, посещает курсы surgery to surgery, где участвует в операциях вместе с топовым хирургом, вебинары и мастер-классы. Незнание английского языка может говорить о том, что человек не так хорош в своей отрасли, как того требует современная практика.
Какие случаи из вашей практики были самыми запоминающимися?
Год назад была очень редкая операция. Есть такое заболевание, как синдром фиксированного спинного мозга. Оно проявляется обычно или в раннем младенческом, или в подростковом возрасте. А тут я столкнулся со случаем, когда синдром проявился у пациентки в 77 лет. Она начала терять силу в ногах, понадобилась операция — под нейрофизиологическим мониторингом мы провели микрохирургическое разделение корешков спинного мозга. То есть пришлось детскую нейрохирургию перенести на взрослого пациента. После операции женщина снова смогла ходить.
Еще запомнился пациент, у которого было 13 операций на голени, у него сформировался болевой синдром, не снимаемый лекарствами. Ему установили нейростимулятор в середину грудного отдела спинного мозга — удалось полностью покрыть зону боли и убрать ее.
Операция была не так сложна, но результат впечатляющий: мужчина вернулся в парашютный спорт, где до этого получил травму. Наверное, это единственный человек с системой нейростимуляции, который еще и активный парашютист — около 50 прыжков в год.
Также всегда интересны операции, связанные со сложными опухолями. Недавно мы удаляли гигантскую менингиому в области перехода черепа в шейный отдел спинного мозга. У пациентки был нейрофиброматоз — врожденное заболевание, при котором отмечается рост доброкачественных опухолей.
В этом месте ей уже удаляли опухоль в середине 1980-х годов. Технологии тогда были другими, в черепе был огромный дефект, уходивший в сторону затылка. Такие операции всегда запоминаются, потому что любой шаг влево или вправо может дорого стоить — какой-нибудь функции мозга или жизни. Но в этот раз все прошло штатно, пациентка жива и здорова.
Запомнить
- Нейрохирурги занимаются операциями на различных отделах нервной системы: от головного мозга до периферических нервов.
- Сейчас существует функциональная нейрохирургия, которая позволяет не просто удалить опухоль или восстановить анатомию органа, но и повлиять на функции мозга.
- Нейрохирургия очень быстро развивается, каждые четыре-пять лет появляются новые методики, в том числе и в России.
- При операциях на головном или спинном мозге главное — не нарушить важные жизненные функции, поэтому есть методики контроля действий хирурга во время вмешательства.
- Операции по удалению опухолей головного мозга сейчас намного безопаснее за счет появления малотравматичных хирургических методик.
- Доброкачественные опухоли головного мозга без симптомов иногда можно не удалять, а вот новообразования спинного мозга обычно оперируют.
- Удалять межпозвонковые грыжи нужно далеко не всегда — только если они сдавливают спинной мозг или его корешки.
- В спинальной хирургии есть проблема избыточного назначения операций, поэтому всегда стоит получить второе мнение.
- МРТ стоит делать только по назначению врача, чтобы избежать гипердиагностики и ненужного лечения.
- Частная нейрохирургия в России есть, правда, не все операции финансово доступны.
- Хороший нейрохирург специализируется на конкретной области нейрохирургии и знает английский язык.