Что важно знать об остром коронарном синдроме и как предотвратить инфаркт миокарда
В 2019 году от сердечно-сосудистых болезней умерли 17 900 000 людей: это причина трети всех смертей в мире.
Из этих случаев почти половина приходится на состояния, связанные с ишемической болезнью сердца.
Но есть и хорошая новость: если человеку с сердечным приступом вовремя помочь, его можно спасти. А если человек с ИБС будет заботиться о своем здоровье и соблюдать рекомендации врача, риск развития нестабильной стенокардии или инфаркта можно сильно уменьшить.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
В чем разница между острым коронарным синдромом и инфарктом миокарда
Острый коронарный синдром — общее название для всех состояний, при которых сильно сокращается или полностью блокируется приток крови к сердцу по коронарным — то есть сердечным — артериям. Если из-за этого клетки сердца погибают, говорят об инфаркте миокарда. Но даже если снижение кровотока и не убивает клетки, оно всегда нарушает нормальную работу сердца. Поэтому все типы ОКС опасны для жизни и требуют неотложной помощи.
Когда человек испытывает симптомы, похожие на инфаркт, сказать, насколько серьезно пострадали клетки сердца, еще нельзя. Поэтому врачи скорой помощи ставят человеку предварительный диагноз «острый коронарный синдром», или ОКС. Поставить точный диагноз можно только после обследования, которое проводят в больнице.
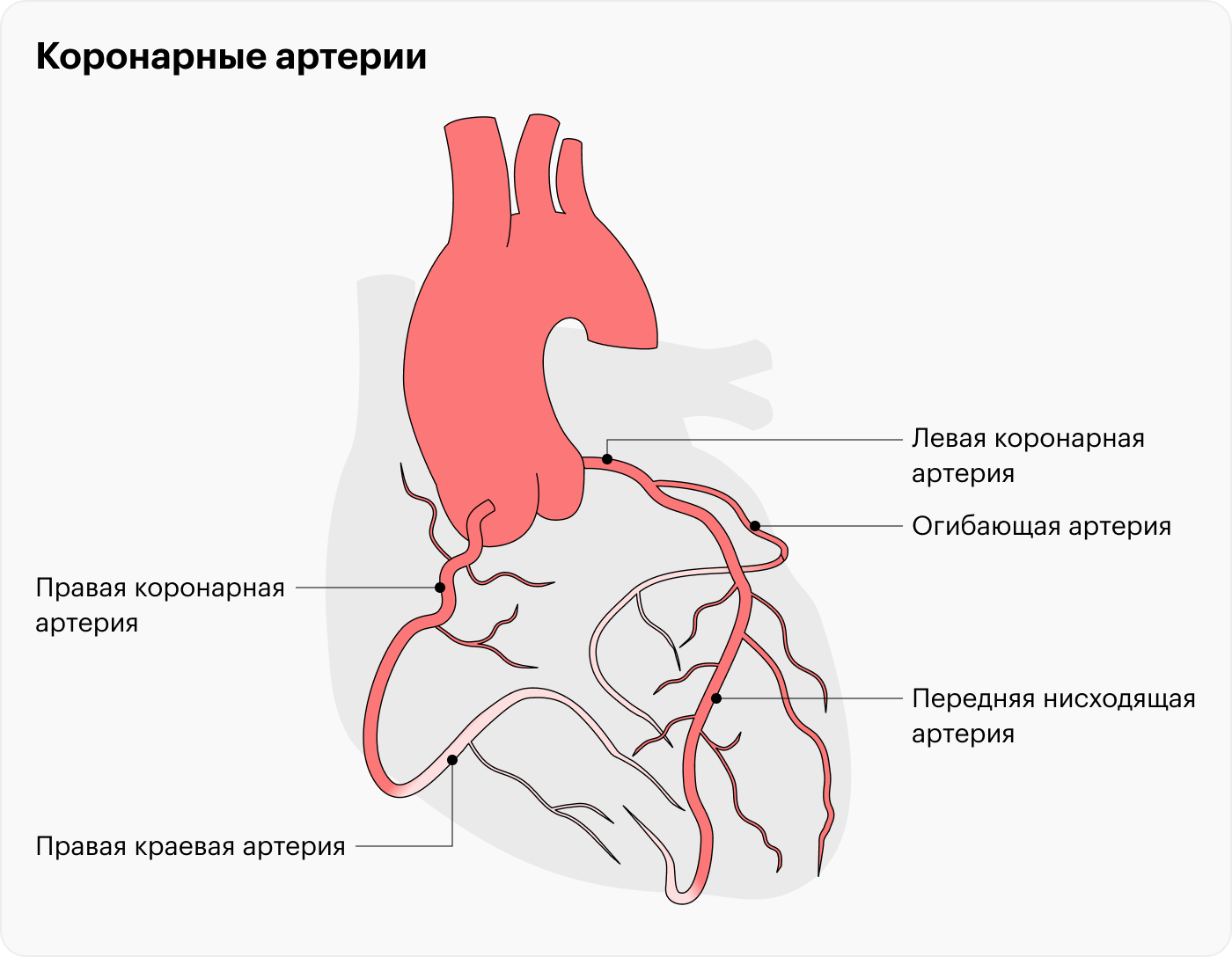
Причины ОКС
Основная причина ОКС — атеросклероз коронарных артерий. При нем в стенках сосудов образуются бляшки из холестерина и кальция. Бляшки могут как сузить сосуд так, что сердечная мышца перестанет получать достаточно крови, так и расслоиться или разорваться. В итоге образуется тромб, который частично или полностью перекроет доступ крови к сердцу.
Помимо атеросклероза, есть и более редкие причины, из-за которых кровь перестает поступать к сердцу и может спровоцировать ОКС:
- Спазм коронарной артерии. Такое может случиться без воздействия каких бы то ни было внешних факторов. Но чаще спазм провоцирует никотин и некоторые сильнодействующие стимуляторы — например, амфетамины и кокаин.
- Спонтанное расслоение коронарной артерии. В 80% случаев оно возникает у подростков и женщин до 50 лет без атеросклероза. Точные причины расслоения артерий до сих пор неизвестны.
- Воспаление коронарной артерии. Как правило, оно происходит в результате травм груди из-за аварии, тяжелых вирусных и бактериальных инфекций, иногда — как побочный эффект лучевой терапии. Если из-за этих причин воспаляется внутренняя выстилка кровеносного сосуда, даже у молодого человека без атеросклероза может образоваться тромб, который перекроет сосуд.
Факторы риска острого коронарного синдрома
Обычно ОКС — следствие атеросклероза, поэтому к нему приводят те же самые причины, что вызывают атеросклероз. Факторы риска атеросклероза можно разделить на две большие группы.
Модифицируемые факторы риска — те, что можно взять под контроль. Большинство медицинских организаций сходятся на том, что самыми важными факторами риска ОКС следует считать такие:
- Курение табака. Вещества, содержащиеся в сигаретном дыме, вызывают воспаление стенок кровеносных сосудов и увеличивают свертываемость крови, способствуя образованию тромбов.
- Малоподвижный образ жизни и несбалансированное питание. Оба этих фактора способствуют развитию хронических заболеваний, которые сами по себе представляют собой фактор риска ОКС. Это гипертония, сахарный диабет второго типа, ожирение и осложнения, которые возникают при беременности, например преэклампсия и диабет. А по некоторым данным, риск ОКС повышает еще и COVID-19.
- Психосоциальный стресс — например, проблемы в семье или на работе. Когда люди подолгу нервничают, у них учащается пульс, увеличивается артериальное давление и возникает воспаление в стенках кровеносных сосудов. Все эти факторы способствуют развитию атеросклероза и ОКС.
- Высокий уровень холестерина в крови. Холестерин — главный строительный материал не только для клеточных стенок, но и для холестериновых бляшек. Чтобы разобраться, сколько в крови человека «полезного» и «вредного» холестерина, способного оседать на стенках сосудов, врачи назначают анализы крови на развернутую липидную панель. В нее входят исследования на липопротеины высокой плотности, или ЛПВП, липопротеины низкой плотности, или ЛПНП, и триглицериды.
- Злоупотребление алкоголем. Чрезмерное употребление алкоголя ведет к росту артериального давления и способствует развитию кардиомиопатий — заболеваний, поражающих сердечную мышцу.
Немодифицируемые факторы риска — те, на которые человек повлиять не может. Вот они:
- Наследственность. Люди, у которых есть отец или брат с болезнью сердца, диагностированной в возрасте 55 лет и младше, и люди, у которых есть мать или сестра с болезнью сердца, найденной в возрасте 65 лет и младше, рискуют получить такой же диагноз больше, чем их ровесники без близких родственников с болезнью сердца.
- Возраст и пол. Чем старше становится человек, тем выше риск, что у него будут хронические болезни, увеличивающие вероятность ОКС. У мужчин риск значительно возрастает с 45 лет, а у женщин — с 50 лет или после наступления менопаузы.
Как себя чувствует человек с острым коронарным синдромом
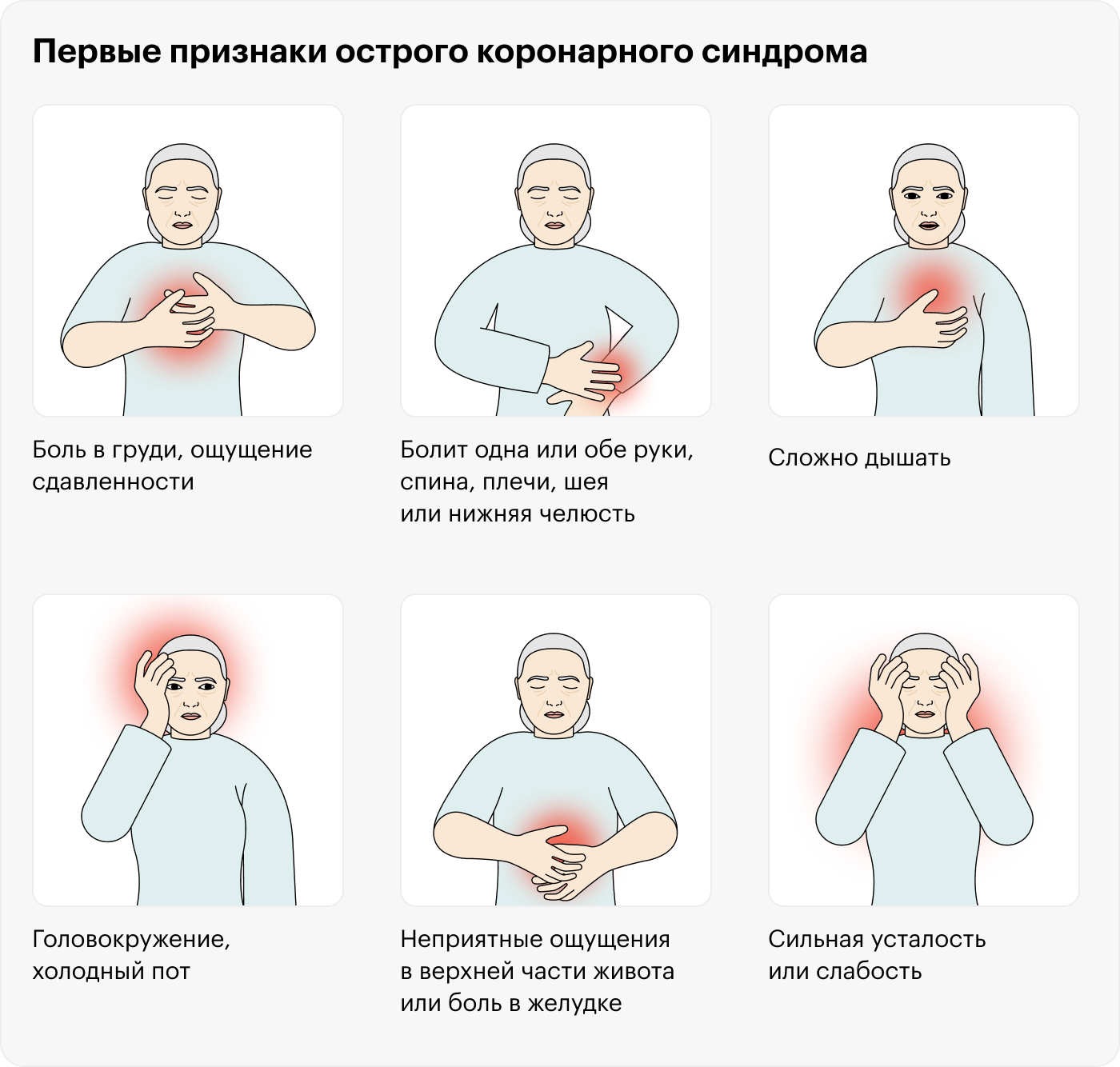
Главный симптом ОКС — боль в груди. Хотя неприятные ощущения в грудной клетке могут возникать при многих других болезнях, от инфекций до изжоги и травм, у боли при ОКС есть ряд особенностей:
- Резкое начало. Боль сильная и выраженная, начинается неожиданно, при этом интенсивность может увеличиваться и уменьшаться. Обычно ее описывают как интенсивную, давящую, сжимающую или жгучую.
- Провокативное течение. Хотя в груди может заболеть и у человека, который просто сидит и смотрит телевизор, обычно боль возникает при физической активности, ведь активные движения увеличивают потребность сердца в кислороде.
- У боли есть характерные признаки. Как правило, при ОКС болит посередине грудной клетки, за грудиной, причем боль может иррадиировать. Иррадиация боли — это когда неприятные ощущения распространяются за пределы груди. Например, если боль иррадиировала в нижнюю челюсть, так что ощущения напоминают зубную боль. Помимо нижней челюсти, боль, онемение, покалывание или пощипывание могут появиться в шее и горле, в плечах, верхней части руки, в предплечье, запястье или в пальцах. А еще при ОКС боль может возникать в верхней части живота. Но если болит нижняя часть живота, скорее всего, это не ОКС.
- Длится дольше 20 минут. Но если человек жалуется на непрерывную боль, которая не усиливается и не ослабевает дольше суток, скорее всего, дело не в ОКС.
Какие еще симптомы есть у ОКС. Примерно у трети людей с ОКС характерной боли в груди может и не быть. Такое состояние принято называть тихой ишемией миокарда.
Например, женщины жалуются на боль в груди реже, чем мужчины, а если она и возникает, то не посередине груди, а между лопаток. А примерно у 20—40% пожилых и людей с диабетом второго типа при ОКС в груди вообще не болит.
Некоторые люди при сердечном приступе не испытывают никаких симптомов, но так бывает редко. У большинства людей без стенокардии при ОКС появляются как минимум некоторые неприятные ощущения из этого списка:
- сильная слабость;
- головокружение;
- учащенное сердцебиение, причем сердечный ритм может стать сбивчивым и нерегулярным;
- усиленное потоотделение, из-за которого кожа становится холодной и липкой;
- одышка;
- тошнота, рвота или отрыжка;
- неприятные ощущения в спине, плечах, шее, руках или дискомфорт в верхней части живота;
- обморок.
Если эти симптомы неожиданно появились, например у пожилых родителей, на всякий случай стоит предполагать, что у них случился ОКС, даже если в груди при этом не болит.
Как действовать при остром коронарном синдроме
При первых признаках ОКС у вас или у человека рядом немедленно вызывайте скорую помощь.
Как вызвать скорую. Наберите номер 103: он закреплен за скорой помощью. Если по этому телефону не отвечают, позвоните на единый экстренный номер неотложных служб 112. Звонок пройдет, даже если на мобильном нет денег или симкарты.
Чтобы сэкономить время, сообщите диспетчеру следующую информацию:
- Что случилось. Например: «У папы сильно болит посередине груди, боль отдает в руку и постепенно усиливается». При боли в груди бригада должна приехать в течение 20 минут.
- Адрес, по которому находится человек с ОКС. Не забудьте назвать номер подъезда, этаж и код домофона и объясните, как проще подъехать к дому. Если человек на улице, укажите адрес ближайшего дома и четкие ориентиры. Например, что человек лежит на скамейке перед магазином «Пятерочка».
- Фамилию, имя, отчество и дату рождения пострадавшего.
- Ваши имя и фамилию и номер телефона.
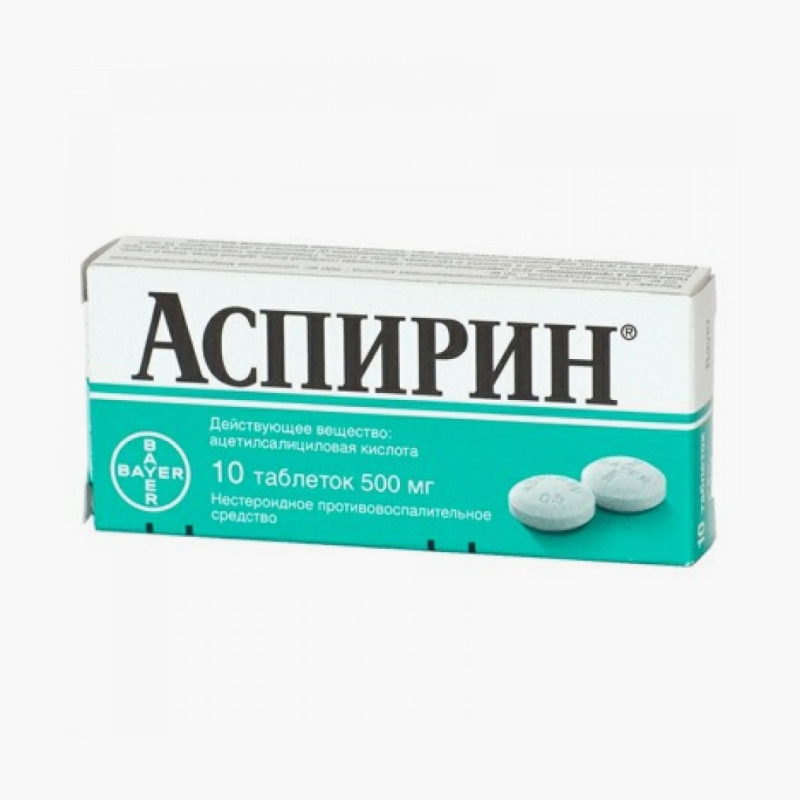
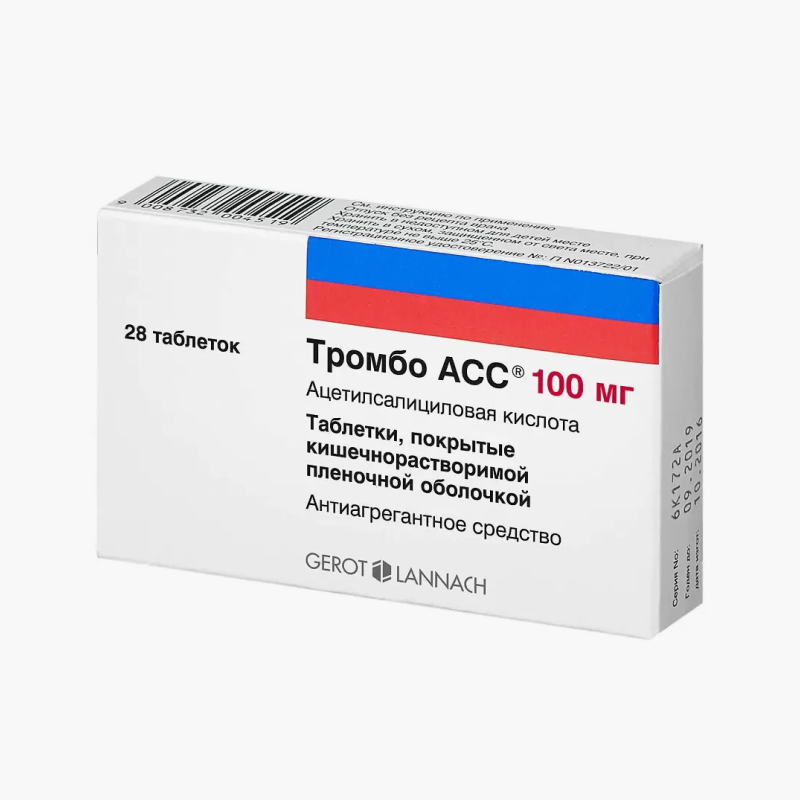
Что делать до приезда бригады скорой помощи. Пока скорая едет, можно разжевать одну таблетку аспирина по 500 мг или две таблетки «Кардиомагнила» или «Тромбо АССа». Ацетилсалициловая кислота, которая содержится в этих таблетках, препятствует образованию тромбов, поэтому может помочь предотвратить серьезные повреждения сердца при ОКС.
Причем важно именно прожевать таблетки, а не запивать водой, чтобы лекарство быстрее подействовало.

Как быть, если скорой долго нет. Самостоятельно везти человека в больницу нужно, только если вы находитесь в месте, до которого скорая точно будет добираться очень долго, например в лесу.
Во всех остальных случаях безопаснее дождаться бригады: если у человека остановится сердце по дороге в больницу, фельдшер или врач окажут необходимую помощь.
Как диагностируют инфаркт миокарда
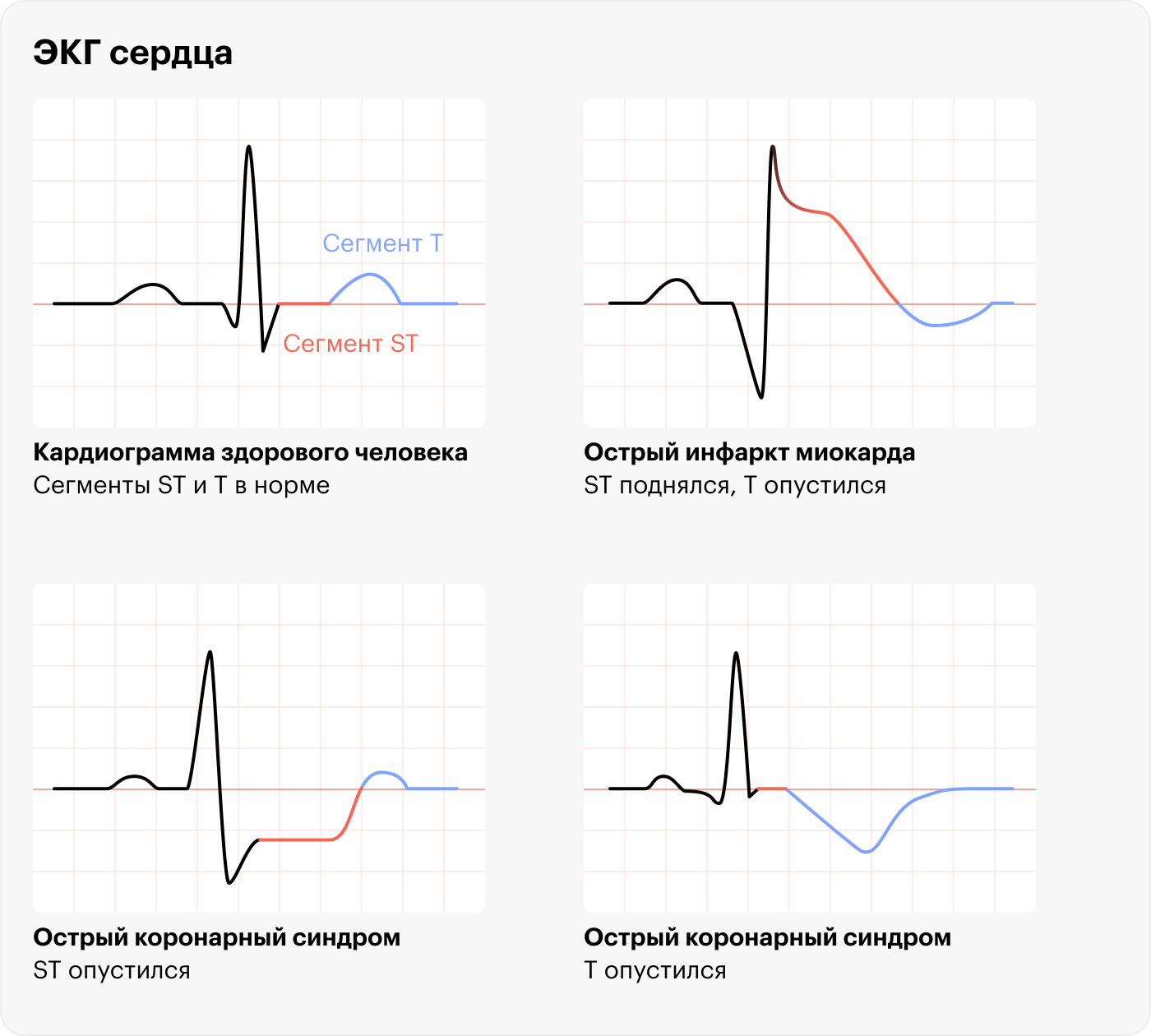
Электрокардиографическая диагностика. Это самое важное и информативное исследование при ОКС, которое сотрудники скорой помощи должны провести в течение десяти минут после приезда. Во время ЭКГ на руках, ногах и груди пациента устанавливают датчики-электроды, которые улавливают электрическую активность сокращений сердца и отображают ее в виде кривой — электрокардиограммы.
У разных участков ЭКГ есть устоявшиеся названия. Например, зубец Р отражает сокращение предсердий, которые перекачивают кровь в желудочки, комплекс QRS отражает расслабление предсердий и сокращение желудочков, а зубец T показывает, что началось расслабление желудочков. Но при ОКС особое значение имеет положение сегмента ST.
В некоторых случаях у людей с ОКС кардиограмма бывает нормальной. Но если тромб полностью блокирует коронарную артерию, так что клетки миокарда перестают получать кровь, сегмент ST поднимается. В этой ситуации говорят об остром коронарном синдроме с подъемом сегмента ST.
Если у человека болит в груди и кардиограмма отличается от нормальной, но сегмент ST не поднимается, говорят об остром коронарном синдроме без подъема сегмента ST. Такая картина возникает, если тромб не полностью заблокировал сердечную артерию, так что некоторые клетки миокарда продолжают получать кровь.
Эти предварительные заключения помогают сотрудникам скорой помощи понять, как действовать дальше.
Анализ на тропонины. В некоторых случаях дополнительно к ЭКГ сотрудники скорой иногда проводят экспресс-анализ крови на ферменты некроза миокарда, или тропонины. Во время этого исследования берут каплю крови и наносят ее на тест-полоску.
Тропонины попадают в кровь только при разрушении клеток сердечной мышцы. Но поскольку уровень тропонинов в крови начинает повышаться только через три-четыре часа после повреждения сердца, тест может получиться ложноотрицательным. Даже если экспресс-тест на тропонины отрицательный, но ЭКГ показывает подъем сегмента ST, сотрудники скорой действуют так, как если бы клетки миокарда уже начали умирать.
Как только человек с ОКС попадает в сосудистый центр в больнице, ему сразу назначают дополнительные обследования.
Как проходит обследование в больнице
Когда человек поступает в больницу, врач проводит опрос и осмотр пациента. Одновременно с этим у человека берут кровь, чтобы сделать биохимический анализ на ферменты некроза миокарда — тропонин I и тропонин Т, — и делают электрокардиограмму. Если человек более-менее стабилен, дополнительно к ЭКГ делают ультразвуковое исследование сердца, эхокардиографию и коронароангиографию — исследование сосудов сердца, которое может точно показать, есть тромб в коронарном сосуде или нет. Как правило, информации, полученной в результате этих обследований, достаточно, чтобы уточнить диагноз.
Ориентируясь на данные анализов и исследований, врачи ставят пациенту один из трех диагнозов:
- Острый инфаркт миокарда с подъемом сегмента ST.
- Острый инфаркт миокарда без подъема сегмента ST.
- Нестабильная стенокардия.
Острый инфаркт миокарда с подъемом сегмента ST возникает, если атеросклеротическая бляшка разрывается и тромб частично или полностью перекрывает коронарную артерию. Хотя бляшка может разорваться и при двух других заболеваниях, в этой ситуации тромб артерию обычно не перекрывает.
В случае острого инфаркта миокарда с подъемом сегмента ST человек нуждается в немедленной операции. А при остром инфаркте миокарда без подъема сегмента ST и нестабильной стенокардии врач принимает решение об операции в зависимости от состояния пациента.
Как лечат острый инфаркт миокарда с подъемом сегмента ST
Лекарственная терапия. Главная цель сотрудников скорой помощи — доставить человека с ОКС в сосудистый центр, специализированное отделение больницы, и при этом избежать тяжелых осложнений вроде остановки сердца. Поэтому всем таким пациентам дают препараты, останавливающие формирование тромба. Это ацетилсалициловая кислота и препарат из группы ингибиторов P2Y12 — клопидогрел или тикагрелор.
Людям с ОКС с подъемом сегмента ST необходимо как можно скорее восстановить кровоснабжение сердца. Самый надежный способ это сделать — провести коронароангиографию, ее делает ангиохирург. Поэтому, если доехать до больницы можно меньше чем за час, человека сразу везут в сосудистый центр, где есть ангиографическая установка.
Но если ехать до больницы предстоит дольше часа, а с момента появления боли в груди прошло менее 12 часов и у человека нет противопоказаний, ему могут провести тромболитическую терапию. То есть ввести внутривенно лекарство, которое растворяет тромб. Это позволяет выиграть время и замедлить повреждение сердца.
У некоторых людей с ОКС развиваются симптомы сердечной недостаточности: от учащенного дыхания и одышки до отека легких. Чтобы в дороге им не стало хуже, перед тем, как везти человека в больницу, сотрудники скорой помощи постараются уменьшить опасные симптомы. Например, введут препарат нитроглицерин, уменьшающий нагрузку на сердце, и могут дать подышать кислородом через маску, чтобы повысить уровень кислорода в крови.
У некоторых людей при ОКС симптомы сердечной недостаточности не так выражены, но при этом повышается давление и возникает тахикардия — учащенное сердцебиение. А у других, наоборот, снижается давление и возникает брадикардия — уменьшение частоты сердцебиения. В этой ситуации сотрудники скорой помощи будут подбирать стабилизирующие лекарства, ориентируясь на самочувствие пациента.
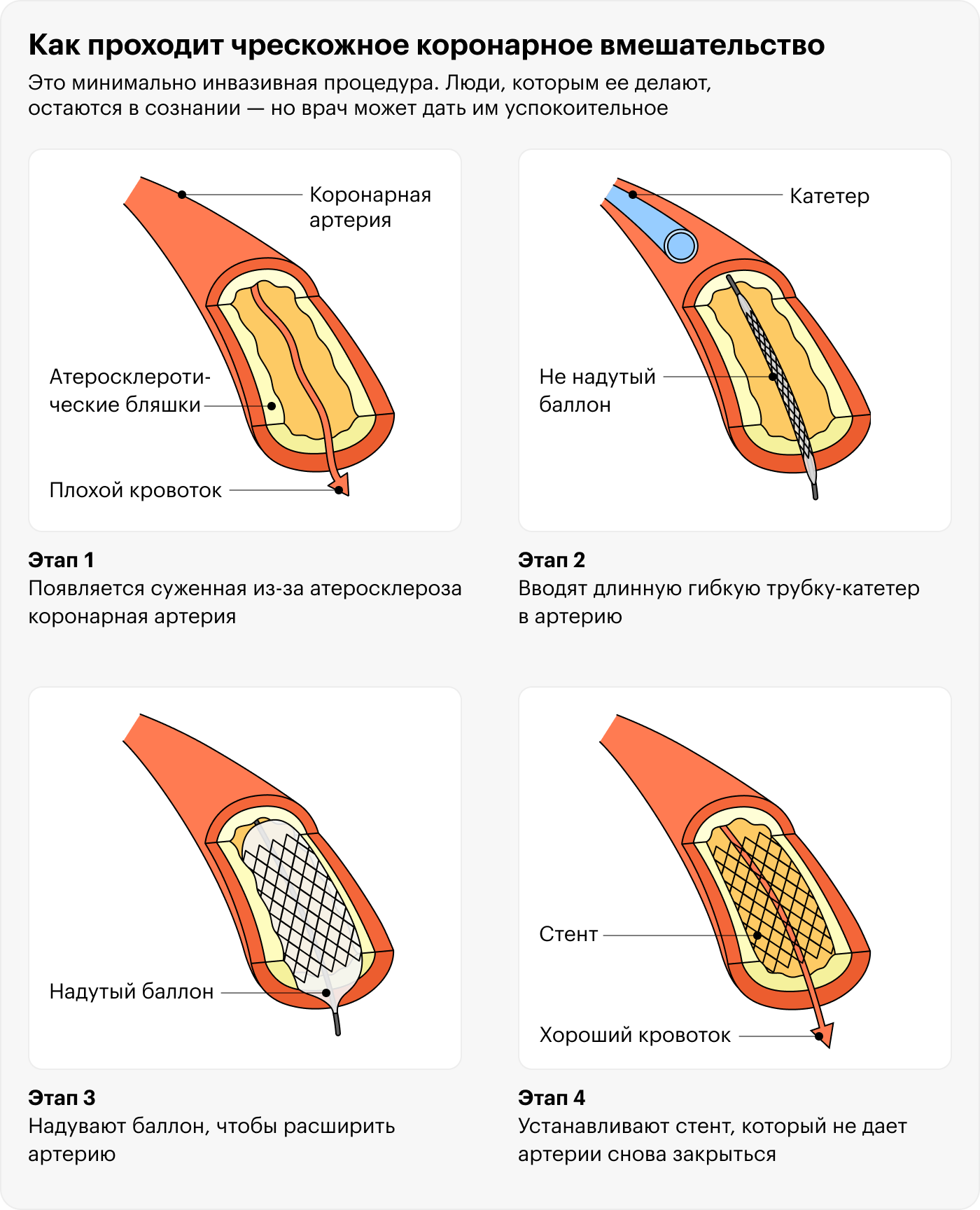
Хирургическое вмешательство. При остром инфаркте миокарда с подъемом сегмента ST человеку, как правило, делают чрескожное коронарное вмешательство, или ЧКВ. Эта ангиографическая операция помогает открыть закупоренную тромбом или слишком сильно суженную из-за атеросклероза коронарную артерию.
Во время ЧКВ врач вводит длинную гибкую трубку-катетер с баллончиком на конце в артерию на бедре или на руке. Под контролем рентгена катетер подводят к проблемному участку в сердце и надувают баллон, чтобы расширить коронарную артерию. После этого на суженное процедурой место устанавливают стент — сетчатую распорку, которая не дает стенкам артерии снова сомкнуться. Как правило, процедура длится от получаса до нескольких часов.
Как проходит восстановление. Если процедура ЧКВ прошла успешно, человек проводит в реанимации или палате интенсивной терапии примерно двое суток. Затем его переводят в кардиологическое отделение, где он проводит в среднем 10—14 дней. Наблюдение нужно, так как после процедуры иногда возникают осложнения, помочь при которых можно только в больнице. Например, это повторное сужение коронарной артерии или повторный инфаркт. Если ничего подобного не произошло, человека выписывают.
Чтобы не случился повторный инфаркт, врачи назначают пациентам лекарственные препараты из нескольких основных групп:
- Антиагрегантные средства. Это препараты с ацетилсалициловой кислотой, например «Кардиомагнил» или «Тромбо АСС». Как правило, их приходится принимать всю жизнь после инфаркта.
- Антитромбоцитарные средства. Это ингибиторы P2Y12-рецепторов тромбоцитов — клопидогрел, тикагрелор или прасугрел. Их назначают, чтобы уменьшить риск образования сгустков крови в стенте, и людям, которые получали тромболитическую терапию. Чаще всего их принимают в течение 3—12 месяцев.
- Ингибиторы ангиотензинпревращающего фермента, или ингибиторы АПФ, например лизиноприл. Эти препараты поддерживают работу сердца, поэтому уменьшают риск сердечной недостаточности, повторных инфарктов и смерти от всех причин. Но если ингибиторы АПФ человеку не подходят, скажем, у него из-за них возникает сухой кашель, то ему назначают сартаны — препараты, обладающие схожим эффектом. И ингибиторы АПФ, и сартаны назначают на как можно больший срок и в максимально переносимых дозах, которые должен уточнять врач.
- Бета-блокаторы. Например, метопролол или атенолол. Эти препараты замедляют частоту сердечных сокращений. Поскольку есть доказательства, что это помогает предотвратить повторные сердечные приступы, их назначают всем людям с ОКС, у которых нет противопоказаний. Иногда их назначают на всю жизнь.
- Статины. Например, аторвастатин или розувастатин. Эти препараты снижают уровень липопротеинов низкой плотности в крови при атеросклерозе и поэтому тоже помогают предотвратить повторный сердечный приступ. Поскольку статины помогают стабилизировать уже сформировавшиеся холестериновые бляшки внутри артерий, их часто назначают даже людям с нормальным или низким уровнем холестерина. Скорее всего, их придется принимать ежедневно в течение всей жизни.
- Некоторым людям назначают и лекарства из других групп. Так, для предотвращения боли в груди могут назначить нитраты — лекарства, которые расширяют коронарные сосуды и позволяют приносить больше крови к сердечной мышце. А тем, у кого часто возникают отеки, — диуретики, то есть мочегонные средства.
Как лечат острый инфаркт миокарда без подъема сегмента ST и нестабильную стенокардию
В этой ситуации врач должен понять, нужна ли операция и когда ее делать — сейчас или позже. Оценить состояние пациента помогает алгоритм GRACE 2.0, рассчитывающий индивидуальный риск умереть от сердечного приступа в течение ближайших шести месяцев.
GRACE 2.0 учитывает возраст человека, состояние его сердца и результаты анализов на момент поступления в клинику и оценивает вероятность гибели в баллах. Он может быть низким, средним и высоким.
Высокий риск гибели: человек набирает больше 140 баллов. Это показание для чрескожного коронарного вмешательства, которое нужно провести в течение суток. Операция проходит так же, как при остром инфаркте миокарда с подъемом сегмента ST.
Низкий риск гибели: человек набирает меньше 108 баллов. Если состояние человека стабильное, показаний для срочной операции нет. В этом случае его госпитализируют в кардиологическое отделение и там проводят дополнительные обследования. Например, коронографию — рентгеновское обследование коронарных сосудов сердца с контрастным веществом, которое позволяет точно определить, в каком участке и насколько серьезно сужен сосуд. Если обследование подтверждает, что срочная операция не нужна, за состоянием человека наблюдают 10—14 суток. После этого ему выписывают лекарства и он может вернуться домой.
Средний риск гибели: человек набирает больше 108, но меньше 140 баллов. В этой ситуации врач будет принимать решение с учетом состояния пациента и результатов его анализов и обследований. Если концентрация ферментов некроза миокарда в крови увеличивается, человеку проведут ЧКВ в течение суток, как при высоком риске гибели. Но если концентрация ферментов не повышается, человека госпитализируют и будут проводить дополнительные обследования, как при низком риске гибели.
Как заранее оценить риск ОКС
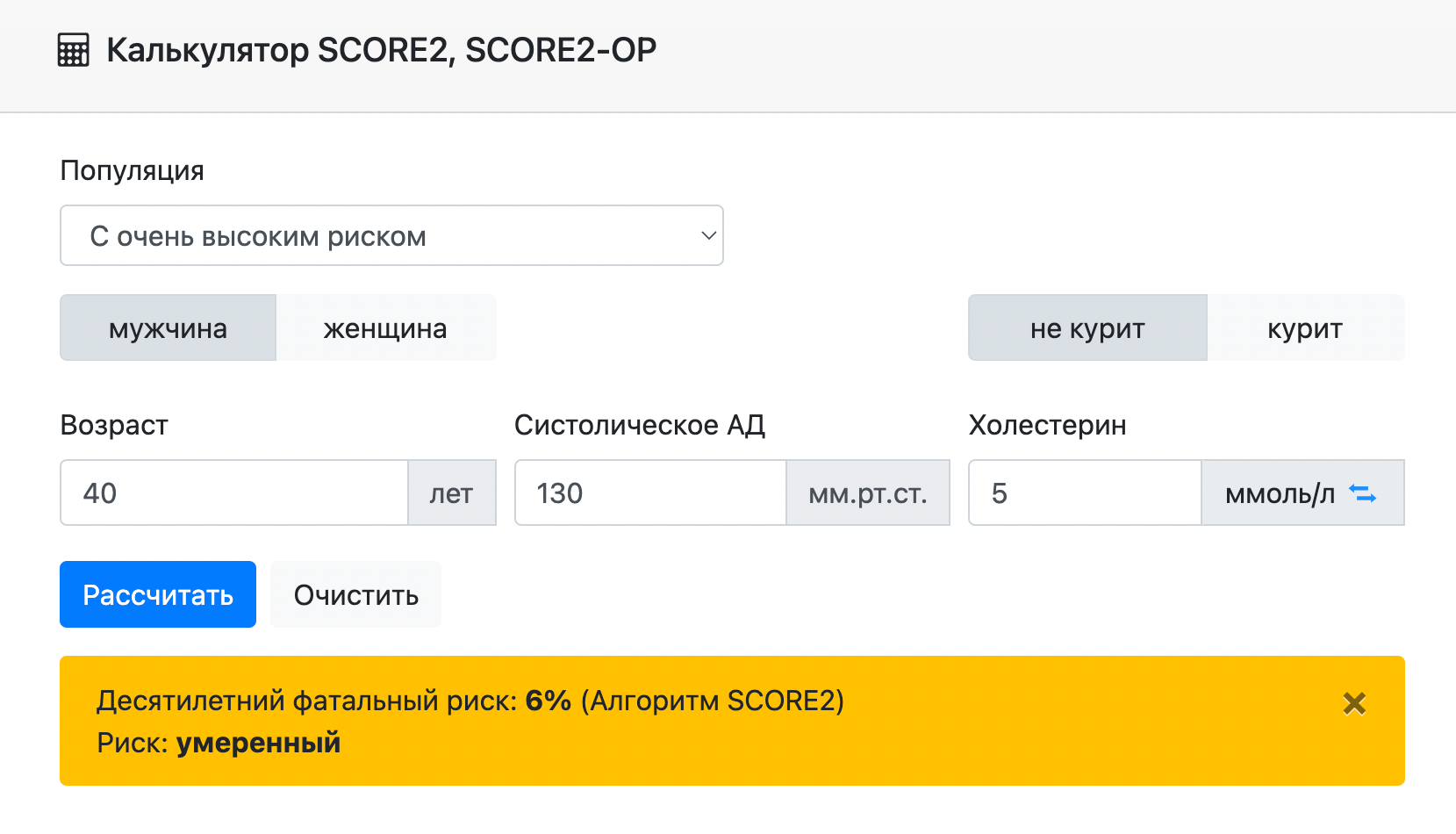
Воспользуйтесь онлайн-калькулятором индивидуальных рисков SCORE2. Он помогает оценить десятилетний риск ОКС всем людям, кому уже исполнилось 40 лет. Чтобы получить прогноз, достаточно:
- Сдать анализ крови на холестерин. В частных лабораториях Москвы это исследование вместе со взятием крови обойдется примерно в 500 ₽.
- Измерить артериальное давление. Цена автоматического тонометра начинается от 700 ₽, но можно провести измерение и бесплатно — аппараты для пациентов есть во многих аптеках.
Алгоритм SCORE2 учитывает пол, возраст и статус курения и на основании этих данных рассчитывает риск ОКС, который может быть высоким, средним или низким.
Как восстановиться после инфаркта миокарда
Программа восстановления после сердечно-сосудистых заболеваний называется кардиореабилитацией. Право на бесплатную кардиореабилитацию есть у всех россиян с полисом ОМС.
Первый этап кардиореабилитации начинается, пока пациент еще лежит в больнице. Обычно он включает психологическую поддержку, ходьбу и комплекс лечебных упражнений, которые он выполняет вместе с инструктором.
Незадолго до выписки лечащий врач должен определить, нужно ли человеку продолжать реабилитацию после возвращения домой, и если да, то как именно. Для этого врач оценивает шансы восстановиться в баллах по специальной шкале, которую разработали специально для пациентов с заболеваниями сердечно-сосудистой системы.
0 баллов — высокий потенциал. Человек может заниматься спортом без слабости, сердцебиения и одышки, способен вернуться к прежнему образу жизни. Кардиореабилитация не нужна. Но чтобы уменьшить риск повторного инфаркта, нужно устранить модифицируемые факторы риска сердечно-сосудистых заболеваний.
1 балл — высокий потенциал. Обычная физическая нагрузка не вызывает утомления, слабости, сердцебиения и одышки, но при занятиях спортом возникает боль в груди. Человек может справляться с повседневными делами, то не может работать, писать или танцевать. В этой ситуации кардиореабилитацию можно проходить амбулаторно, то есть в реабилитационном отделении больницы, куда человек будет приходить на занятия из дома. Восстановление может занять всего две-три недели.
2—3 балла — средний потенциал. Когда человек не двигается, то чувствует себя хорошо. Но обычная физическая нагрузка вызывает утомление, слабость, сердцебиение и одышку. Боль в груди возникает даже при ходьбе по ровной местности или при подъеме по лестнице. При двух баллах человек самостоятельно передвигается, одевается и ходит в туалет. При трех баллах может ходить только с ходунками, а при самообслуживании возникают проблемы. В этой ситуации человек должен проходить кардиореабилитацию в реабилитационном центре. Но как только он может сам добираться до реабилитационной клиники, можно будет переходить на амбулаторный этап, то есть ездить на занятия из дома. Восстановление может занять от одного до четырех месяцев.
4 балла — низкий потенциал. Человек комфортно чувствует себя только в состоянии полного покоя, при малейших нагрузках появляются утомление, слабость, сердцебиение, одышка и боли в сердце. Плохо справляется с самообслуживанием и повседневными задачами вроде одевания и похода в туалет. В этой ситуации человеку тоже нужно восстанавливаться в реабилитационном центре, но по другой программе. Сказать, сколько времени будет длиться восстановление и каким окажется его результат, сложно. Это зависит от индивидуальных целей и возможностей человека.
5 баллов — потенциал отсутствует. Человек комфортно чувствует себя только в состоянии полного покоя и в принципе не может сам себя обслуживать. В кардиореабилитации смысла нет, человек нуждается в пожизненном уходе.
Как правило, кардиореабилитация включает:
- Занятия лечебной физкультурой, или ЛФК. Их проводит физический терапевт — специалист, который определяет, занятия какой интенсивности и длительности человек сможет выдержать.
- Беседы с психологом — он научит справляться со стрессом и тревогой.
- Консультации по изменению образа жизни, их проводит врач-реабилитолог. Обычно они включают рекомендации по сбалансированному питанию, советы по контролю за весом и обучение правильному приему всех назначенных лекарств.
Людям, которые набрали больше балла, может потребоваться помощь и других специалистов. Например, эрготерапевта, который научит справляться с повседневными делами.
О том, какие документы нужно собрать, чтобы попасть в государственный реабилитационный центр, мы подробно писали в статье «Сколько может стоить реабилитация взрослых людей».
Чем различается кардиореабилитация в государственном и в частном реабилитационном центре
У кардиореабилитации по ОМС и в частной клинике есть два ключевых различия:
- Длительность. Если мы говорим о стандартном курсе реабилитации, которую оплачивает государство, то он обычно не превышает двух недель. Для молодого человека без сопутствующих проблем со здоровьем этого может быть достаточно, так что необходимости обращаться в частную реабилитационную клинику у него может не быть. Но людям, которым нужен более длительный и более щадящий режим занятий, этого будет мало. В этой ситуации имеет смысл обратиться в частную реабилитационную клинику.
- Эффективность занятий. Кардиореабилитация обычно не требует каких-то сложных или специфических упражнений, но она гораздо более ответственна в части организации. Очень важно, чтобы команда, которая работает с пациентом, была опытной и могла адекватно оценивать индивидуальные риски. При этом в государственных стационарах обычно не хватает специалистов, поэтому проводить индивидуальные занятия зачастую не получается. Как правило, в государственных стационарах занятия полностью типовые. В частных клиниках у специалистов обычно больше опыта, потому что они привыкли работать с пациентом напрямую, так что им проще подбирать занятия, ориентируясь на потребности конкретного человека.
Как избежать инфаркта миокарда
Профилактика бывает двух типов: первичная — для тех, у кого нет сердечно-сосудистых болезней, и вторичная — для тех, кто уже перенес острый коронарный синдром. Рекомендации в этом случае будут немного различаться.
Первичная профилактика — это коррекция образа жизни. Для этого достаточно:
- Бросить курить.
- Больше двигаться. Чтобы уменьшить риск атеросклероза, имеет смысл закладывать не менее 150 минут на аэробные упражнения умеренной интенсивности в неделю. Подойдут любые нагрузки, которые повышают частоту сердечных сокращений и заставляют вспотеть.
- Сбалансированно питаться. О том, что такое здоровое питание и чем оно отличается от обычной диеты, мы подробно писали в статье «Сколько стоит здоровое питание для семьи из четырех человек».
- Научиться справляться со стрессом. В этом могут помочь занятия с психологом, упражнения на растяжку и йога.
- Постараться сократить употребление алкоголя.
Вторичная профилактика подразумевает более строгие рекомендации. Чтобы избежать повторного инфаркта, нужно:
- Соблюдать рекомендации кардиолога после выписки, в том числе принимать все назначенные лекарства без пропусков и отмены.
- Каждый день утром и вечером в одно и то же время измерять артериальное давление. Если оно будет повышаться — проконсультироваться с врачом.
- Бросить курить. Анализ 68 исследований с участием 80 702 человек показал, что у людей, которые отказались от сигарет, вероятность повторно столкнуться с ОКС или умереть от сердечного приступа на треть меньше, чем у тех, кто продолжает курить.
- Постараться сократить употребление алкоголя.
- Сбалансированно питаться. Рекомендации будут такими же, как и для людей без сердечно-сосудистых болезней.
- Больше двигаться. Если человек хорошо себя чувствует, заниматься умеренной физической активностью стоит столько же, сколько и здоровым людям, то есть не менее 150 минут. Но если заниматься до пота тяжело, достаточно менее интенсивной, но регулярной физической нагрузки: например, быстрой ходьбы, катания на велосипеде, плавания или катания на лыжах.
Запомнить
- Острый коронарный синдром — общее название для всех состояний, при которых сильно сокращается или полностью блокируется приток крови к сердцу. Человеку с ОКС нужна неотложная помощь, но не обязательно, что у него инфаркт.
- Основная причина ОКС — атеросклероз артерий, снабжающих кровью сердце. Самый надежный способ избежать этого состояния — вести здоровый образ жизни.
- Главный симптом ОКС — резкая боль посередине грудной клетки или между лопатками. Обычно она длится дольше 20 минут, возникает после физической нагрузки и может распространяться в нижнюю челюсть, руки или в верхнюю часть живота.
- У трети людей при ОКС боли в груди может не быть. Но у них возникают другие симптомы, например слабость, головокружение, холодный пот, учащенное сердцебиение, одышка и тошнота.
- При первых признаках ОКС немедленно вызывайте скорую помощь. Пока бригада не приехала, можно разжевать одну таблетку аспирина по 500 мг либо две таблетки «Кардиомагнила» или «Тромбо АСС».
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov.