10 важных вопросов сердечно-сосудистому хирургу Сергею Волкову
Поговорили с Сергеем Волковым — сердечно-сосудистым хирургом, кандидатом медицинских наук.
Вы узнаете, при каких сердечно-сосудистых заболеваниях чаще требуется помощь хирурга, как обойтись без операции и когда она все-таки нужна.
- Какие заболевания лечит сердечно-сосудистый хирург?
- Какие сердечно-сосудистые заболевания считаются самыми опасными и как их избежать?
- Типичный пациент сердечно-сосудистого хирурга — кто он?
- Какие бывают операции на сердце и сосудах и как врач подбирает нужную?
- Можно ли с помощью операции предупредить инфаркт или инсульт?
- Как врач понимает, кому нужна операция, а кому достаточно пить лекарства и изменить образ жизни?
- Кто делает операции на артериях шеи: сосудистые хирурги или нейрохирурги?
- Можно ли заранее обнаружить аневризму сосуда и как?
- Долго ли восстанавливаться после операций на сердце и сосудах и какие есть ограничения?
- На что обращать внимание при выборе сердечно-сосудистого хирурга или клиники для операции?
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Какие заболевания лечит сердечно-сосудистый хирург?
В сердечно-сосудистой хирургии несколько специализаций:
- Кардиохирурги, которые занимаются ишемической болезнью сердца, патологиями клапанного аппарата и сосудов, прилегающих к сердцу.
- Сосудистые хирурги, которые лечат периферические сосуды: сонные артерии, кровоснабжающие головной мозг, аорту, артерии нижних конечностей. Здесь есть отдельное направление — флебология. Флебологи узко специализированы, их фокус внимания направлен только на вены. Они в основном занимаются варикозным расширением вен и венозными тромбозами.
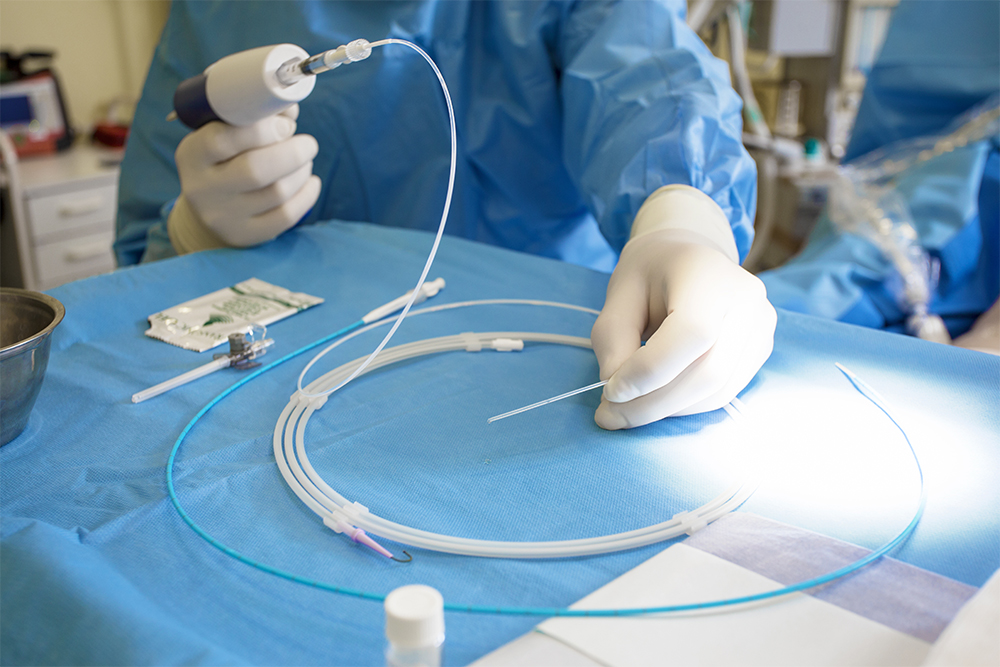
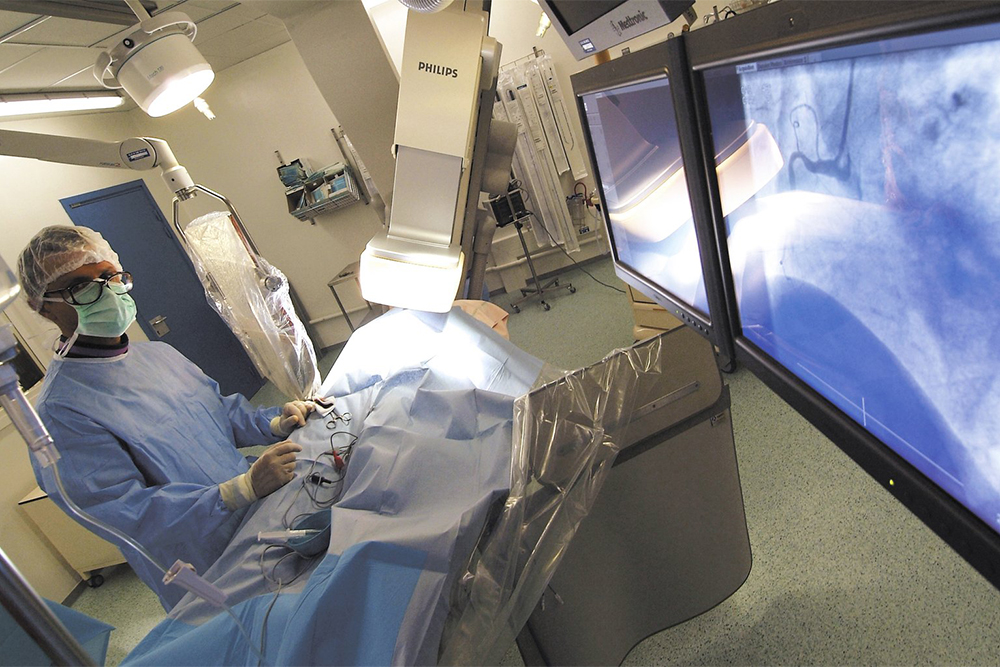
- Рентгенэндоваскулярные хирурги, или просто эндоваскулярные хирурги: сердечно-сосудистые хирурги, которые занимаются «хирургией внутри сосудов», то есть щадящими операциями на сосудах. При таких операциях врачу не нужно делать разрез на теле, чтобы добраться до любого сосуда нашего организма, не нужен общий наркоз. Для этого требуется только маленький прокол в 2 мм в поверхностной артерии на запястье, где измеряют пульс, или в паху, где к коже подходит бедренная артерия. Через эти два места можно пробраться в любой орган и в любую систему с помощью гибкого катетера.
Эндоваскулярными методами можно лечить не только заболевания сердца и периферических артерий, но и делать операции на сосудах головного мозга. Например, при аневризмах — расширениях артерий, похожих на мешочки.
В гинекологии с помощью эндоваскулярной хирургии лечат миому матки — доброкачественную опухоль ее мышечной стенки. В этом случае в сосуды, питающие опухоль, через маленькие катетеры вводят специальные эмболы — кровоток прекращается, опухоль перестает расти.
Какие сердечно-сосудистые заболевания считаются самыми опасными и как их избежать?
Ишемическая болезнь сердца — это боли за грудиной, постоянная одышка, снижение качества жизни за счет того, что невозможно быстро пройтись или подняться по лестнице на второй-третий этаж. Такое состояние — повод обратиться к кардиологу, а он уже при необходимости направит к сердечно-сосудистому хирургу. Здесь высока опасность инфаркта, который может привести к смерти.
Атеросклероз магистральных артерий головы — сосудов шеи и головного мозга. Он в итоге приводит к инсульту, который очень опасен. Инфаркт человек еще может иногда перенести два-три раза — и сердце справляется. А в случае инсульта головной мозг сильно страдает и умирает быстро, люди не могут сами себя обслуживать. Это серьезная проблема и для отдельно взятой семьи, то есть родственников, которым нужно ухаживать за человеком, и для государства.
Поражение артерий нижних конечностей в результате атеросклероза или на фоне сахарного диабета. Бывает, что два заболевания усугубляют течение друг друга. В итоге все может закончиться гангреной и ампутацией — потерей ноги.
Все эти заболевания зачастую можно предупредить, если приходить на диспансеризацию, делать минимальное обследование по назначению врача. Особенно это актуально для людей старше 40 лет, а также страдающих гипертонией, сахарным диабетом, ожирением.
Регулярный чекап помогает выявить начальные признаки заболеваний сердечно-сосудистой системы или предрасположенность к ним. Тогда врач может дать рекомендации, как поменять образ жизни, какие медикаменты принимать, что делать, чтобы избежать осложнений.
Мы, хирурги, всегда говорим: «Самая лучшая операция — эта та, которой не было». Бывает, что человека привозят в экстренной ситуации, мы вынуждены использовать все современные методы, чтобы спасти ему жизнь, и часто в процессе понимаем: приди человек к врачу год назад, таких фатальных последствий можно было бы избежать.
Типичный пациент сердечно-сосудистого хирурга — кто он?
Обычно пациентами сердечно-сосудистых хирургов становятся мужчины старше 40 лет. Женщины попадают к нам после 50 лет: после того как наступает менопауза, женские гормоны уже не защищают от атеросклероза.
Хотя сразу оговорюсь, что в последнее время мы оперируем и людей в возрасте 25—30 лет. Отчасти здесь внес вклад коронавирус: он влияет на свертываемость крови, образуются тромбы.
Также часто попадают к нам курильщики, так как никотин — дополнительный фактор риска. А еще люди, злоупотребляющие алкоголем, с избыточной массой тела, гиподинамией — те, кто мало двигается. Например, водители-дальнобойщики или офисные сотрудники, которые много сидят. Поэтому раз в 30—40 минут надо хотя бы вставать и делать разминку. Можно пользоваться фитнес-браслетами: если долго сидеть, они будут подавать сигнал, что пора подвигаться.
Кроме того, тяжелыми сердечно-сосудистыми заболеваниями страдают люди с сахарным диабетом и гипертонической болезнью — у них чаще образуются атеросклеротические бляшки в сосудах. Существуют также наследственные факторы риска, поэтому если у родителей были болезни сердца или сосудов, стоит проконсультироваться с врачом.
Какие бывают операции на сердце и сосудах и как врач подбирает нужную?
Есть более старые «открытые» операции, которые проводят под общим наркозом. Здесь делают разрез всех наружных покровов, чтобы добраться до артерии на шее, ногах или до сердца — в последнем случае вскрывают всю грудную клетку. Потом, если речь идет о периферических артериях, из внутреннего слоя сосуда удаляют атеросклеротическую бляшку и зашивают его — это называется эндартерэктомия.
Если бляшку нельзя удалить, весь пораженный участок артерии вырезают и устанавливают шунт. Обычно берут специальную синтетическую трубочку, реже используют вену этого же пациента, в основном с ноги. Это называется шунтирование.
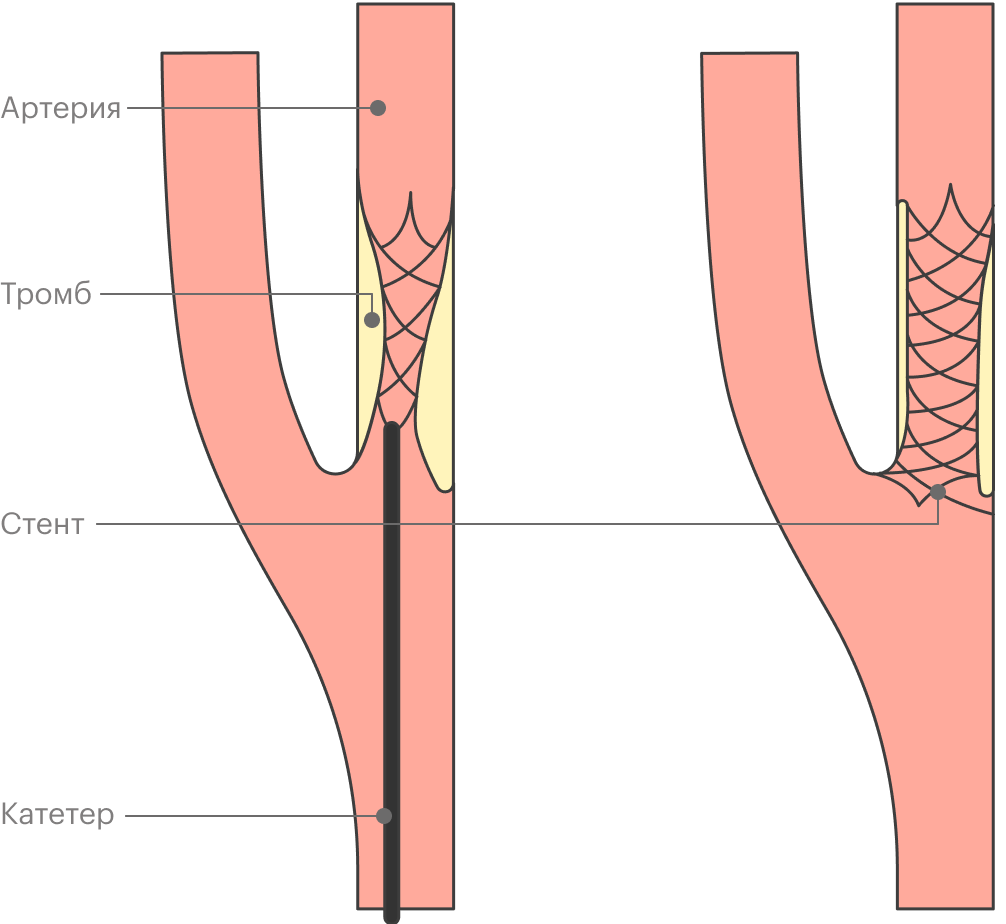
Более современная методика — стентирование. Это малотравматичная операция, ее делают через прокол в 2 мм. В суженный участок сосуда устанавливают специальное устройство, которое называется стент, это полая металлическая сетка.
Стент для периферических сосудов находится в катетере, раскрывается в нужном месте и изнутри расширяет артерию. Для сосудов сердца стент смонтирован на специальном баллоне: в нужном месте баллон раздувается, стент раскрывается и впечатывается в сосуд изнутри, расширяя его. Потом баллон сдувается, его убирают, а стент остается в сосуде.
На поверхность стента, которая контактирует с сосудистой стенкой, сейчас наносят специальное лекарственное вещество. Оно в течение 90 дней равномерно выделяется в стенку сосуда и не дает атеросклерозу прогрессировать.
Стентирование — оптимальный вариант, но бывают ситуации, когда оно не подходит. Например, не даст нужного эффекта или человек по каким-то причинам не сможет год после операции принимать препараты, разжижающие кровь, а это обязательное условие. Тогда предлагают «открытую» хирургию.
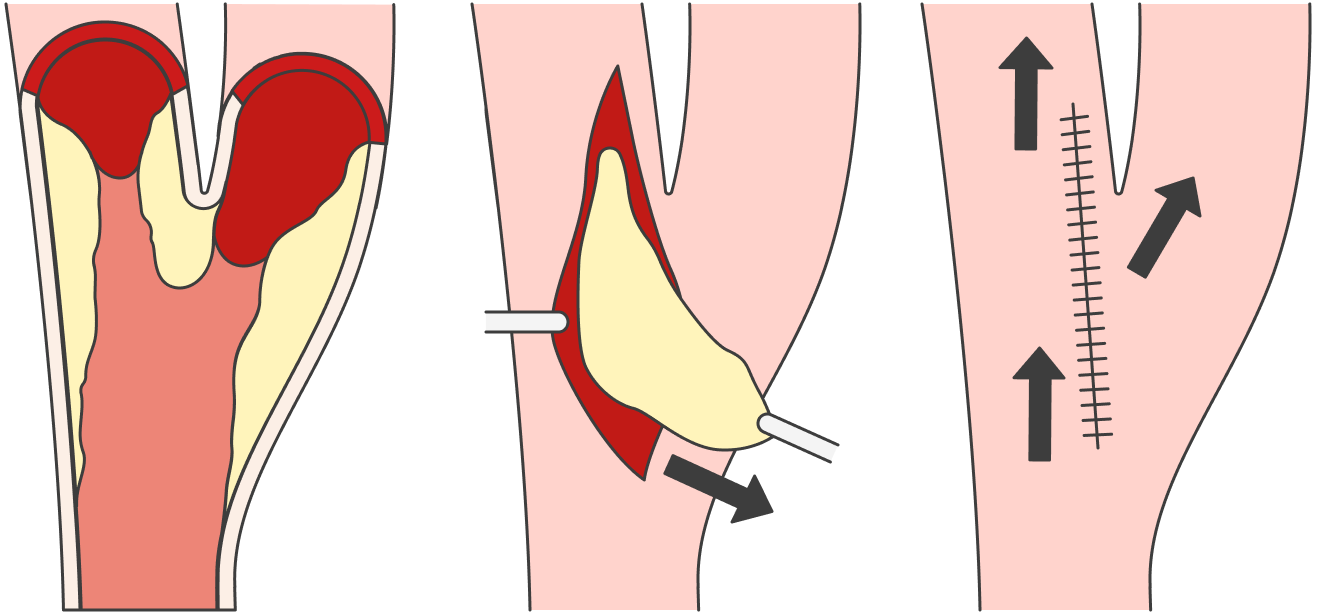
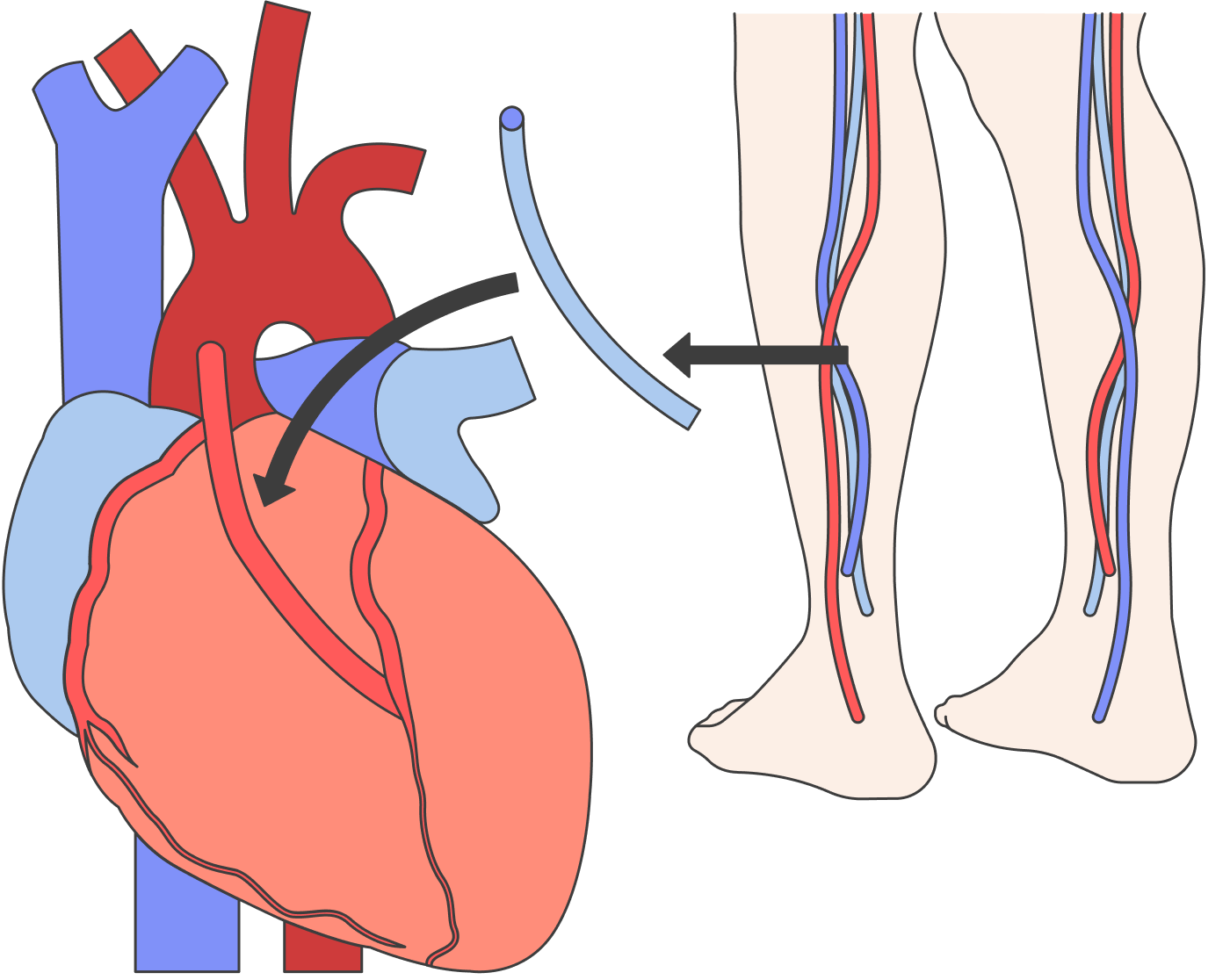
Можно ли с помощью операции предупредить инфаркт или инсульт?
Первичная профилактика — она нужна, когда у человека еще не случилось ни инсульта, ни инфаркта, но есть проблема, которая может привести к серьезным осложнениям. Тогда мы рекомендуем операцию для предупреждения этих осложнений.
Например, на обследовании видно, что внутри сосуда сердца атеросклеротическая бляшка, сужающая просвет на 75—80—90%. Человек чувствует боль в сердце, ему тяжело даже ходить — это предынфарктное состояние. Здесь мы можем расширить сосуд, поставив внутрь специальный стент, а если поражены несколько сосудов, то сделать шунтирование.
Вторичная профилактика — требуется, когда у человека уже произошел инфаркт или инсульт, на обследовании видны проблемы, которые могут привести к повторению сосудистой катастрофы. В таком случае операцию делают, чтобы инсульт или инфаркт не случился еще раз.
Как врач понимает, кому нужна операция, а кому достаточно пить лекарства и изменить образ жизни?
В первую очередь врачи ориентируются на самочувствие, жалобы пациента.
Например, возьмем артерии нижних конечностей. Если человека беспокоит только боль при ходьбе и он может пройти без боли больше 200 метров, речь про операцию не идет. Если у него боли в покое, он не может пройти даже 100 метров, это уже признак того, что стоит проанализировать ситуацию и, возможно, рассмотреть хирургическое лечение.
При ишемической болезни сердца будут жалобы на то, что человек плохо переносит физическую нагрузку, на боли за грудиной, под лопаткой, отдающие в левую руку.
При поражении сосудов шеи и головного мозга люди могут жаловаться на забывчивость, сильную рассеянность, шаткость походки, онемение в конечностях.
Когда у человека ничего не болит, ему обычно нужна только коррекция образа жизни и медикаментозная терапия. Как правило, назначают специальные препараты — статины. В таком случае, если есть изменения в сосудах, врач, скорее всего, даст рекомендации и отпустит на год.
Через год человека снова обследуют и оценивают, работает ли лечение, прогрессирует ли болезнь:
- если лекарства помогают, состояние не ухудшается, значит, продолжают лечить также, ничего не меняют;
- если человек чувствует себя все хуже и хуже, он должен прийти к врачу раньше. Ему проведут промежуточное обследование и либо поменяют лечение, либо предложат операцию, если без нее слишком высок риск осложнений.
Кто делает операции на артериях шеи: сосудистые хирурги или нейрохирурги?
Разделение ответственности между нейрохирургами и сосудистыми хирургами — спорный вопрос не только у нас в стране, но и в мире.
Испокон веков сосуды шеи лечили сосудистые хирурги — и делали это успешно. Позже нейрохирурги тоже стали делать такие операции, потому что сосуды головного мозга, которыми они исторически занимаются, берут начало от сосудов шеи. В итоге они тоже делают такие операции с хорошим результатом.
При этом отделения сосудистой хирургии специализируются на работе с сосудами. Операции на сосудах нижних конечностей и сосудах шеи очень похожи, и когда сосудистый хирург изо дня в день делает такие операции, у него тренируются и улучшаются мануальные навыки.
Эндоваскулярные хирурги могут проводить по 25—30 операций ежедневно. Пропускная способность такой операционной выше, чем нейрохирургической, а значит, возможностей практиковаться больше. Нейрохирурги же делают операции на сосудах эпизодически, не каждый день.
Например, мы однажды оперировали женщину примерно 90 лет с аневризмами сонных артерий внутри черепа — с двух сторон, так называемые зеркальные аневризмы. Опасность заключалась в том, что сосуды могли разорваться при повышении давления и произошло бы кровоизлияние в мозг, часто несовместимое с жизнью.
У женщины были головные боли, на компьютерной томографии увидели проблему. Потом долго решали, как ее оперировать: в нейрохирургии или у нас, ведь в таком возрасте будут сложности с наркозом, есть сопутствующие заболевания. В итоге приняли решение в пользу эндоваскулярных методов лечения в отделении сердечно-сосудистой хирургии и успешно выполнили эмболизации обеих аневризм.
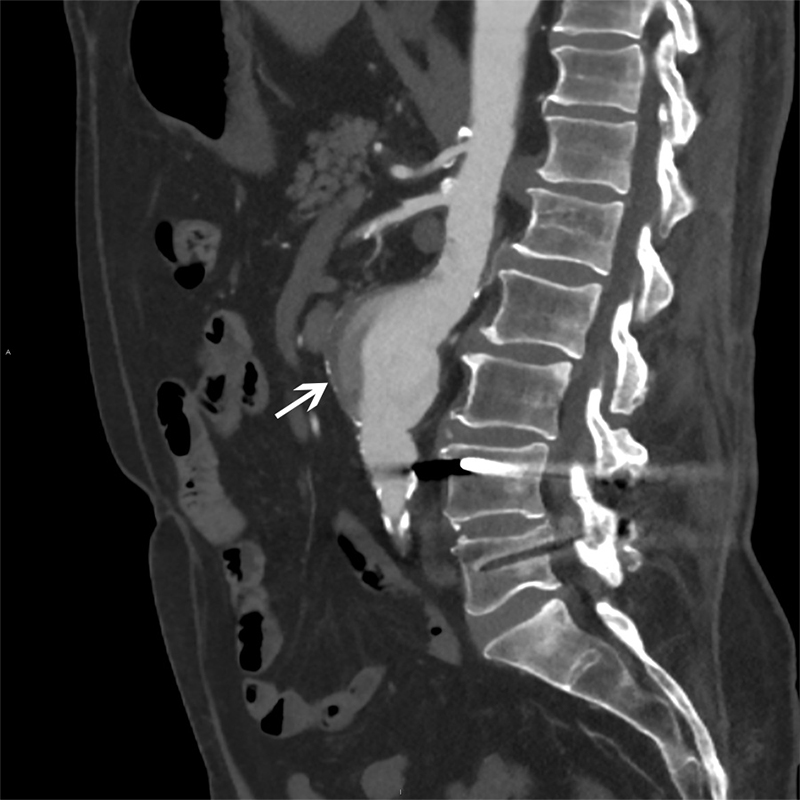
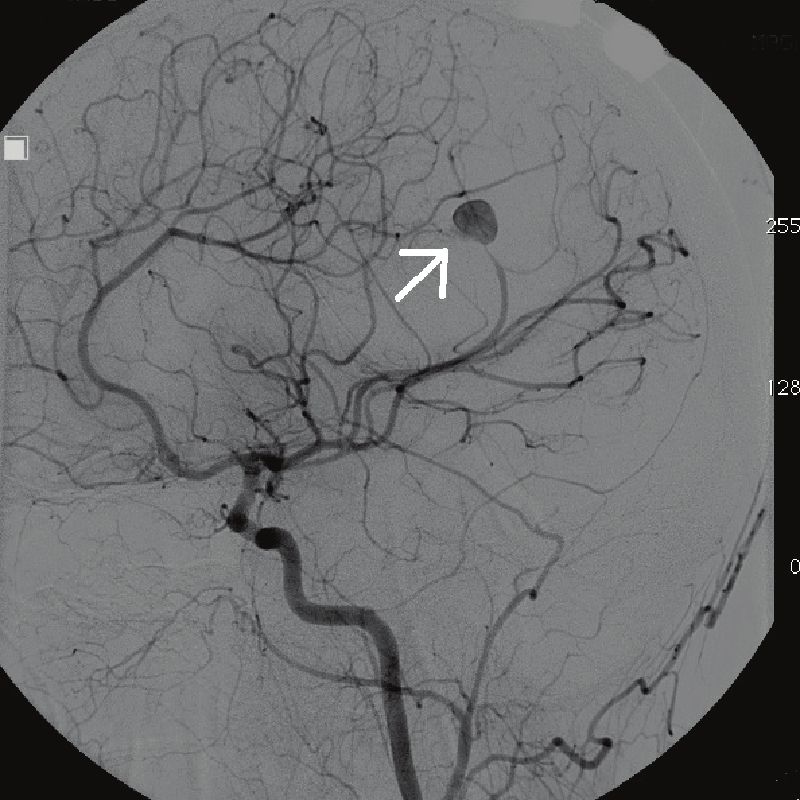
Можно ли заранее обнаружить аневризму сосуда и как?
Аневризмы сосудов, как правило, случайно находят при обследовании по другому поводу.
При большой аневризме аорты человек может ощущать патологическую пульсацию, потому что сосуд сильно расширен. Большая аневризма в голове может давать симптомы, напоминающие проявления опухоли, потому что она давит на структуры мозга. Могут возникать сильные головные боли, эпилептические припадки.
В таких случаях нужно показаться врачу и пройти обследование. Как правило, первым делом назначают компьютерную томографию с контрастированием сосудов. Если ничего не беспокоит, бежать и делать какие-то обследования не стоит.
Долго ли восстанавливаться после операций на сердце и сосудах, какие ограничения после?
Срок восстановления зависит от того, какую операцию выполнили. Если это эндоваскулярное вмешательство, то на следующий день человек возвращается домой, а через один-два дня может приступить к обычным повседневным занятиям и работе.
После открытой полостной операции процесс восстановления дольше. Например, после аортокоронарного шунтирования или операции на клапанном аппарате человек остается в больнице в среднем на неделю. После установки шунта на артерии ног — три-четыре дня.
Ограничения также зависят от операции. При эндоваскулярных операциях ходить можно уже через полчаса. В целом, чем быстрее человек начинает двигаться, тем быстрее он восстанавливается. А длительное нахождение на койке без движения плохо влияет на венозную систему, чаще бывают тромбозы.
Людям, перенесшим любую операцию на сердце и сосудах, после восстановления не противопоказана физическая активность. Можно будет заниматься своими хобби: бегать, играть в теннис, футбол, волейбол, баскетбол и так далее.
На что обращать внимание при выборе сердечно-сосудистого хирурга или клиники для операции?
Проблема, скорее, не в том, как выбрать лучшую клинику из нескольких, а в том, как найти в своем регионе клинику, где делают современные операции и используют все возможные методы лечения.
Например, если говорить про лечение атеросклероза нижних конечностей, то в России проводят ампутации нижних конечностей чаще, чем необходимо. Так, в США ампутацию не делают, пока не предпримут попытки восстановить нормальный кровоток в конечности, неважно каким методом: шунтированием, стентированием или другим. У нас в ряде регионов нет возможностей для таких операций, поэтому пациенту их даже не предлагают и не советуют поехать в другой регион — просто сразу ампутируют ногу. Конечно, такого не должно быть.
В тех регионах, где внедряют новые технологии, появляются дополнительные шансы получить качественную медицинскую помощь при сердечно-сосудистых заболеваниях.
Кроме того, я считаю важным информировать людей о разных методиках лечения. Сердечно-сосудистые заболевания — социально значимые, ими часто болеют, у них тяжелые последствия. При этом все знают из рекламы, что делать, если понос или болит голова, но мало кто ориентируется в методах лечения и профилактики болезней сердца и сосудов.
Если выйти на улицу и спросить: «Что такое рентгеноэндоваскулярная хирургия?» — никто не ответит. Сердечно-сосудистых хирургов многие путают с флебологами, забывая, что сосуды — это не только вены, есть еще артерии.
Мне кажется, надо воспитывать в себе более трепетное отношение к своему здоровью, стараться ориентироваться в вопросах медицины.
Запомнить
- Сердечно-сосудистые хирурги занимаются кардиохирургией, операциями на периферических артериях и венах, а также малотравматичными вмешательствами — эндоваскулярной хирургией.
- В регионах может быть сложно найти клинику, где делают современные операции на сосудах.
- Чаще всего операция нужна при ишемической болезни сердца, атеросклерозе магистральных сосудов головы и поражении крупных артерий нижних конечностей.
- Типичный пациент сердечно-сосудистого хирурга — курящий мужчина старше 40 лет. Женщинам оперативное лечение обычно требуется после 50 лет. Также рискуют люди с избыточным весом, сахарным диабетом и гипертонической болезнью.
- Есть несколько видов хирургического лечения болезней сердца и сосудов. Обычно врачи рекомендуют малотравматичные операции вроде стентирования, но не во всех случаях оно подходит.
- Хирургическое лечение, выполненное по показаниям, может предотвратить инфаркт и инсульт. Также его используют, чтобы предупредить их повторное возникновение.
- При выборе тактики лечения врачи ориентируются на то, как себя чувствует пациент и что показало обследование. Операция нужна, когда без нее высок риск тяжелых осложнений.
- Операции на сосудах шеи могут делать и сосудистые хирурги, и нейрохирурги. При этом первые часто лучше владеют навыками работы с сосудами, так как проводят больше аналогичных операций.
- Аневризмы сосудов часто обнаруживают случайно, заподозрить их без обследования обычно можно только при большом размере.
- Срок восстановления после операции зависит от ее сложности, однако всегда важно как можно раньше начать двигаться.