6 главных мифов о наркозе: развеивает анестезиолог
Анестезия подразумевает лишение одного или нескольких видов чувствительности — температурной, болевой, тактильной.
Она помогает сделать хирургию безболезненной, а значит, продлить жизнь и улучшить ее качество.
Есть несколько видов анестезии. Одни не влияют на сознание: это местная анестезия, действующая только в месте операции, и регионарная, когда обезболивают целый участок тела, блокируя нервные окончания, ведущие к нему.
Еще есть общая анестезия, или наркоз, — когда с помощью анестетиков общего действия и других препаратов врачи достигают контролируемой потери сознания. При этом человек не чувствует боль и не реагирует на внешние раздражители. Именно с наркозом связано больше всего мифов, которые я постараюсь развеять.
Иногда наркоз называют общим наркозом — но это некорректно, и врачи так не говорят. Любой наркоз и так будет общим, местного просто не бывает, поэтому такое название — тавтология.
Какие мифы разберем
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам
Наркоз сокращает жизнь и часто приводит к смерти
Нет никаких научных данных, подтверждающих, что наркоз сокращает жизнь у людей. Исследования на животных показывают, что у них общая анестезия на продолжительность жизни не влияет.
Современные анестетики становятся все совершеннее, а к их безопасности предъявляют высокие требования. Аппаратура для обеспечения и мониторинга анестезии позволяет контролировать степень насыщения крови препаратом и глубину медикаментозного сна, чтобы наркоза было в достатке, а не мало или сверх меры.
Это не имеет ничего общего с временами, когда наркоз только появился и врачи использовали диэтиловый эфир — тогда никто не знал, какое количество анестетика в пациенте, а какое в окружающей среде, как рассчитать дозировку и как быстрее вывести препарат из организма.
Если обратиться к цифрам, то к концу 19 века, когда эфир начали активно применять для наркоза, смертность составляла 10 случаев на 9000 анестезий. К 1980-м годам этот показатель в развитых странах снизился до 1 случая на 10 000.
Так, по данным большого исследования, проведенного в Китае, в период с 2017 по 2021 годы смертность от анестезии в стране сократилась до 6,4 случая на 100 000 наркозов — это менее 0,01%. В Канаде вероятность смерти человека молодого и среднего возраста от наркоза — между 1 на 100 000 и 1 на 200 000 операций, в США данные говорят об 1 случае на 200 000—300 000 наркозов — это очень незначительные риски.
Если операция нужна, чтобы улучшить качество жизни или спасти ее, не стоит откладывать вмешательство, пугаясь наркоза. Из-за отказа от хирургического лечения, когда оно показано, шансы умереть или получить осложнения намного выше.
Наркоз нельзя пожилым людям и при хронических болезнях
Многие люди боятся «не перенести наркоз». У людей преклонного возраста или с хроническими заболеваниями риск осложнений и смерти, безусловно, выше, но он все равно остается небольшим: 1 случай на 60 000 наркозов. При этом хирургия способна продлевать жизнь, излечивая многие заболевания.
Анестезиологи учитывают возраст и состояние здоровья пациентов, когда планируют вмешательство. Врач тщательно оценивает физический статус и анестезиолого-операционный риск по специальным шкалам, которые включают данные тяжести состояния, предполагаемый объем операции и вид анестезии. Нужные препараты выбирают с учетом всех факторов.
Доктор обязательно скажет, если операцию можно отложить, чтобы минимизировать риски для жизни и здоровья. Например, могут посоветовать снизить массу тела перед плановой холецистэктомией — удалением желчного пузыря, или пройти дополнительное обследование сердечно-сосудистой системы, если выявлены тревожные симптомы — тяжелые нарушения ритма, неконтролируемая гипертензия.
Однако абсолютных противопоказаний для общей анестезии по состоянию здоровья или возрасту не существует — по жизненным показаниям экстренная операция состоится все равно.
Можно делать не больше трех наркозов за жизнь
На самом деле не существует допустимого предела: можно делать столько операций под наркозом, сколько нужно для спасения жизни или улучшения ее качества.
Конечно, чем больше хирургических вмешательств и чем тяжелее состояние пациента, тем выше вероятность осложнений. Поэтому врачи всегда взвешивают риски: никто не будет проводить лишнюю операцию, если в ней нет необходимости.
Какого-то установленного промежутка между операциями тоже нет: он зависит от показаний и того, как восстанавливается человек. Некоторые люди переносят за жизнь десятки успешных операций.
Во время наркоза можно проснуться и увидеть свою операцию
Пробуждение пациента во время операции действительно возможно — такое бывает, по некоторым данным, в 1 случае на 20 000 анестезий. Однако вы вряд ли будете ощущать боль и, скорее всего, не вспомните об этом в деталях.
Человек во время операции не просыпается резко и полностью, как когда он подскакивает с кровати по будильнику. Анестезиолог сначала заметит, например, легкую двигательную активность в ответ на воздействие, либо хирурги сообщат, что мышцы пациента в напряжении.
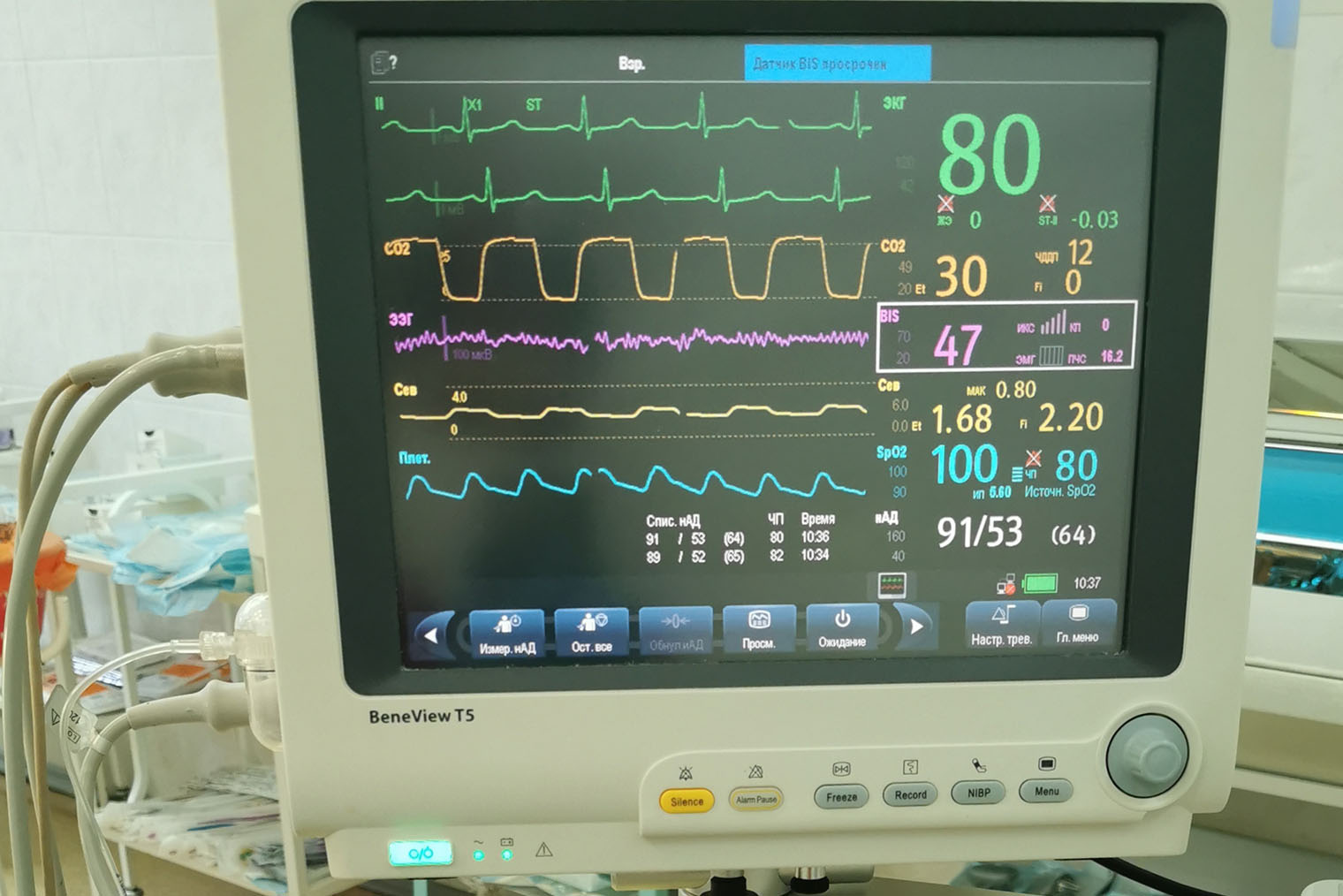
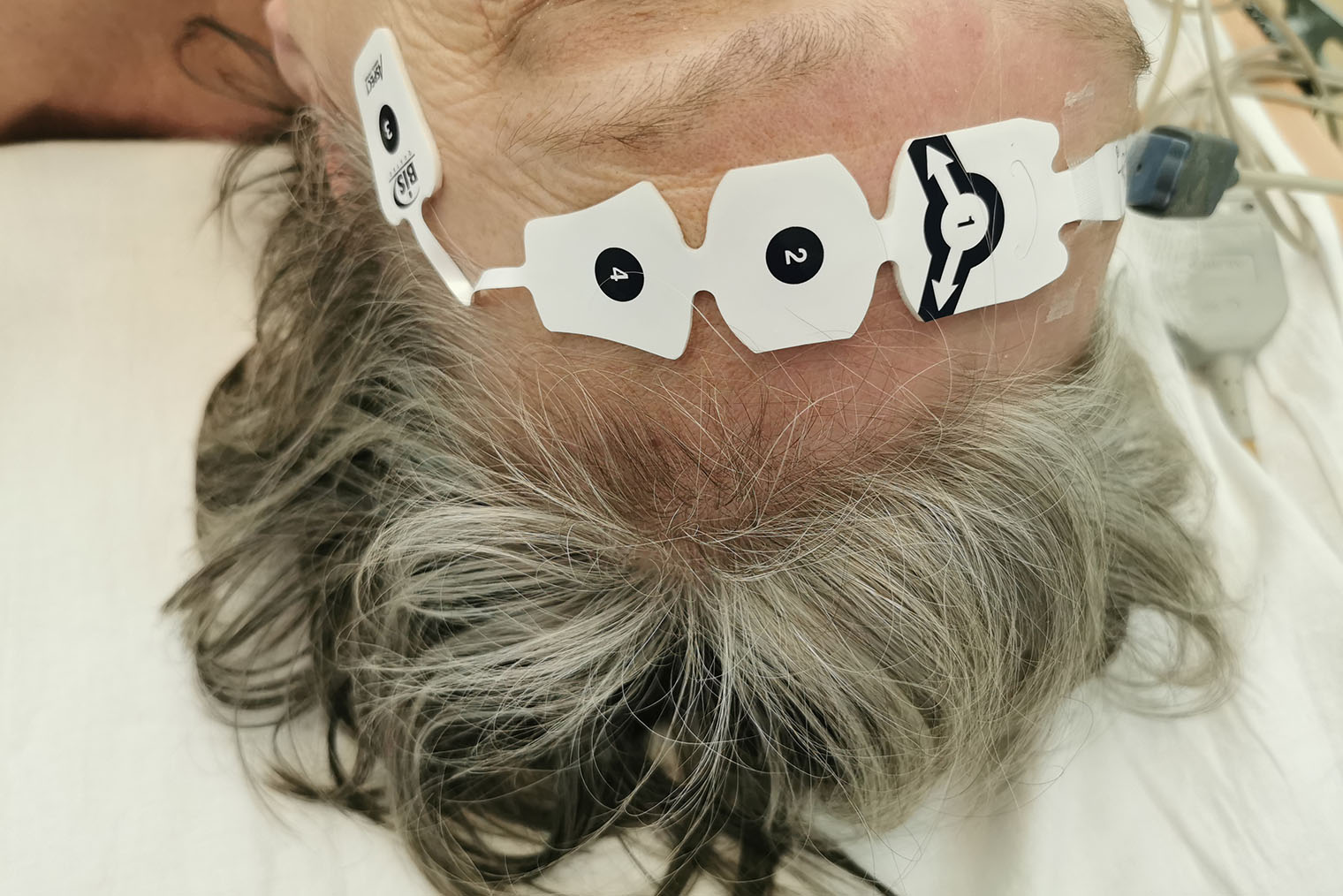
В случае достаточной оснащенности клиники пробуждение будет зарегистрировано еще раньше по мониторингу BIS — биспектральному индексу энцефалограммы, — который показывает, спит пациент или нет. Анестезиолог видит глубину сна на мониторе и контролирует ее. Если что-то не так, анестезиологическая бригада тут же углубит медикаментозный сон.
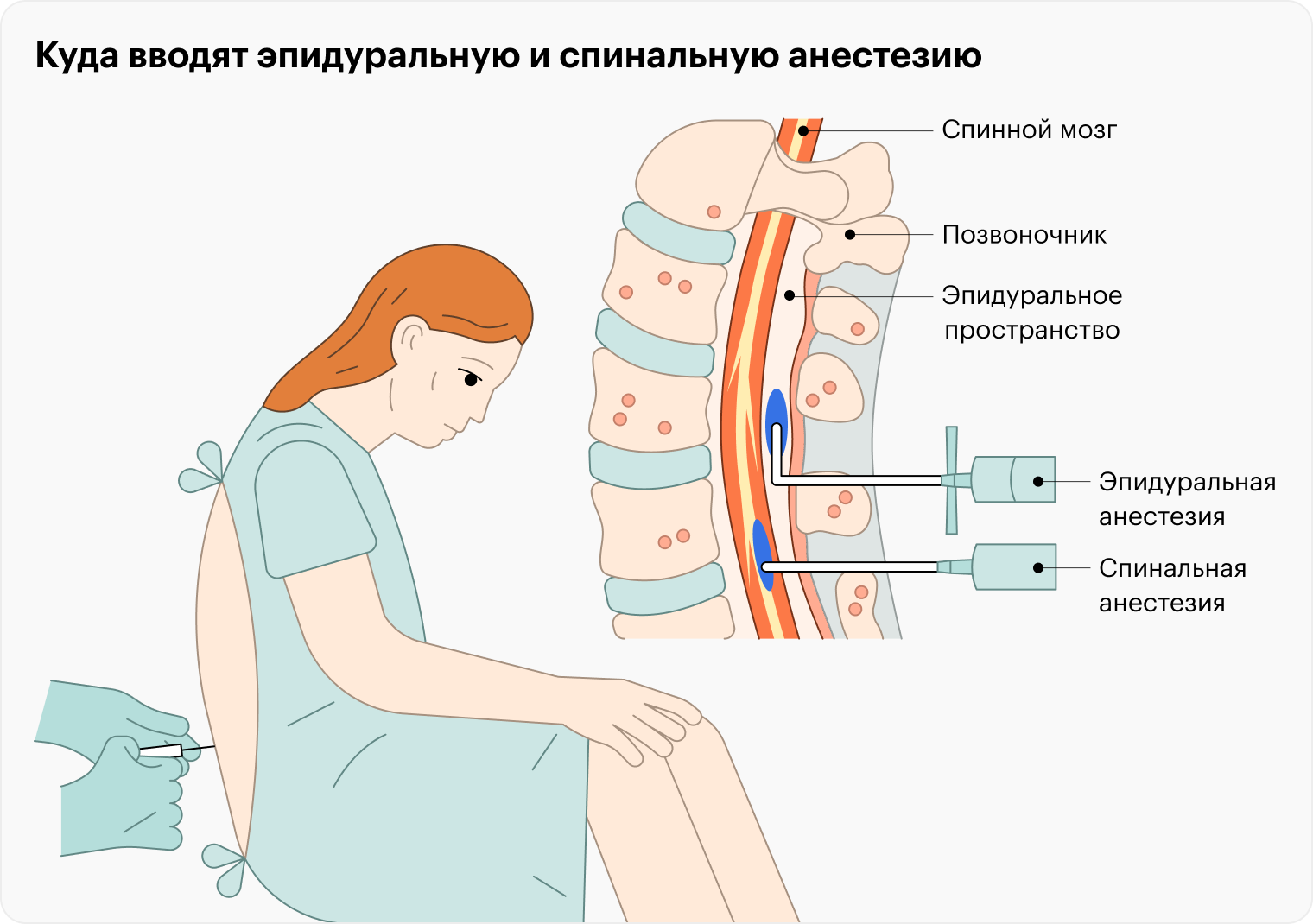
Укол в спину еще опаснее наркоза — могут отказать ноги
Бывают операции, которые можно выполнить под спинальной или эпидуральной анестезией, избежав общей. Это операции на нижних конечностях, в области паха и неэндоскопические вмешательства в нижней части живота.
Спинальная анестезия отличается от эпидуральной местом введения анестетика: в первом случае препарат вводят в субарахноидальное пространство между оболочками спинного мозга, а во втором — в эпидуральное между позвонками и внешней оболочкой спинного мозга.
Пациент при этом ощущает покалывание в ногах и потерю чувствительности нижних конечностей — это нормальное и полностью обратимое явление. Операция закончится, и через пару часов движение и чувствительность в нижних конечностях восстановятся. Скорость восстановления зависит от дозы анестетика и индивидуальных особенностей.
Прокол при такой анестезии делают в поясничном отделе позвоночника специальной тонкой иглой, предварительно обработав и обезболив это место. Сам спинной мозг здесь уже отсутствует, остаются лишь его концевые отделы и пространство со спинномозговой жидкостью, куда и вводят местный анестетик.
После процедуры могут быть некоторые двигательные или сенсорные нарушения из-за повреждения нервных волокон, но они случаются крайне редко.
В Великобритании провели масштабное исследование, в котором участвовало более 300 больниц. Целью проекта было выявить частоту необратимых осложнений после спинальной и эпидуральной анестезий. Так, нетяжелые повреждения нервов, не проходящие со временем, встречались с частотой 1 случай на 15 000 анестезий, а паралич нижних конечностей — с частотой 1 случай на 250 000 анестезий.
Авторы приводят интересное сравнение, чтобы эти числа были понятнее: риск этого вида анестезии настолько мал, что он безопаснее, чем вождение машины.
После наркоза ухудшится память
Пока ученым до конца неизвестно, как именно анестетики влияют на нервную систему. Их воздействие на когнитивные функции изучают достаточно давно и активно, но качество и достоверность исследований требуют тщательного критического анализа.
Дело в том, что память и внимание — функции, которые не так просто адекватно оценить, особенно в больничных условиях, когда человек находится в стрессе. Скорость пробуждения от анестезии и полное возвращение сознания — индивидуальные параметры, которые невозможно предсказать заранее.
Например, в одном небольшом исследовании на 60 добровольцах, 30 из которых спали физиологическим сном, а 30 подверглись общей анестезии, ученые не заметили разницы в скорости восстановления когнитивных функций.
Некоторые данные говорят о том, что у пациентов пожилого возраста — старше 65 лет, после операции могут наблюдаться когнитивные нарушения, связанные с памятью и мышлением. Однако этого недостаточно, чтобы связать такой эффект именно с действием наркоза или только с ним — на эти показатели влияет и сам факт операции и восстановление после нее, особенно если вмешательство делали по экстренным показаниям, времени на подготовку не было, а состояние было тяжелым.
Так, в исследовании 2022 года сравнивали случаи когнитивной дисфункции у пациентов старше 65 лет, перенесших операцию на бедре под регионарной и общей анестезий: существенных различий в частоте таких осложнений между этими группами не было.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov