Поговорили с Анной Щербак — нефрологом, кандидатом медицинских наук.
Вы узнаете, почему развиваются заболевания почек, получится ли их предотвратить и что можно сделать, чтобы проверить здоровье этого органа.
Что вы узнаете
- С какими заболеваниями обращаются к нефрологу?
- Чем нефролог отличается от уролога?
- Можно ли предотвратить хронические заболевания почек?
- Что может сильно повредить почки?
- Как не пропустить заболевания почек?
- Нужно ли проходить скрининги на заболевания почек?
- Стоит ли пить травы и БАДы для лечения почек?
- Существует ли диета, полезная для почек?
- Можно ли вылечить серьезные заболевания почек?
- В России доступна пересадка почек?
- Когда стоит идти к нефрологу, а когда — к терапевту?
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
С какими заболеваниями обращаются к нефрологу?
К взрослому нефрологу обычно приходят с заболеваниями почек, которые требуют консервативного лечения либо решения вопроса о необходимости почечно-заместительной терапии, то есть диализа или трансплантации почки.
Самый частый диагноз, с которым обращаются к нефрологу, — хронический гломерулонефрит. Это заболевание почек, сопровождающееся снижением почечной функции, нарушением работы почек. Гломерулонефрит чаще встречается у людей молодого и среднего возраста.
Наряду с пациентами с хроническим гломерулонефритом, довольно часто к нефрологу обращаются люди старшего возраста — 45—50 лет и старше — у которых их хронические заболевания привели к поражению почек. Это сахарный диабет, артериальная гипертония, распространенный атеросклероз.
Кроме того, нефролог занимается поражением почек при различных системных заболеваниях: системной красной волчанке, системных васкулитах, саркоидозе, амилоидозе.
Нефрологи также все чаще сталкиваются с лекарственным поражением почек. Это связано с увлечением БАДами, различными травами, бесконтрольным назначением антибиотиков и других лекарственных препаратов. Пациенты, а иногда и лечащие врачи, не всегда принимают во внимание особенности взаимодействия препаратов и добавок между собой, не всегда учитывают их влияние на почки, возможное нефротоксическое действие.
В детской нефрологии немного другой спектр заболеваний. Там тоже бывает хронический гломерулонефрит, однако можно встретить острый гломерулонефрит, который у взрослых бывает редко. Он развивается вследствие инфекций, в частности стрептококковой инфекции, как с поражением верхних дыхательных путей — ангины, фарингиты, — так и при стрептококковой инфекции кожи. Сейчас ввиду применения антибиотиков постинфекционные гломерулонефриты встречаются реже, чем 50—70 лет назад.
Еще бывают пациенты на стыке урологии и нефрологии — это дети с рефлюкс-нефропатиями, врожденными или наследственными структурными заболеваниями почек. Их часто совместно наблюдают несколько врачей: генетик, уролог, нефролог, педиатр.
Чем нефролог отличается от уролога?
Нефрологи — терапевтическая специальность, то есть врачи, которые занимаются консервативным лечением заболеваний почек.
Урологи — хирургическая специальность, они в первую очередь занимаются операциями и различными манипуляциями на почках и мочевыводящих путях.
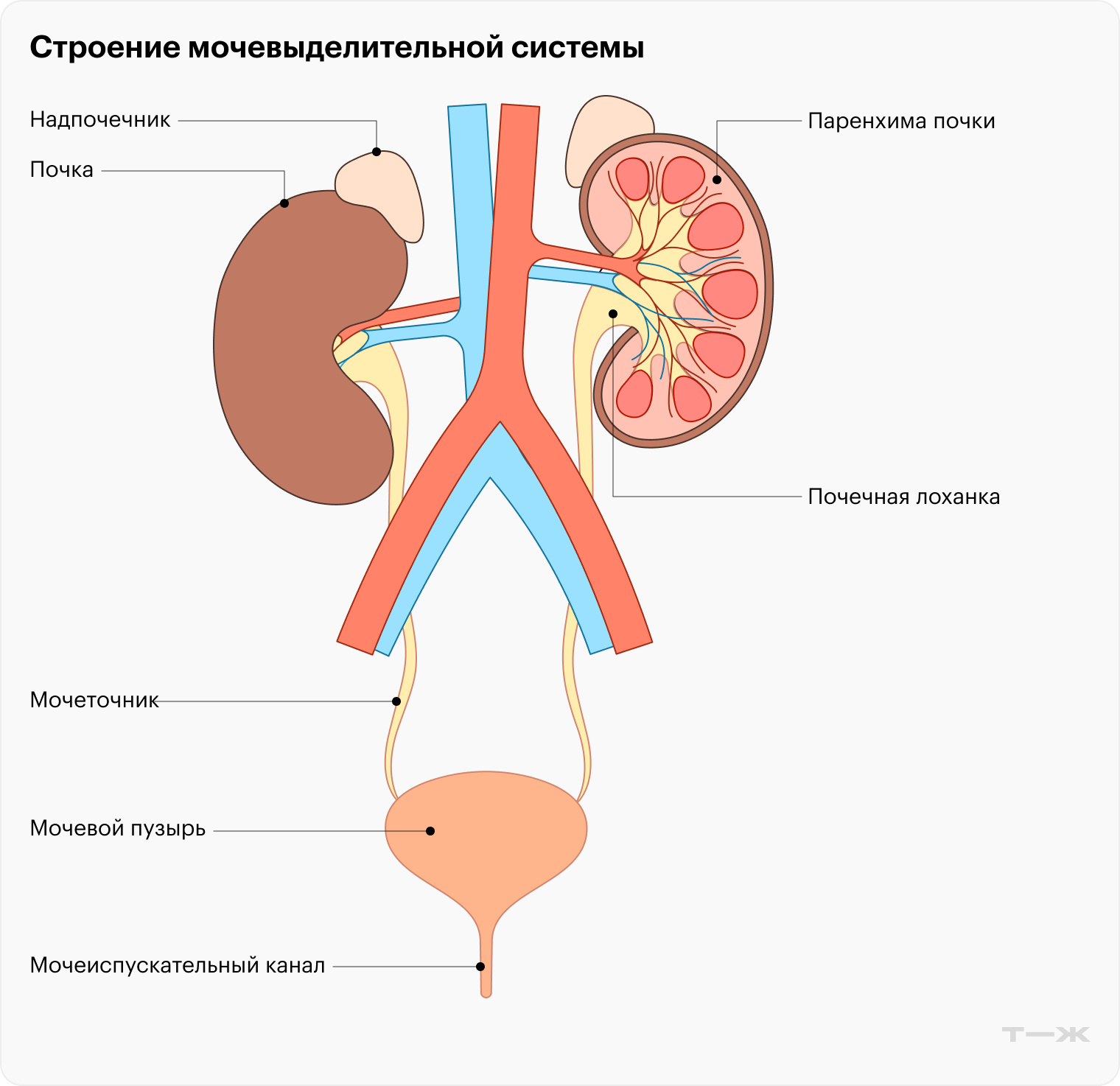
Также есть разница в определенной привязке к разным отделам мочевыделительной системы. Нефрологи занимаются болезнями паренхимы, то есть основной функциональной ткани почек. Урологи занимаются мочевыводящими путями — лоханками почек, мочеточниками, мочевым пузырем, мочеиспускательным каналом, предстательной железой у мужчин. Например, такими заболеваниями, как уретрит, простатит, мочекаменная болезнь.
При этом и урологи, и нефрологи часто работают на стыке специальностей. Многие заболевания требуют совместной работы, в частности пиелонефрит — болезнь, вызванная воспалением лоханок почек и прилежащей ткани. Нефрологи тут могут работать с нарушением функции органа, а урологи — с тем, что касается состояния мочевыводящих путей. Например, нарушением их проходимости, деформацией, воспалением.
Можно ли предотвратить хронические заболевания почек?
Почти все нефрологические заболевания, такие как хронический гломерулонефрит или поражения почек при васкулитах, системной красной волчанке, саркоидозе, амилоидозе, встречаются нечасто. К ним есть определенная наследственная предрасположенность, но механизм их развития до конца не ясен, мер профилактики нет.
В таких случаях можно только воздействовать на развитие уже имеющегося заболевания. Замедлить его поможет, помимо современных препаратов, отказ от алкоголя, курения, снижение веса, лечение нарушений углеводного обмена. Почки очень чувствительны к перечисленным факторам риска, так как представляют собой клубок тончайших капилляров, вокруг которого находится очень чувствительный слой функциональной почечной ткани.
Поражения почек, связанные с сахарным диабетом, артериальной гипертонией, атеросклерозом можно профилактировать, то есть влиять на факторы риска поражения почек и правильно лечить основное заболевание.
Что может сильно повредить почки?
При остром повреждении почек человек попадает в реанимацию на гемодиализ. Острый гемодиализ — это инвазивная процедура со своими последствиями. Мало того, она не гарантирует возврата к нормальной функции почек.
Подобное повреждение почек бывает в таких случаях:
- лекарственное отравление из-за приема лекарственных препаратов, БАДов, трав;
- острое алкогольное повреждение почек;
- осложнение некоторых инфекций;
- осложнение неконтролируемого сахарного диабета, когда человек его не лечит;
- хронические заболевания почек без должного лечения.
Очень важно беречь почки: этот орган не только формирует мочу, но и представляет собой ключевого участника многих жизненно важных процессов в организме. Это поддержание артериального давления, выработка и синтез гемоглобина, выработка ряда гормонов, регулирование минеральной плотности костей.
Почка — орган, которым не стоит пренебрегать, несмотря на то, что он парный. Чаще всего мы видим двустороннее поражение почек и, соответственно, теряем обе почки. Есть ограниченный список болезней, вовлекающих только одну почку.
Как не пропустить заболевания почек?
Как правило, люди приходят к врачам уже с симптомами продвинутого заболевания почек: отеками, тяжелой гипертонией, нарушениями мочеотделения.
Ранние симптомы болезней почек — неспецифические, то есть это слабость, недомогание, усталость, снижение переносимости физических нагрузок, отсутствие аппетита, тошнота. Такие проявления могут быть при большом количестве болезней, часто они не выражены, поэтому пациент не обращает на них внимания.
Бывает, что выявить заболевание почек на ранней стадии, например, не очень активный гломерулонефрит, можно только с помощью лабораторных анализов.
Сейчас люди склонны сами себе назначать обследования на основе информации из разных источников, потом самостоятельно их интерпретировать и принимать решение о дальнейших действиях. Это неправильная тактика.
Если появились какие-то симптомы или нашлись отклонения в анализах, лучше задать вопрос специалисту. Из-за малосимптомности и сложности многих болезней почек надо быть очень осторожными, чтобы ничего не упустить.
Нужно ли проходить скрининги на заболевания почек?
В международных рекомендациях на сегодняшний день нет обязательных скрининговых обследований на заболевания почек для здоровых людей без симптомов.
В целом, чтобы выявить такие заболевания, назначают анализ мочи на альбумин-креатининовое соотношение и биохимический анализ крови на креатинин и мочевину, изменение показателей которых могут свидетельствовать о поражении почек. Пока их рекомендуют только людям с определенными факторами риска развития почечной болезни.
В это же время Американская ассоциация нефрологов считает, что скрининг может быть необходим и для людей без симптомов. Это может помочь выявлять хронические болезни почек на ранних стадиях и назначать лечение, чтобы предотвратить почечную недостаточность.
Дело в том, что лечить уже развившуюся почечную болезнь, особенно на стадии почечной недостаточности, затратно и для государства, и для пациента. Вопрос не только в деньгах — например, диализ помогает сохранить жизнь, но снижает ее качество.
Человек не может работать так, как он работал до болезни, он получает инвалидность, его возможности ограничены. Ему нужны регулярные осмотры, обследования, лекарственные препараты. Именно поэтому медицинское сообщество задумывается о том, как предупреждать почечную недостаточность, но вопрос скрининга пока дискуссионный.
При этом людей с заболеваниями почек много, а в связи с увеличением продолжительности жизни населения их становится больше. Я думаю, что через два-три года в рекомендациях все-таки появятся скрининги для некоторых пациентов без симптомов — например, людей старше определенного возраста или с наследственной отягощенностью.
Стоит ли пить травы и БАДы для лечения почек?
Есть ограниченные данные, говорящие о том, что брусника и клюква могут быть полезны при инфекциях мочевыводящих путей при кратковременном приеме. Эти лесные ягоды содержат естественные антисептические вещества — при определенной концентрации в моче они могут действовать против бактерий.
На этом список трав, которые как-то можно использовать, заканчивается. В любых травах есть активные вещества. Проблема в том, что неизвестно, какова концентрация такого вещества в конкретной траве. Например, она может вырасти в таких условиях, что действующих веществ в ней будет больше, чем нужно.
Начиная прием препаратов, каждый должен точно знать, что именно он принимает и в какой дозе. А с травами и БАДами не всегда понятно, что содержится в средстве и в какой концентрации. В итоге вероятность получить осложнение, в том числе лекарственное поражение почек, высока, и этот риск намного превышает пользу от лечения.
Врачи, занимающиеся острым гемодиализом, часто сталкиваются со случаями, когда человек «полечил» насморк или цистит чудодейственными травами, а в результате попал на заместительную почечную терапию из-за острого повреждения почек.
Существует ли диета, полезная для почек?
При заболеваниях почек полезна низкосолевая диета, как и для людей с артериальной гипертонией. Это можно рекомендовать и здоровым людям: избыток соли в рационе может привести к некоторым последствиям для здоровья, в том числе повышенному давлению.
В остальном диеты не панацея от болезней, не страховка от каких-то будущих заболеваний. Полноценный сбалансированный рацион и умеренные ограничения — это единственное, что можно рекомендовать всем и что может положительно повлиять на здоровье.
Можно ли вылечить серьезные заболевания почек?
Современная медицина добилась большого успеха в лечении хронических заболеваний почек, которые еще 50 лет назад считались плачевными с точки зрения прогноза. Сейчас есть лекарственные препараты и технологии, позволяющие помочь большому числу пациентов.
Однако человек с хроническим заболеванием почек или с почечной недостаточностью не выздоровеет до конца, нельзя повернуть процесс вспять. В то же время можно затормозить развитие почечной недостаточности, иногда на десятки лет. Многое зависит от конкретного случая, но это большой прорыв в нефрологии за последнее время.
Существуют нефропротективные, то есть сохраняющие почки, стратегии терапии. Они обязательная часть плана лечения любого пациента с поражением почек. Например, при активном хроническом гломерулонефрите, если его вовремя выявить и правильно лечить, можно добиться ремиссии. Чтобы этот период благополучия был долгим и устойчивым, нефрологи используют средства для нефропротекции. Это может позволить человеку прожить без почечной недостаточности — с минимальными изменениями почек — до конца жизни.
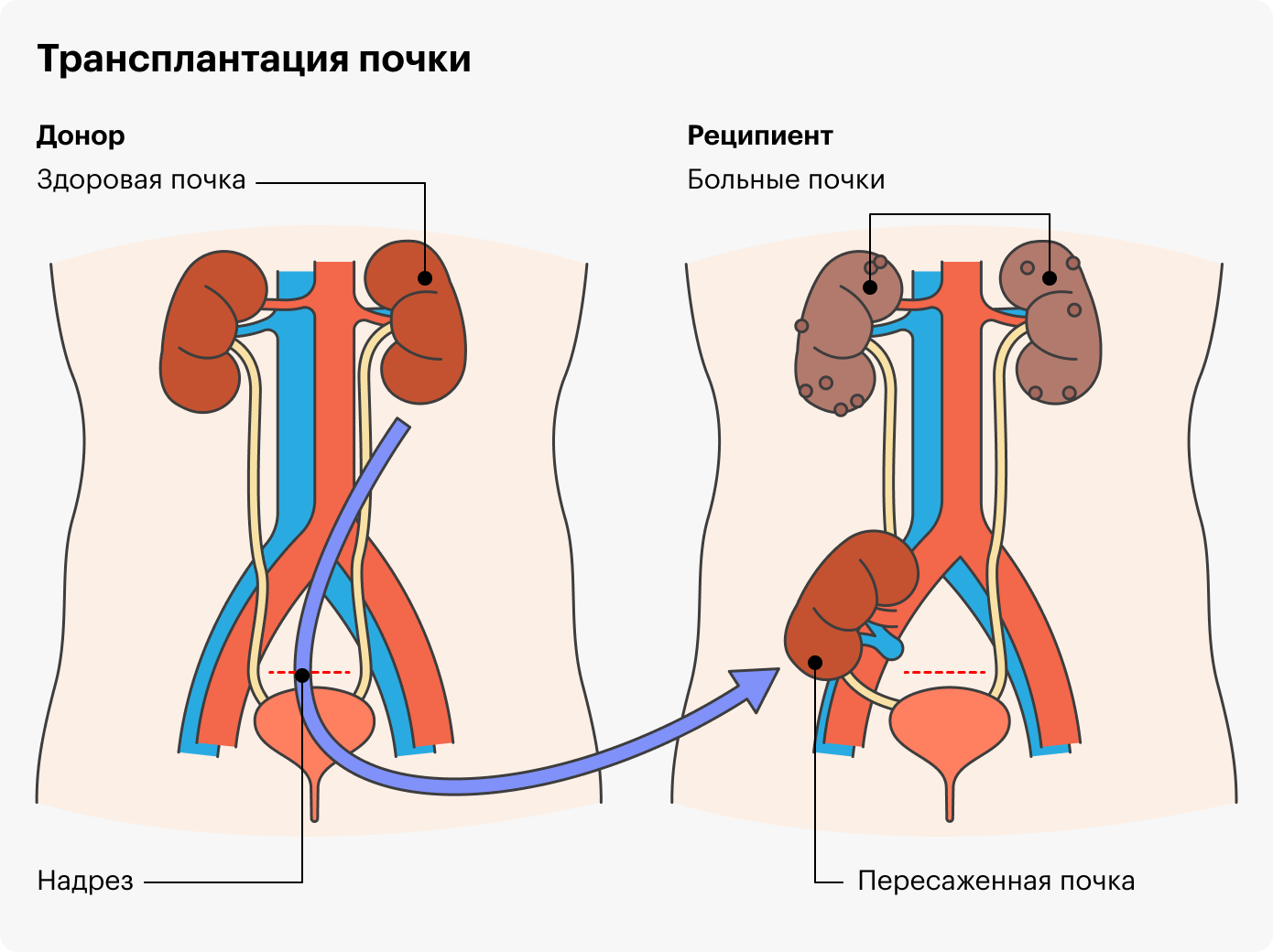
В России доступна пересадка почек?
В России успешно пересаживают почки. Правда, трансплантация — тяжелый процесс, это не самый лучший план Б, но иногда он необходим.
У нас, как, наверное, во всем мире, есть ряд сложностей с подбором пересаживаемого органа, осложнениями после трансплантации. А также с лекарственными препаратами, которые человек после пересадки почки должен принимать постоянно, с их осложнениями и постоянным медицинским наблюдением после операции.
Однако в любом случае трансплантация почки — второй шанс на жизнь для многих людей, и такие операции успешно проводят.
Когда стоит идти к нефрологу, а когда — к терапевту?
Нефрология — узкая специальность, в рамках которой врачи работают со сложными заболеваниями. Во всем мире пациенты сначала обращаются к терапевту или врачу общей практики. Большая часть вопросов относится к их компетенции.
По сути, нефролог — это консультант врача общей практики. Он может порекомендовать дополнительные обследования, скорректировать терапию, вести пациента совместно с терапевтом.
Запомнить
- Нефролог лечит хронические заболевания почек, которые обычно не требуют хирургического лечения.
- Уролог и нефролог занимаются мочевыделительной системой, но разными ее отделами.
- Предупредить поражение почек можно в том случае, если лечить хронические болезни, с которыми они связаны.
- Острое повреждение почек с попаданием в реанимацию возможно при лекарственном отравлении, отравлении алкоголем и некоторых заболеваниях.
- Заболевания почек часто протекают бессимптомно. Если вы подозреваете, что с органом есть проблемы, лучше обратиться к специалисту.
- Сейчас в рекомендациях нет скрининга на заболевания почек для людей без симптомов.
- Травами и БАДами лучше не лечиться, чтобы не повредить почки.
- Для почек лучше всего питаться так, чтобы количество соли в рационе не превышало рекомендованную норму — 6 граммов в сутки.
- Хронические заболевания почек не излечиваются до конца в большинстве случаев, но можно затормозить их развитие на десятки лет.
- В России пересадка почек доступна, правда, это крайняя мера.
- Лучше сначала обратиться к хорошему терапевту, а он при необходимости отправит к нефрологу.