«Горло будто сжимают изнутри»: как операция на желудке помогла мне справиться с удушьем
И я создал сайт, чтобы помогать другим
Этот текст написал читатель в Сообществе. Бережно отредактировано и оформлено по стандартам редакции.
В детстве я иногда ощущал кислый привкус во рту, а лет с 14 начала беспокоить изжога.
Проблема возникала после того, как я переедал или съедал что-то кислое, например цитрус. Тогда я не придавал этому значения. Думал, что периодически изжогу испытывают все, — по крайней мере, в моей семье от нее страдали многие.
Годам к 16 неприятные ощущения участились, а в 18 лет я впервые обратился к гастроэнтерологу. Мне сделали гастроскопию — осмотрели пищевод и желудок с помощью специальной трубки и поставили диагноз «гастроэзофагеальная рефлюксная болезнь с эзофагитом».
Что такое гастроэзофагеальная рефлюксная болезнь
Когда мы едим, пища попадает в пищевод. В нижней его части есть кольцевая мышца — пищеводный сфинктер, который при глотании расслабляется, и пищевой комок проходит в желудок. Затем сфинктер сжимается, чтобы еда не попала обратно. Но иногда сфинктер сокращается слабо и кислое содержимое желудка забрасывается наверх, а человек чувствует изжогу. Это называется кислотным рефлюксом.
Кислотный рефлюкс бывает у всех — например, после переедания или употребления алкоголя. Но в норме это случается редко. Если неприятные ощущения беспокоят регулярно, врачи подозревают ГЭРБ — гастроэзофагеальную рефлюксную болезнь.
Изжога при ГЭРБ может возникать в любое время, но чаще — после еды или в положении лежа. Некоторые люди не страдают от изжоги, но жалуются на сильную боль в груди, которую могут принимать за боль в сердце. Иногда человека беспокоят кислая отрыжка, тошнота, боль в верхней части живота, охриплость по утрам, трудности с глотанием.
У некоторых людей кислое содержимое желудка продвигается вверх по пищеводу и забрасывается еще дальше — в гортань и глотку, что приводит к их воспалению. Такое состояние называют ЛФР — ларингофарингеальным рефлюксом, внепищеводным, «тихим» или атипичным рефлюксом. Причина ЛФР в слабом сокращении не только нижнего, но и верхнего, расположенного рядом с глоткой, пищеводного сфинктера.
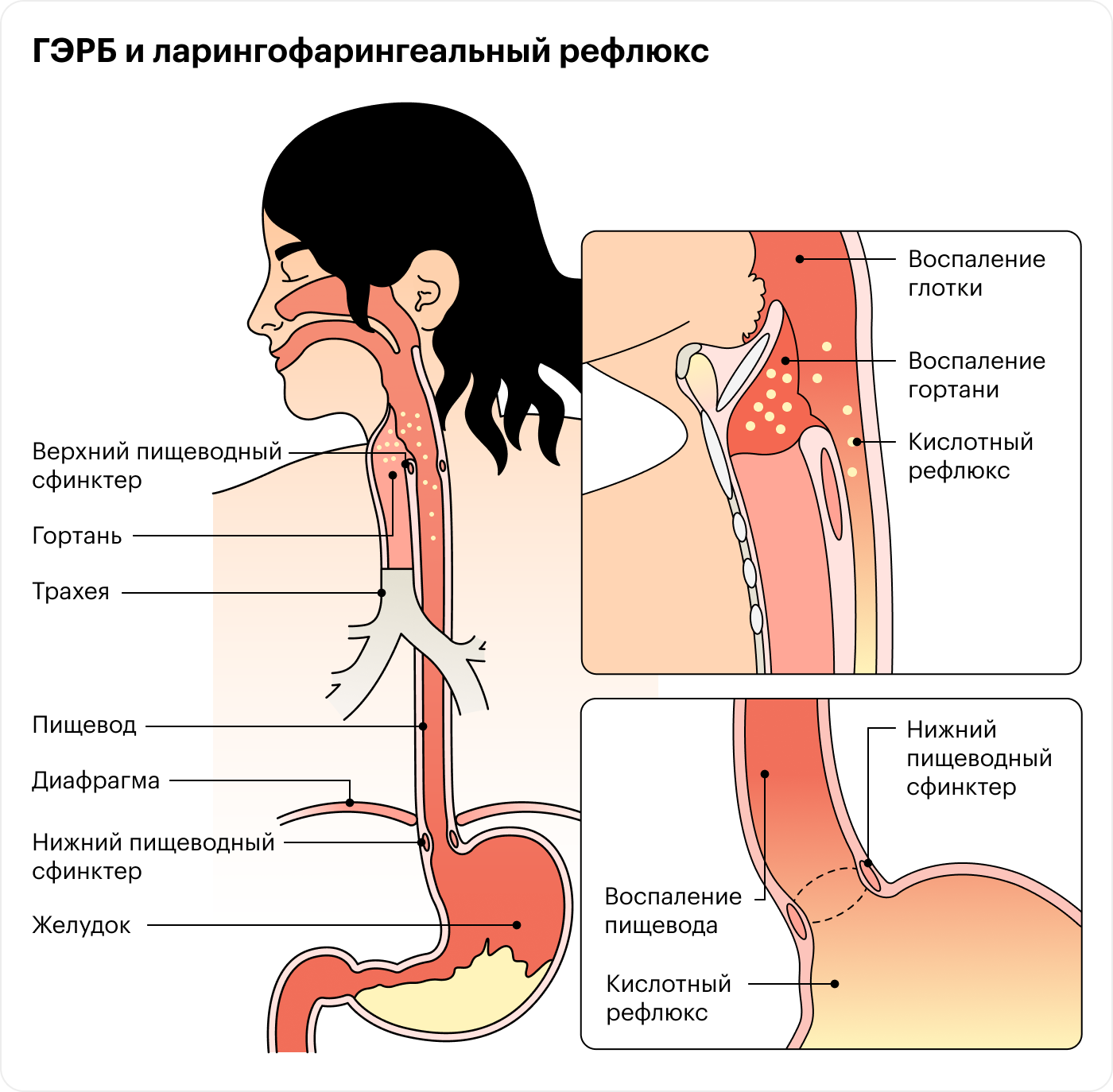
Формально ларингофарингеальный рефлюкс относят к проявлениям ГЭРБ, но в медицинской литературе эту патологию часто рассматривают отдельно. У большинства людей с ЛФР нет изжоги или кислой отрыжки. Они жалуются на жжение, ком в горле, постоянную охриплость, кашель, слизистые выделения из носа и горла.
Диагноз обычно ставит гастроэнтеролог на основе симптомов. Но если симптомы заболевания нетипичны или врач подозревает осложнения, он может назначить гастроскопию и другие дополнительные обследования. Например, при подозрениях на ЛФР делают рентгенографию с барием, чтобы убедиться, что нет проблем с глотанием.
В качестве лечения рекомендуют скорректировать образ жизни: исключить продукты, вызывающие изжогу, не есть на ночь, спать с приподнятым изголовьем, не курить, снизить вес до нормального. Если это не помогает, дополнительно назначают лекарства: антациды, блокаторы H2-гистаминовых рецепторов, ингибиторы протонной помпы.
Если лекарства и диета не дают результатов, врач может предложить операцию, чтобы укрепить нижний пищеводный сфинктер. Для этого чаще всего проводят фундопликацию по Ниссену: верхнюю часть желудка оборачивают вокруг нижней части пищевода — так, чтобы в результате образовалась манжета, которая препятствует забросу кислоты из желудка в пищевод.
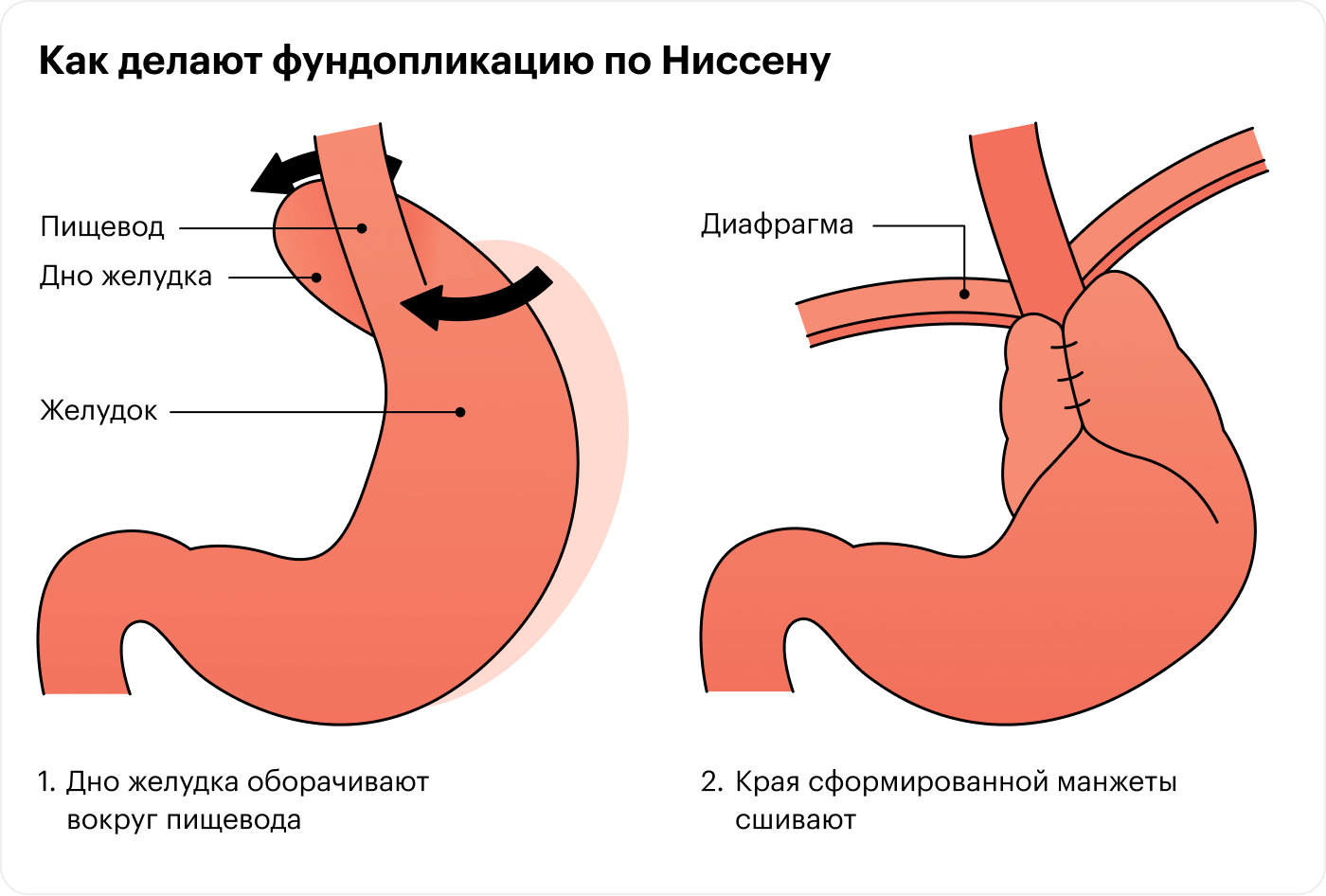
Результатами операции остаются довольны больше 90% пациентов. Но некоторые жалуются на появление новых проблем: трудностей с глотанием, дискомфорта в верхней части живота, диареи, снижения веса. Примерно у 8% прооперированных симптомы ГЭРБ не проходят или со временем возникают снова. В таких случаях проводят повторную операцию или пробуют подобрать новую медикаментозную терапию.
Как мне стало хуже
Врач назначил лечение: сначала «Омез», он снижает выработку кислоты в желудке, потом другие препараты со схожим действием — их называют ингибиторами протонной помпы. Кроме приема таблеток, рекомендовал есть небольшими порциями, но почаще и избегать провоцирующих изжогу продуктов: кофе, ржаного хлеба, жирного мяса.
Рекомендации по питанию я не соблюдал: ел пару раз в день, иногда переедал. Последствия не заставили себя долго ждать, после 20 лет у меня появились новые неприятные симптомы: першение, ощущение комка в горле и периодический кашель.
Поначалу это не сильно беспокоило, но характер питания я изменил. Изжога перестала мучить, но проблемы с горлом не проходили. Кашель со временем стал постоянным, голос охрип, говорить было больно и тяжело. Болезнь вымотала донельзя: я замкнулся в себе, практически перестал общаться с людьми, постоянно был в плохом настроении и не мог нормально работать.
Сходите к врачу
В этой статье мы не даем рекомендации. Прежде чем принимать решение о лечении, проконсультируйтесь с врачом. Ответственность за ваше здоровье лежит только на вас.
Медикаментозная терапия
Чтобы выяснить, что со мной, я посетил порядка 20 врачей. Ходил в частные и государственные клиники. Начинал обычно с терапевта, тот отправлял к лору. Лор говорил, что причина проблем в том, что кислое содержимое желудка забрасывается в пищевод, а оттуда поднимается выше — в горло, из-за чего воспаляются гортань, глотка и голосовые связки. Назначал разные спреи и полоскания и направлял для дальнейшего лечения к гастроэнтерологу. Гастроэнтеролог снова выписывал антациды, ингибиторы протонной помпы и препараты, которые ускоряют продвижение пищи по желудку.
В каждой новой клинике цепочка врачей повторялась. Мне делали флюорографию, гастроскопию, рентгенографию с барием и еще какие-то исследования. Обнаружили ахалазию кардии, то есть недостаточное расслабление нижнего отдела пищевода, и грыжу пищеводного отдела диафрагмы — когда верхняя часть желудка выпячивается в пищевод.
Врачи объясняли, что эти состояния были причиной гастроэзофагеального рефлюкса, но лечиться предлагали только медикаментозно. Говорили, что показаний к операции нет: грыжа маленькая и жить не мешает. Возможно, в ходе диагностики у меня находили что-то еще, но точно уже не помню.
Как-то я в очередной раз посетил гастроэнтеролога, а он сказал, что больше не знает, чем мне помочь, и отправил к психиатру. Тот назначил антидепрессанты. Я принимал их буквально несколько дней, потом бросил: не понимал, как они могут вылечить кашель и охриплость.
В итоге за эти два года только на лекарства я потратил около 200 000 ₽. Во сколько обошлись консультации и обследования, сказать сложно.
Операция
Когда мне было 24 года, я перестал обращаться к врачам и начал изучать проблему самостоятельно. В англоязычных источниках нашел, что мое состояние описывается как ларингофарингеальный, или по-другому «тихий», рефлюкс.
Ларингофарингеальным он называется, потому что кислота, поднимаясь по пищеводу, попадает в гортань и глотку — по-латыни они звучат соответственно как larynx и pharynx. А «тихий» — потому что изжоги такие пациенты чаще всего не испытывают, их больше беспокоят кашель и неприятные ощущения в горле. По сути, именно об этом состоянии я раньше слышал от лоров, только без сложных терминов.
Все медикаментозное лечение, которое предлагается пациентам с «тихим» рефлюксом, к тому моменту я уже перепробовал. Оставалось только одно — операция, которая называется фундопликацией по Ниссену.
Идея ложиться под нож хирурга из-за кашля казалась абсурдной.
Поначалу я не хотел оперироваться, но все изменилось после того, как буквально через несколько месяцев меня начали беспокоить приступы удушья. Было ощущение, что горло будто сжимают изнутри, я реально задыхался. Тогда понял, что другого выхода нет, и обратился к хирургу.
В моем регионе опытных врачей мало, поэтому я поехал в ближайший крупный город — Казань. Там записался в межрегиональный диагностический центр на платную консультацию. На приеме рассказал свою историю, показал заключения предыдущих врачей. Хирург сказал, что за 20 лет практики сталкивается с таким впервые и вроде как операция в моем случае не показана, но все же он может собрать консилиум, чтобы обсудить этот вопрос.
В итоге специалисты решили, что операцию проведут, но никаких гарантий дать не могут: есть риск, что эффекта от нее не будет, поэтому окончательное решение остается за мной. Я решил, что выбора у меня нет, и согласился прооперироваться.
Подготовка к операции. Перед операцией я сделал флюорографию, ЭКГ, сдал несколько анализов крови. В больницу лег за три дня до нее, и все это время нельзя было есть, разрешали только пить воду. Самым тяжелым было настроиться на операцию психологически: в чужом городе я оказался один, поддержать было некому. Но я старался не унывать и верил в хороший исход.
Операция. В день операции мне забинтовали ноги эластичными бинтами, положили на каталку и отвезли в операционную. Там в вену установили катетер, подключили к нему капельницу, и я уснул. Проспал несколько часов. За это время хирург сделал несколько миниатюрных разрезов на животе, через которые подобрался к желудку и пищеводу, сделал все, что было нужно, и наложил швы.
После операции. Я очнулся в реанимации. Физически чувствовал себя нормально, нигде ничего не болело, ощущалась только слабость. Раздражало, что обстановка вокруг была шумной, поэтому я не мог уснуть. Медсестры ставили капельницы с какими-то растворами, а спустя шесть часов перевезли в обычную палату.
Первые сутки есть было нельзя совсем, потом меня держали на мягкой диете: давали в основном супы-пюре и кисели. Поначалу было трудно, казалось, что еда застревает где-то в пищеводе. Но врач сказал, что это хороший признак: значит, нижняя часть пищевода укрепилась и рефлюкс больше беспокоить не будет. Постепенно пищевод «разрабатывался», еда с каждым разом проходила все легче и легче.
Слабость сохранялась еще неделю после операции, было сложно ходить, и я перемещался по коридору, держась за поручни на стене. А когда окреп, швы сняли и меня выписали домой.


После операции мне рекомендовали соблюдать диету: исключить из рациона соленую, острую и жареную пищу и еще кучу конкретных продуктов. Все остальное нужно было есть часто и маленькими порциями. Кроме диеты хирург назначил лекарства: «Мотилак», который ускоряет продвижение пищи по желудку, и «Нексиум», который снижает выработку кислоты.
Перед выпиской я должен был оплатить лечение — 70 000 ₽ за саму операцию и 4000 ₽ за каждый день пребывания в больнице. Но случилось чудо: сотрудница больницы попросила подписать какие-то документы и сказала, что лечение оплатит государство. В итоге деньги остались при мне.
Как я чувствую себя сейчас
После операции из-за строгой диеты я похудел на десять килограммов. Какое-то время кашель, ощущение комка в горле и охриплость еще сохранялись. После выписки я проконсультировался по этому поводу с хирургом, он рекомендовал ходить по десять минут после еды. Это помогло, симптомы начали проходить, с каждым месяцем я чувствовал себя все лучше.
Хирург предупредил, что со временем нижняя часть пищевода может снова ослабнуть, тогда операцию придется делать повторно. Но я стараюсь об этом не думать.
Сейчас у меня иногда возникает кашель после кислой и холодной еды, например мороженого или лимона, но это уже следствие субатрофического ларингита, который развился из-за рефлюкса. Лор сказал, что от этой болезни не избавиться, нужно просто избегать раздражающих горло продуктов.
Я создал сайт про кислотный рефлюкс. Перевожу и публикую на нем зарубежные статьи, помогаю людям с похожей проблемой. Из-за болезни начал более скептически относиться к врачам: понял, что далеко не каждый специалист готов разбираться с нестандартной проблемой. Советую в таких случаях проявлять активность самому: изучать больше информации и искать профессионала, который сможет помочь.