10 важных вопросов эндоскописту Евгении Гусевой о гастроскопии и колоноскопии
Поговорили с Евгенией Гусевой — эндоскопистом, онкологом.
Вы узнаете, когда нужно делать гастроскопию и колоноскопию, могут ли такие исследования быть комфортными, какая подготовка к ним нужна и как выбрать хорошего врача.
Что вы узнаете
- Что такое эндоскопические исследования и когда их назначают?
- Капсульная эндоскопия лучше обычной колоноскопии?
- С какого возраста и как часто нужно делать гастроскопию и колоноскопию, если ничего не беспокоит?
- Стоит ли делать гастроскопию или колоноскопию до визита к врачу, если есть жалобы?
- Больно ли делать колоноскопию и гастроскопию, насколько нужен наркоз?
- Как правильно подготовиться к гастроскопии и колоноскопии?
- Что может сделать пациент, чтобы эндоскопическое обследование прошло легче?
- Может ли врач пропустить что-то на гастроскопии или колоноскопии?
- Как выбрать клинику и врача для проведения гастроскопии или колоноскопии?
- Как оценить врача во время процедуры, что будет тревожным звоночком?
Что такое эндоскопические исследования и когда их назначают?
Эндоскопические исследования — это осмотр полых органов человека с помощью специальных высокотехнологичных медицинских приборов, которые называются эндоскопами.
Упрощенно эндоскопию можно разделить на неотложную и плановую.
Неотложная эндоскопия — это исследование по экстренным показаниям. Например, у человека желудочно-кишечное кровотечение, он вызывает скорую помощь, едет в стационар, там ему делают гастроскопию, чтобы понять, откуда кровотечение, а потом остановить его. Еще один пример — инородные тела. Скажем, ребенок проглотил какой-то предмет, в больнице ему делают гастроскопию и достают его.
Плановая эндоскопия — это исследования вне экстренной ситуации. Обычно пациент приходит к врачу с определенными жалобами, доктор отправляет на обследование, чтобы поставить правильный диагноз и назначить лечение.
Здесь могут быть разные исследования. Гинеколог делает гистероскопию — осматривает полость матки гистероскопом. У уролога есть цистоскоп, и он делает цистоскопию — осматривает полость мочевого пузыря. Лор смотрит носовые пазухи с помощью риноскопа. Торакальные хирурги проводят бронхоскопию — осматривают трахею и бронхи с помощью бронхоскопа.
Эндоскописты в основном занимаются эндоскопией желудочно-кишечного тракта:
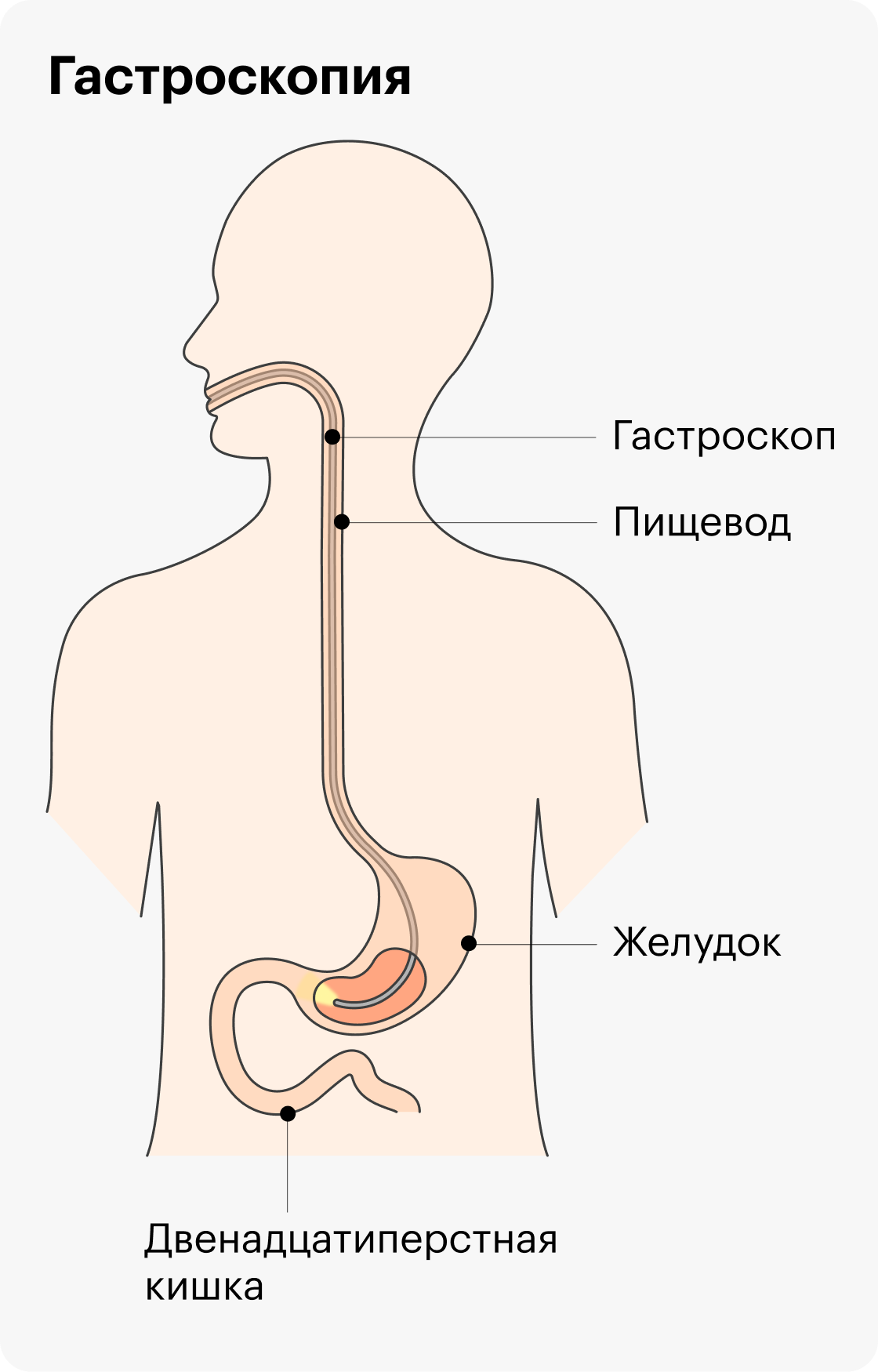
- гастроскопией (ФГДС, ЭГДС) — осмотром пищевода, желудка и двенадцатиперстной кишки;
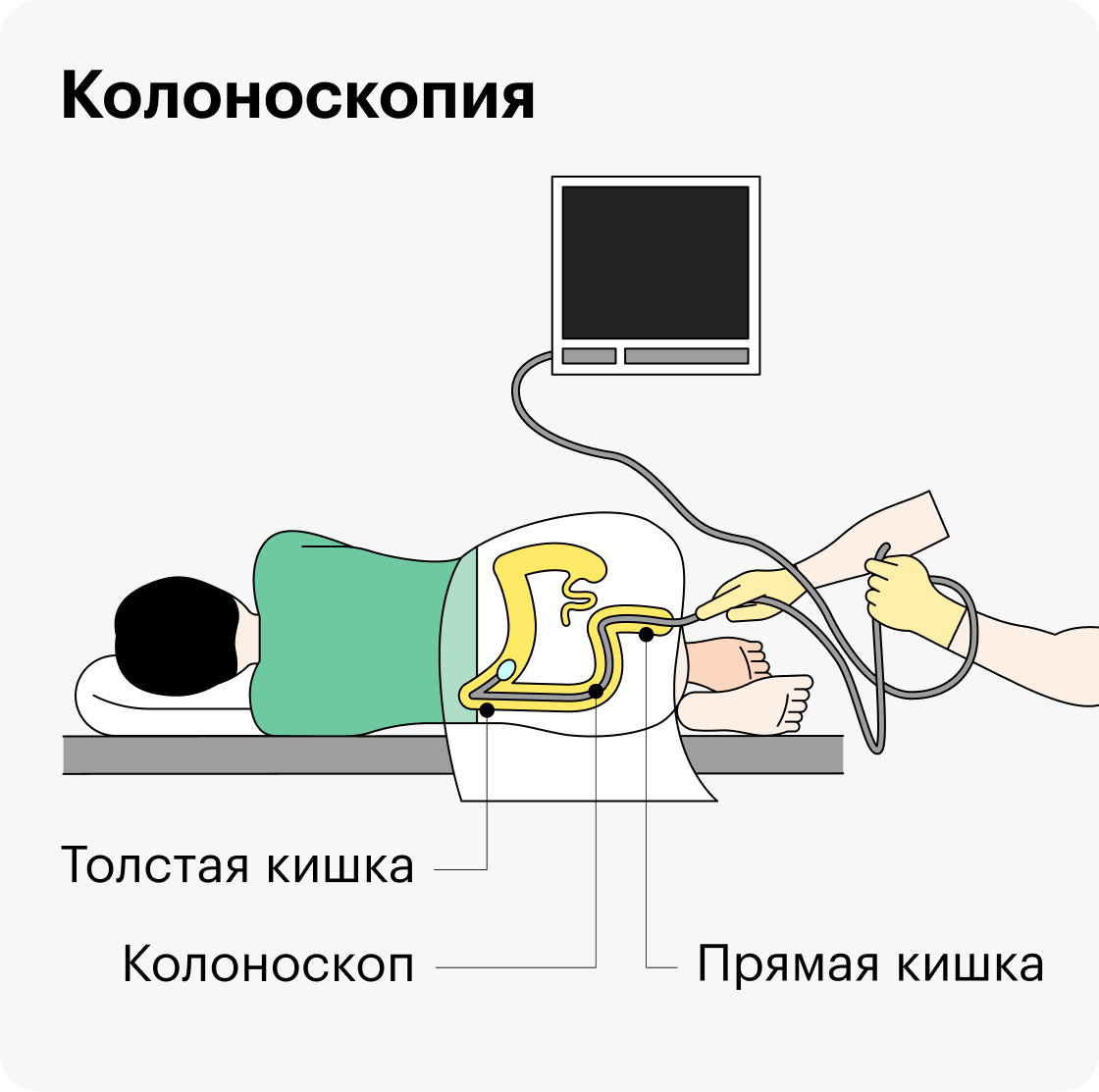
- колоноскопией — осмотром толстой кишки;
- энтероскопией — осмотром тонкой кишки;
- видеокапсульной эндоскопией — когда человек проглатывает капсулу с камерами, она в течение 12 часов записывает информацию, а потом выходит естественным путем.
Капсульная эндоскопия лучше обычной колоноскопии?
Капсульную эндоскопию в основном назначают для диагностики заболеваний тонкой кишки: ее сложнее исследовать с помощью обычной эндоскопии.
Капсула проходит по всему желудочно-кишечному тракту, исследование безболезненное, пациент просто глотает ее, как обычную таблетку.
Однако есть недостаток: если где-то будут видны изменения, невозможно сразу взять биопсию, то есть кусочек тканей кишки для дальнейшего изучения. В таком случае врач посоветует сделать гастроскопию, если проблема обнаружена в желудке; энтероскопию, если она в тонкой кишке; колоноскопию — если в толстой.
Проводят обследование на пустой желудок и кишечник, то есть нужна такая же подготовка, как к колоноскопии: диета и прием очищающих препаратов.
Сама капсула одноразовая, второй раз ее не используют. Данные с нее передаются и записываются на специальный прибор, который пациент во время обследования носит на поясе.
Капсульную эндоскопию можно сделать в частной клинике, стоит она в среднем 50 000 ₽. По ОМС исследование тоже можно пройти, но только если есть показания.
- 50 000 ₽
- в среднем стоит капсульная эндоскопия

С какого возраста и как часто нужно делать гастроскопию и колоноскопию, если ничего не беспокоит?
Для профилактики рака, если нет никаких жалоб, гастроскопию и колоноскопию делают с 45 лет. Средние сроки проведения для гастроскопии — раз в три года, колоноскопии — раз в пять лет.
Если в процессе находят какие-то проблемы, дальше частоту обследования определяет доктор. Допустим, пациент пришел без жалоб, но в желудке есть воспалительные изменения или язвы. Тогда врач может назначить повторную гастроскопию после лечения или, например, через год.
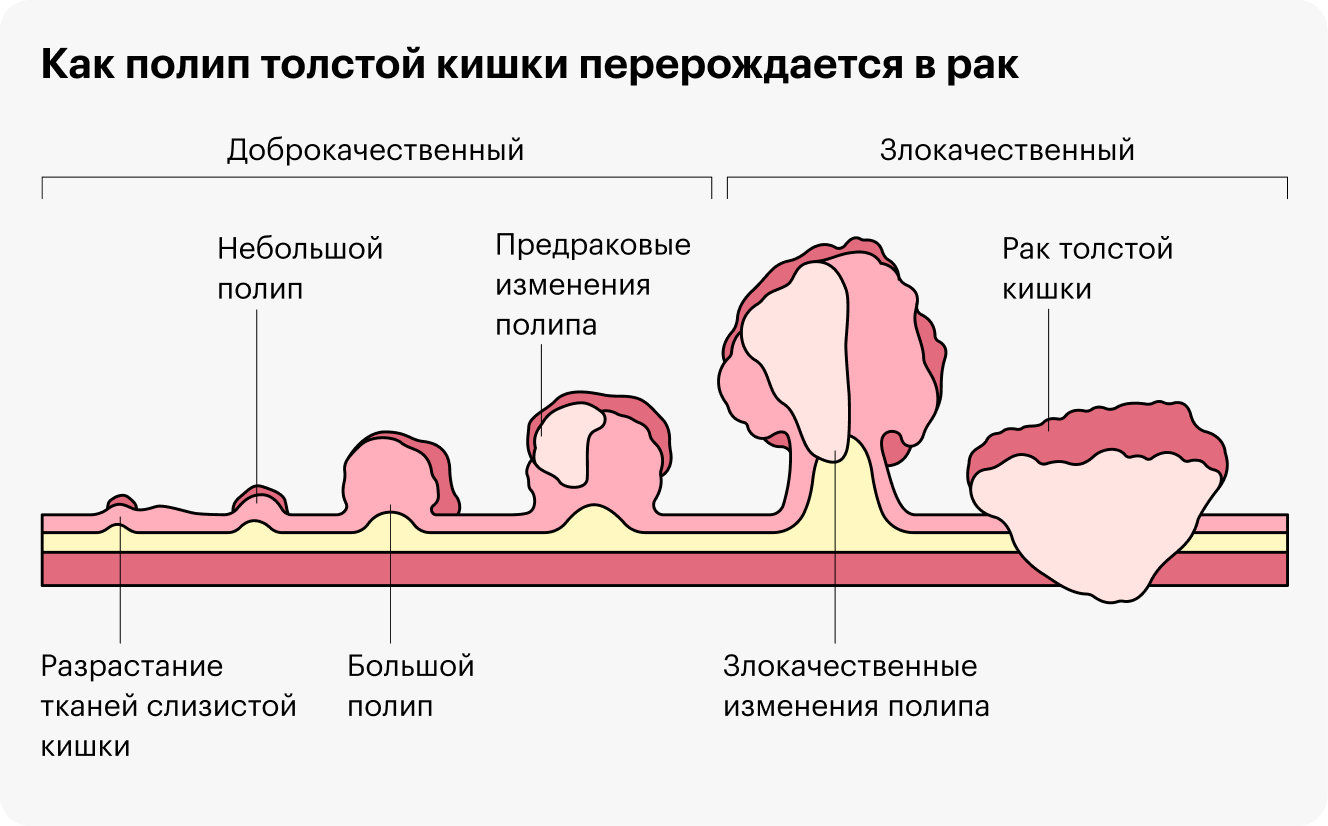
Другой пример: на колоноскопии нашли полипы. Тут надо смотреть, что это за полипы, — в некоторых случаях врач попросит прийти снова через 6—12 месяцев. А если это был крошечный неопасный полип, можно будет прийти через пять лет, как обычно.
Когда все в порядке, делать скрининговые исследования чаще, например раз в год, нет никакого смысла. Так быстро в кишечнике или желудке ничего не вырастет. Например, в американских рекомендациях колоноскопию вообще рекомендуют раз в 10 лет — там ориентируются и на финансовую составляющую этого исследования.
Еще один важный момент: если у близкого родственника человека было онкологическое заболевание пищевода, желудка или толстой кишки, начать скрининг надо на 10 лет раньше, чем родственнику поставили диагноз. Например, если у отца в 40 лет обнаружили опухоль толстой кишки, его детям скрининг начинают не в 45, а в 30 лет.
Основная профилактика колоректального рака — удаление полипов толстой кишки. Рак всегда проходит стадию полипа: сначала он маленький, потом побольше, затем воспаляется, изменяется, становится опухолью. Если вовремя удалять полипы, ничего не будет.
Стоит ли делать гастроскопию или колоноскопию до визита к врачу, если есть жалобы?
Если у человека есть жалобы, главное — дойти до терапевта или гастроэнтеролога. Не надо назначать себе исследования вместо врача. Самостоятельно можно прийти только на скрининг, когда ничего не беспокоит.
Терапевт или гастроэнтеролог часто могут поставить диагноз без эндоскопии, на основании неинвазивных методов исследования: УЗИ, анализов крови, осмотра, пальпации живота.
Представим, что у человека болит правый бок. Он решил сделать гастроскопию, там все в порядке. Потом пошел к гастроэнтерологу, врач заподозрил проблемы с желчным пузырем, отправил его на УЗИ брюшной полости, где нашли камни в желчном пузыре. Гастроскопия была сделана зря.
Кроме того, сейчас все чаще встречаются функциональные проблемы с желудочно-кишечным трактом — когда никаких изменений в органах нет, а жалобы есть. В таком случае гастроэнтеролог может на основании осмотра и неинвазивных тестов выявить, например, СРК — синдром раздраженного кишечника. Тогда пациенту не придется переносить лишний стресс в виде колоноскопии.
Больно ли делать колоноскопию и гастроскопию, насколько нужен наркоз?
Колоноскопию делают не под таким наркозом, как для операций, когда за человека дышит специальный аппарат и отсутствует любая чувствительность. Используют тотальную внутривенную анестезию: пока препарат вводят в вену, пациент спит, но у него сохраняются рефлексы и собственное дыхание. Как только препарат перестают вводить, пациент просыпается.
Гастроскопия. Я рекомендую ее делать под наркозом, потому что не все люди хорошо переносят исследование. Реакции пациента могут мешать врачу как следует осмотреть ротовую полость, пищевод, весь желудок, двенадцатиперстную кишку — на это нужно время.
Колоноскопия. Тут наркоз не обязателен — хотя многие считают как раз наоборот. Если врач использует правильную технику осмотра толстой кишки, колоноскопия совершенно безболезненна. Человек ощущает только небольшой дискомфорт из-за того, что в кишку вводят воздух, — как при метеоризме.
Боль во время колоноскопии может быть в нескольких ситуациях. Основная причина — спаечный процесс в брюшной полости. Такое встречается после некоторых хирургических операций, особенно гинекологических, например, если было несколько кесаревых сечений или удаляли матку с придатками.
Даже в таких случаях доктор иногда может облегчить состояние пациента с помощью правильной техники и провести исследование. Кроме того, тут может помочь медсестра — например, где-то поддержать живот.
Я три года работала в поликлинике, где не было никакого наркоза. Статистика там примерно такая: из 15—20 процедур одну невозможно было сделать из-за жалоб пациента на боль. Когда такое случается, обследование нужно делать там, где есть наркоз.
Биопсия. Ее брать совсем не больно: на слизистой оболочке пищевода, желудка, тонкой и толстой кишок нет болевых рецепторов. Иногда во время колоноскопии сразу удаляют небольшие полипы — и человек ничего не ощущает.
Как правильно подготовиться к гастроскопии и колоноскопии?
Гастроскопия. К ней подготовиться проще всего, потому что надо просто быть натощак. Обычно такие исследования проводят в первую половину дня, потому что для пациентов так комфортнее.
Накануне вечером, часов в шесть, разрешен легкий ужин, после этого до конца дня можно только пить. С утра нельзя ни есть, ни пить.
Колоноскопия. Здесь подготовка сложнее. Хорошо, когда о ней рассказывает врач или хотя бы медсестра, а не администратор или работник колцентра клиники.
Нужно строго соблюдать диету и принимать очищающие препараты. Они бывают разные, в том числе есть новые, когда для очищения кишечника достаточно выпить всего литр специального раствора.
Диеты надо придерживаться три дня, голодать не стоит. Последний прием пищи должен быть в день перед обследованием — в обед.
Чем лучше человек подготовится к колоноскопии, тем выше шанс, что врач увидит все изменения, новообразования и отклонения.
За три дня до колоноскопии нельзя есть орехи, семечки, овощи, фрукты, большинство приправ, жирное мясо и рыбу, черный хлеб, газированные напитки, цельнозерновые продукты, сухофрукты, бобовые, консервы, соленья.
Можно: творог без наполнителя, сыры, куриную грудку, белую рыбу, макароны, рис, мед, желе, кисели, сок без мякоти, белый хлеб, сливочное масло, яйца в любом виде, чай и некрепкий кофе, белый хлеб, баранки и бублики без мака, крекеры без добавок.
Что может сделать пациент, чтобы эндоскопическое обследование прошло легче?
Самое основное, что должен делать пациент во время гастроскопии и колоноскопии, — это расслабляться и спокойно дышать. Органы желудочно-кишечного тракта мышечные, когда пациент напряжен, они тоже в определенной степени напрягаются. Там не поперечно-полосатая мускулатура, как на руках и ногах, а гладкая, однако все равно обследовать будет тяжелее.
Если пациенту не удается расслабиться, могут появиться дополнительные неприятные ощущения. Основная помощь, если сложно расслабиться, — наркоз. Так получается максимальное расслабление.
Может ли врач пропустить что-то на гастроскопии или колоноскопии?
На гастроскопии — при плохой переносимости. Доктору нужно раздуть желудок и осмотреть все складочки. Если у пациента безостановочные рвотные позывы, это тяжело. В таком случае надо обязательно оставить пометку для лечащего врача о том, что переносимость исследования плохая, визуализация затруднена, рекомендовано обследование под наркозом.
На колоноскопии — при недостаточной подготовке пациента либо при дефектах исследования.
Колоноскопию в норме проводят по определенному алгоритму. Сначала врач максимально быстро и аккуратно проводит колоноскоп через всю толстую и часть тонкой кишки. В это время он практически не смотрит по сторонам: основная задача — дойти до конца без боли у пациента.
Затем колоноскоп медленно выводят назад, осматривая всю слизистую оболочку кишки. Минимальное время выведения аппарата — шесть минут, но лучше десять. Чем дольше выходит аппарат, тем лучше. Если поторопиться, небольшие образования можно пропустить.
Показывать видеозапись исследования другому доктору для проверки можно, но тут тоже важна техника осмотра. Если один врач что-то пропустил из-за неправильной техники, второй тоже может ничего не увидеть на записи.
В некоторых медицинских учреждениях, особенно если пациент ложится на операцию, врачи сами переделывают обследования до того, как оперировать. Это считается хорошим признаком.
Как выбрать клинику и врача для проведения гастроскопии или колоноскопии?
Эндоскопия под наркозом. Частная клиника для такого обследования должна быть большой — лучше выбирать те, где проводят масштабные операции, например пластические или бариатрические.
В такой клинике будет нужная аппаратура для анестезии, реанимация на случай, если во время процедуры что-то пойдет не так. В маленькой частной клинике из нескольких кабинетов нет возможности оказать пациенту экстренную помощь.
Государственную больницу можно выбирать любую: если там делают эндоскопию под наркозом, значит, все нужное есть.
Если обследование будет без наркоза и в планах нет удаления полипов, можно сделать его и в поликлинике, и в небольшой клинике.
Выбор врача. Стоит обращать внимание на отзывы и рекомендации, особенно если речь идет об эндоскопии без наркоза. Еще врач должен быть приятным человеком, не грубить, с уважением относиться к пациентам.
Врачи, которые умеют безболезненно делать колоноскопию, есть и в частных клиниках, и в государственных больницах. Главное, чтобы доктор учился, ездил на стажировки, повышал свои мануальные навыки и расширял теоретические знания. Важны не регалии, а то, получает ли врач нужный опыт.
Как оценить врача во время процедуры, что будет тревожным звоночком?
Во время гастроскопии или колоноскопии без наркоза врач должен пытаться успокоить пациента, не ругать за то, что ему неприятно или он вдруг плохо подготовился.
Боли при колоноскопии не должно быть. До обследования можно спросить у врача, будет ли больно. Если эндоскопист ответит, что да и нужно обязательно делать под наркозом, — значит, он не владеет правильной техникой.
Обследование у такого врача может быть опасным. Боль — это универсальный индикатор. Если доктор делает колоноскопию безболезненно без наркоза, значит, и под ним он тоже не сделает лишних движений, не повредит кишку, когда пациент спит и не реагирует. Нормально, когда эндоскопист говорит, что, возможно, будет дискомфортно, а возможно, все пройдет хорошо.
Еще врач не должен запугивать. Если на эндоскопии все хорошо, никаких образований нет, но при этом доктор говорит, что надо обследоваться каждый год, это неправильно.
Еще стоит обратить внимание на время исследования. Мы говорили, что на колоноскопии время выхода аппарата должно быть от шести до десяти минут. Гастроскопия должна длиться от пяти минут. Быстро в этом случае не значит качественно.
Запомнить
- Эндоскописты в основном занимаются эндоскопическими исследованиями желудочно-кишечного тракта.
- Капсульная эндоскопия комфортнее, но не всегда может заменить классические эндоскопические исследования.
- Для профилактики рака, если нет никаких жалоб, гастроскопию и колоноскопию делают с 45 лет. Средние сроки проведения для гастроскопии — раз в три года, колоноскопии — раз в пять лет.
- Если есть жалобы со стороны ЖКТ, лучше сначала посетить врача, а потом делать обследования по его назначениям.
- Гастроскопию комфортнее делать под наркозом, колоноскопия может быть безболезненной и без наркоза, если врач владеет правильной техникой исследования.
- Гастроскопию делают натощак, а к колоноскопии нужна трехдневная подготовка в виде диеты и приема очищающих препаратов.
- Основное, что должен делать пациент во время гастроскопии или колоноскопии, — расслабляться и спокойно дышать.
- Врач может что-то пропустить, если пациент плохо переносит процедуру или неправильно подготовился. А также если доктор нарушил технику проведения исследования.
- Эндоскопию под наркозом лучше делать в крупной клинике, врач должен владеть техникой безболезненной эндоскопии.
- На приеме стоит обратить внимание на доброжелательность врача и время проведения исследования.