14 важных вопросов кардиологу Антону Родионову
Поговорили с Антоном Родионовым — терапевтом-кардиологом, кандидатом медицинских наук, автором научно-популярных книг о здоровье.
Врач рассказал, как узнать свой риск инфаркта или инсульта, почему некоторые популярные сердечные лекарства бесполезны, чем так опасно повышенное давление и можно ли очистить сосуды от атеросклероза.
Что вы узнаете
- Что лечит кардиолог, кроме инфарктов и гипертонии?
- Правда ли, что инфарктов и инсультов надо бояться только пожилым?
- В каких случаях нужно срочно обращаться к кардиологу?
- Отличаются ли симптомы инфаркта миокарда у мужчин и женщин?
- Стоит ли при болях в сердце пить валокордин, корвалол или валидол?
- Как предотвратить инсульт и инфаркт?
- Могут ли быть вредными для сердца физические нагрузки, бани и сауны, секс, алкоголь?
- Как энергетики влияют на сердце и опасны ли они?
- С какого возраста нужно следить за артериальным давлением и как правильно это делать?
- О чем говорит повышенное давление и нужно ли его снижать?
- Нужно ли регулярно измерять частоту пульса?
- Как часто посещать кардиолога и делать ЭКГ?
- Можно ли очистить сосуды от атеросклероза с помощью лекарств или диеты?
- Как стресс влияет на сердце и может ли оно болеть от повышенной тревожности?
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что лечит кардиолог, кроме инфарктов и гипертонии?
Гипертония, или повышенное артериальное давление, — это, действительно, самая частая причина обращения к кардиологу. Если человек дожил до 60 лет, вероятность того, что ему нужно лечить гипертонию, составляет 60%, вот такая незамысловатая статистика. Если в целом взять взрослых людей, то доля гипертоников среди них составляет примерно 35—40%.
Рост распространенности гипертонии с возрастом
| Возраст | Мужчины | Женщины |
|---|---|---|
| 20—34 года | 8,6% | 6,2% |
| 35—44 лет | 22,6% | 18,3% |
| 45—54 лет | 36,8% | 32,7% |
| 55—64 лет | 54,6% | 53,7% |
| 65—74 лет | 62,0% | 67,8% |
| Старше 75 лет | 76,4% | 79,9% |
Рост распространенности гипертонии с возрастом
| Мужчины | |
| 20—34 года | 8,60% |
| 35—44 лет | 22,60% |
| 45—54 лет | 36,80% |
| 55—64 лет | 54,60% |
| 65—74 лет | 62,00% |
| Старше 75 лет | 76,40% |
| Женщины | |
| 20—34 года | 6,20% |
| 35—44 лет | 18,30% |
| 45—54 лет | 32,70% |
| 55—64 лет | 53,70% |
| 65—74 лет | 67,80% |
| Старше 75 лет | 79,90% |
На второе место я бы поставил нарушения ритма. Аритмии — очень большая и неоднородная группа болезней, сюда входят и желудочковая тахикардия, опасная внезапной смертью, и совершенно безобидные единичные экстрасистолы у молодых людей.
Очень распространенное нарушение ритма называется фибрилляция предсердий, иногда ее по старинке называют мерцательная аритмия. Это хроническая болезнь, главная опасность которой заключается в увеличении риска инсульта, связанного с формированием тромбов в предсердиях.
Все больше в нашей практике пациентов с сердечной недостаточностью. Это неудивительно, поскольку сердечная недостаточность — универсальный исход большинства хронических заболеваний сердца. Как это ни парадоксально, чем лучше мы лечим наших пациентов, тем больше на приеме будет людей с сердечной недостаточностью.
Не забудем о заболеваниях, связанных с атеросклерозом. Пациенты с ишемической болезнью сердца, перенесенным инсультом, заболеваниями сосудов ног тоже лечатся у кардиолога. И наконец, есть более редкие проблемы: пороки сердца, кардиомиопатии, наследственные заболевания.
Правда ли, что инфарктов и инсультов надо бояться только пожилым?
Давайте разбираться. В основе инфаркта миокарда и инсульта чаще всего лежит атеросклероз. Разумеется, возраст — один из классических факторов риска атеросклероза, соответственно, чем старше человек, тем выше риск сосудистой катастрофы.
Однако задача наша состоит не только в том, чтобы лечить уже состоявшийся инфаркт, но и в том, чтобы остановить прогрессирование атеросклероза «на дальних подступах». Поэтому оценивать риски сосудистых осложнений нужно гораздо раньше, примерно с 40 лет.
Впрочем, не надо думать, что сами инфаркты и инсульты происходят только у тех, «кому за…». Сорокалетних тоже время от времени госпитализируют в сосудистые центры. Как правило, в этом виноваты три фактора: наследственность, курение, и хронический стресс.
Отметим, что у молодых людей исходы инфаркта миокарда хуже, чем у пожилых. Дело в том, что у возрастных пациентов с ишемической болезнью сердца со временем формируются коллатерали — вспомогательные сосуды, которые страхуют участки миокарда, страдающие от нехватки кислорода. У молодых этих коллатералей нет, поэтому при закупорке сосуда «слетает» вся стенка сердца.
В каких случаях нужно срочно обращаться к кардиологу?
Интенсивная боль за грудиной или в области грудной клетки, внезапно возникшая одышка, приступ учащенного ритмичного или неритмичного сердцебиения, сильная головная боль, необъяснимые падения и потеря сознания — это я перечислил классические симптомы, которые требуют исключения инфаркта миокарда, легочной эмболии, пароксизмальных аритмий, кровоизлияния в мозг, блокад сердца.
На деле, разумеется, все гораздо сложнее, и симптоматика в острых ситуациях может быть нетипичной — например, инфаркт нижней стенки сердца может проявляться болями в животе и тошнотой.
Поэтому здравый смысл говорит нам: любые впервые возникшие необъяснимые симптомы требуют осмотра врачом. Я не смогу вам заочно со стопроцентной вероятностью сказать: вот здесь ищи инфаркт, а здесь точно его нет. Мы же оцениваем не только жалобы пациента, но и другие факторы риска — например, одна и та же боль у 60-летнего курящего мужчины и 18-летней девушки будет иметь разное значение.
Отличаются ли симптомы инфаркта миокарда у мужчин и женщин?
Отличаются. В 2016 году Американская ассоциация сердца даже выпустила специальный документ на эту тему. У мужчин инфаркт миокарда чаще имеет классическое «кинематографическое» течение: интенсивная боль за грудиной, отдающая в оба плеча, тяжелая одышка. Вспомните классические фильмы «Любовь по правилам и без», «Зимний вечер в Гаграх».
У женщин чаще встречаются атипичные симптомы: тошнота и рвота, боли в верхней части спины, шее, челюсти, нехватка воздуха, необычная утомляемость и тревожность. Скажем, при таком неспецифическом симптоме, как боль в плече или руке, у женщин вероятность инфаркта миокарда в два раза выше, чем у мужчин.
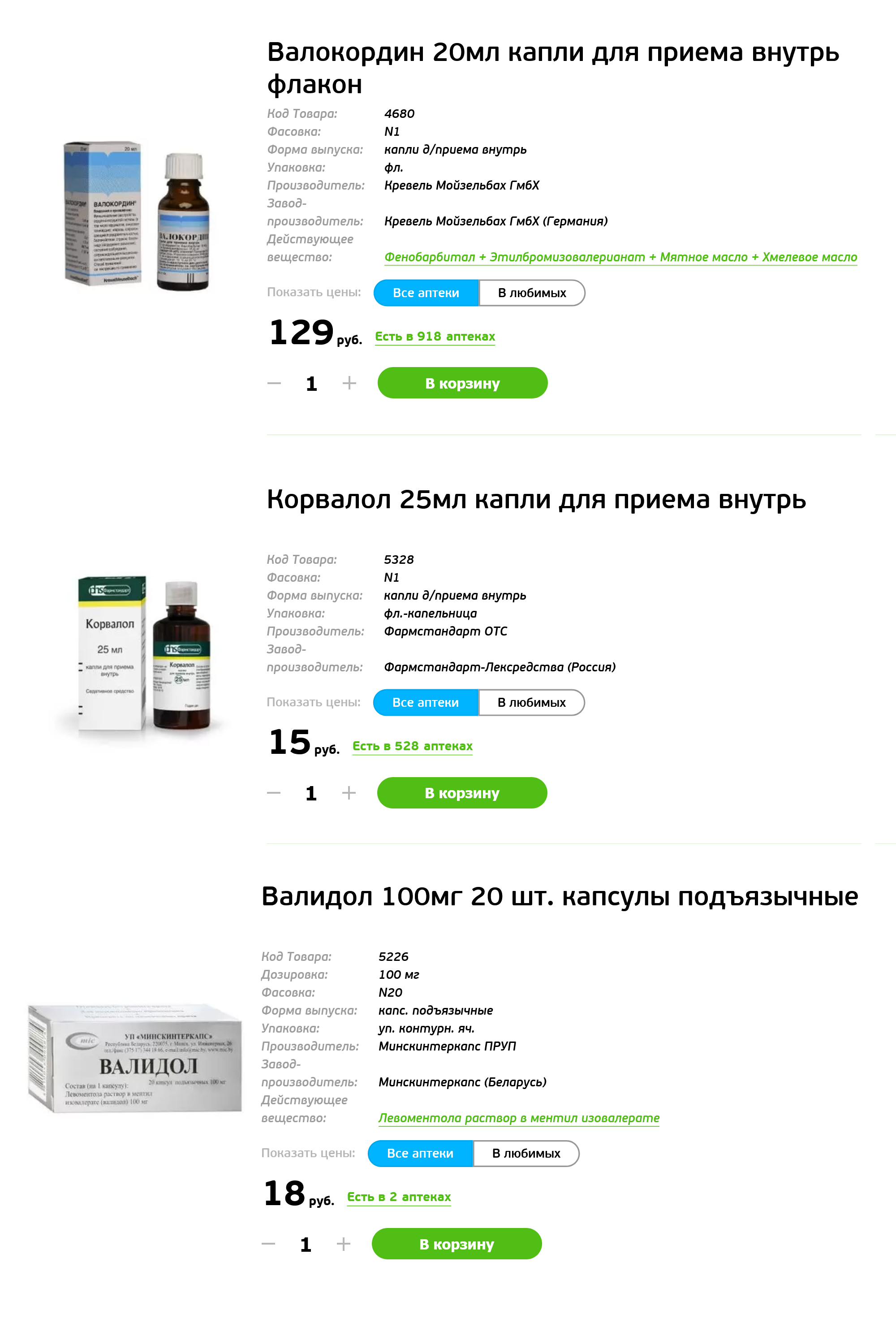
Стоит ли при болях в сердце пить валокордин, корвалол или валидол?
Валокордин и корвалол имеют к сердцу только лингвистическое отношение. Слово cor в переводе с латыни означает «сердце». В действительности там нет ни одного компонента, который мог бы иметь отношение к лечению наших болезней.
В состав этих препаратов входит некоторое количество валерианы и мяты, а также очень старый и очень небезопасный транквилизатор фенобарбитал. Фенобарбитал при длительном применении вызывает зависимость и может приводить к головокружению, слабости, расстройству сна, агрессии. Именно поэтому во многих странах препараты, содержащие фенобарбитал, запрещены к безрецептурному отпуску.
Что касается валидола, то это просто конфета «холодок» с высоким содержанием ментола. Еще в прошлом веке старшие товарищи учили нас: «Если пациенту помогает валидол, проблема явно не в сердце».
Как предотвратить инсульт и инфаркт?
Это вопрос вопросов, конечно. У меня на эту тему вышло несколько книг, в 2020 году они переизданы под одной обложкой с названием «Сердце: как не дать ему остановиться раньше времени». Давайте обсудим основные тезисы.
Прежде всего надо рассчитать величину риска. Для этого в Европе и России применяют калькулятор SCORE. Для оценки базового риска используют показатели пола и возраста, а также три главных и самых мощных фактора риска: наличие и тяжесть артериальной гипертензии, курение и уровень общего холестерина. Высокое давление у курящего человека с высоким холестерином — это без преувеличения смертельная триада.
К этому можно добавить еще десяток факторов, самые важные — это сахарный диабет, ожирение, хронический стресс, малоподвижный образ жизни. Соответственно, профилактика сосудистых катастроф — это воздействие на факторы риска: снижение артериального давления, холестерина и сахара тем, кому это актуально, отказ от курения, снижение веса. Очень просто, очень банально, но подчас трудновыполнимо, особенно когда речь заходит об изменении образа жизни.
Могут ли быть вредными для сердца физические нагрузки, бани и сауны, секс, алкоголь?
Что касается физических нагрузок, секса и бани, то, разумеется, здоровым людям они не противопоказаны — странно было бы запретить их, да? А вот при наличии тяжелых болезней сердца «допуск» на конкретные подвиги надо получать у врача. Опять же, вспомним фильм «Любовь по правилам и без»: популярные у пожилых людей средства для улучшения потенции несовместимы с некоторыми сердечными препаратами.
Что касается алкоголя… Кардиологи не запрещают употреблять алкоголь в небольшой дозе — 1—2 бокала вина, рюмка крепкого алкоголя в день, но никогда мы не рассматриваем это действо как метод профилактики и лечения. Самая большая проблема, разумеется, в превышении относительно безопасной дозы.
Как энергетики влияют на сердце и опасны ли они?
Вспоминается один наш пациент, профессиональный водитель-дальнобойщик, у которого при профосмотре нашли потенциально жизнеугрожающие аритмии. Мы его наизнанку вывернули, только что биопсию сердца не сделали — ничего не нашли. Единственное, за что удалось зацепиться, — это употребление нескольких банок энергетиков во время рейса.
Так что все хорошо в меру. Кардиологи совершенно не запрещают пить пару-тройку чашек кофе даже гипертоникам и пациентам с сердечной недостаточностью, но глушить энергетик ведрами совершенно ни к чему.
С какого возраста нужно следить за артериальным давлением и как правильно это делать?
Главное, что надо запомнить, когда мы обсуждаем тему повышения давления: у гипертонии нет симптомов, следовательно, поставить диагноз «гипертония» можно только на основании изменения давления.
Бывает ли гипертония у детей? Редко, но бывает. Поэтому даже детям надо хотя бы раз в год измерять давление, нормы определяют по специальным таблицам.
Здоровым взрослым людям тоже стоит измерять давление раз в год. Устойчивое повышение давления от 140/90 мм рт. ст. и выше дает основание поставить диагноз «гипертония». Если показатели в пределах между 130/80 и 139/89 мм рт. ст., это называется «высокое нормальное давление» — еще не повод для приема таблеток, но уже повод задуматься и поменять образ жизни.
Тем, у кого диагноз «гипертония» уже установлен и кому лечение назначено, надо, разумеется, мерить давление регулярно, на этапе подбора терапии — 2—3 раза в день, потом, когда все стабилизируется, можно чуть реже.
Для самоконтроля вполне можно использовать автоматические измерители, главное, чтобы манжета накладывалась на плечо, а не на запястье. Впрочем, в стремлении контролировать давление нужно не переусердствовать. Дело в том, что давление — очень переменная величина, в течение суток колебания этого показателя достигают 40—50 мм рт. ст. Соответственно, если мерить давление несколько раз в день, можно получить массу ненужной и противоречивой информации, которая только усилит тревогу.
Важно: правильное измерение — это измерение, сделанное в спокойной обстановке.
О чем говорит повышенное давление и нужно ли его снижать?
Давайте договоримся: мы не «снижаем повышенное давление», а системно лечим артериальную гипертонию. Есть любители сбивать ситуационно повышенное давление препаратами короткого действия: каптоприлом, моксонидином, нифедипином. Так вот, для них повторю в очередной раз: это дорога в никуда. Вреда от такой хаотичной стрельбы по показателям тонометра больше, чем пользы. Быстрое сбивание давления не только не снижает, но иногда и повышает риски сосудистых катастроф.
Если установлен диагноз «гипертония», правильный подход к лечению заключается в постоянном, ежедневном приеме назначенных препаратов — причем если давление нормализовалось, то препараты по-прежнему надо принимать. Самодеятельная отмена лекарств вновь приведет к повышению давления.
Что касается немедикаментозного лечения, то оно, несомненно, необходимо. Полностью нормализовать давление без лекарств получается очень редко, как правило, лишь у молодых, «начинающих» гипертоников, но даже если лекарства уже назначены, то нелекарственное лечение позволит уменьшить количество и дозу таблеток.
Существует три самых эффективных метода снижения давления без лекарств: ограничение поваренной соли в пище, достаточная физическая активность — не менее 45 минут в день, снижение веса при необходимости.
Нужно ли регулярно измерять частоту пульса?
Пару лет назад меня пригласили прочитать научно-популярную лекцию студентам одного немедицинского вуза. Во время лекции я попросил поднять руку тех, у кого на руке в данный момент были браслет или часы с функцией непрерывной регистрации частоты пульса. Примерно четверть аудитории подняли руки. Я спросил, как они дальше планируют обрабатывать этот массив информации… Ответом было молчание.
Для здорового человека самоконтроль частоты сердечных сокращений представляет собой совершенно бессмысленное действие, которое иногда становится фактором формирования тревожного расстройства. Есть люди, живущие с частым пульсом — 90 ударов в минуту и выше, есть те, для кого характерны низкие показатели пульса — менее 60 ударов в минуту, и то и другое не проблема.
Повод для мониторинга частоты пульса — прием некоторых сердечных препаратов с ритм-урежающим действием, перенесенный инфаркт миокарда, сердечная недостаточность и некоторые другие ситуации. Но опять же, это действие должно быть осмысленным: лечащий врач объясняет, в каком диапазоне должен находиться пульс и что делать, если он становится слишком частым или слишком редким.
Повод для обращения к кардиологу — симптомные постоянные или приступообразные сердцебиения. Не всегда, кстати, это связано с болезнями сердца, иногда причиной частого пульса могут быть невроз, повышение функции щитовидной железы, опухоль надпочечника, анемия. Но с этим, несомненно, должен разбираться врач.
Выраженное урежение ритма, сопровождающееся дурнотой, слабостью, головокружением, падениями, — повод для срочного обращения к кардиологу, иногда таким пациентам нужна установка кардиостимулятора.
Как часто посещать кардиолога и делать ЭКГ?
Кардиолога на всякий случай посещать не надо. Кардиолог — это узкий специалист, к которому в идеальном мире пациент должен попадать по направлению врача общей практики. Вопросы первичной профилактики, оценки факторов риска — это епархия терапевта. Если под кабинетом кардиолога будут томиться жаждущие получить разрешение побегать и попрыгать, то работа встанет.
И не надо всем подряд просто так ежегодно делать ЭКГ. Давайте разберем основные факты и мифы, касающиеся ЭКГ.
Первое: ЭКГ не отражает состояние сердца «вообще в целом». Если вы хотите сделать ЭКГ и получить ответ на вопрос «ну что там у меня с сердечком», то ответа вы не получите. ЭКГ в покое отражает лишь грубые изменения, имеющиеся непосредственно в момент ее регистрации. Нормальная ЭКГ совершенно не свидетельствует о том, что у человека здоровое сердце. За полчаса до инфаркта, даже до сердечной смерти, кардиограмма может быть абсолютно нормальной.
Второе: ЭКГ — это всего лишь электрический портрет сердца, на который влияет сотня разных факторов. У многих здоровых людей можно обнаружить отклонения от формальной нормы, которые тем не менее совершенно не говорят о патологии. Это так называемые неспецифические изменения или варианты нормы. Очень скверно, когда незначительные отклонения становятся поводом для ненужного обследования и ненужного лечения.
И главное: ЭКГ — всегда дополнительный метод обследования, который врач анализирует вместе с жалобами, историей пациента и другими результатами исследований.
Скрининг сосудистых катастроф — это вовсе не ЭКГ, а оценка факторов риска, о которых мы уже вспоминали. Возьмите калькулятор SCORE, введите туда пол, возраст, результат измерения артериального давления и холестерина и отношение к курению — и вы получите расчетную вероятность умереть в течение 10 лет от сердечно-сосудистых заболеваний. Ну а вероятность несмертельного инфаркта и инсульта будет примерно в 4—5 раз выше.
Можно ли очистить сосуды от атеросклероза с помощью лекарств или диеты?
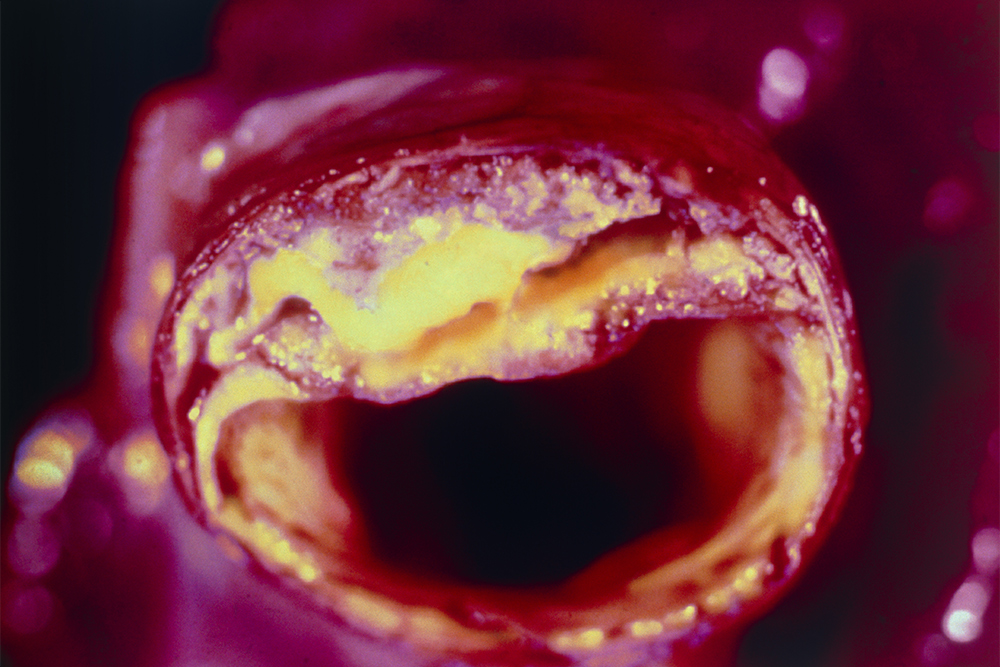
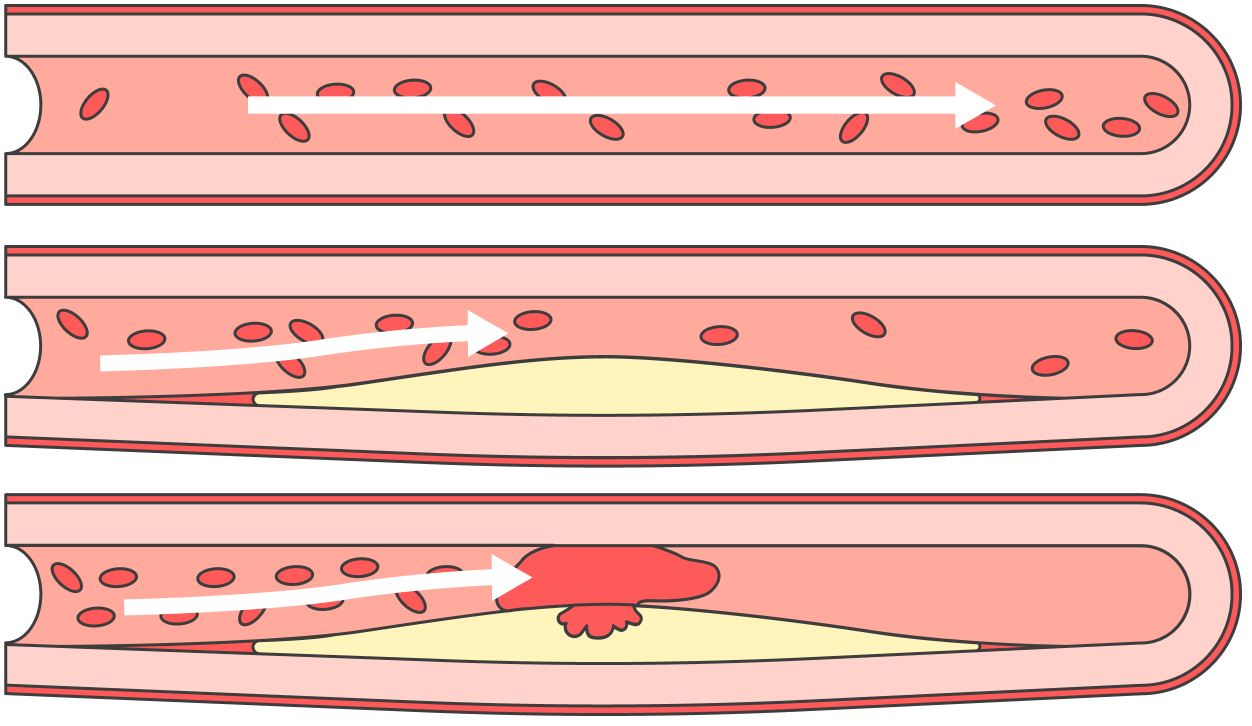
Словосочетание «чистка сосудов» — визитная карточка жуликов и шарлатанов. Атеросклеротические бляшки — это очень сложные и жесткие образования на стенках сосудов, которые невозможно растворить ни лекарственными препаратами, ни какими-то физиопроцедурами.
Единственное, что мы можем сделать, — это остановить рост бляшек и стабилизировать их. Для этого назначают специальные лекарства — статины. Они, во-первых, сдерживают прогрессирование атеросклероза, во-вторых, не дают бляшкам разорваться и тем самым препятствуют развитию инфаркта миокарда и инсульта. Разумеется, всем подряд эти лекарства не нужны, есть четкие показания к их назначению.
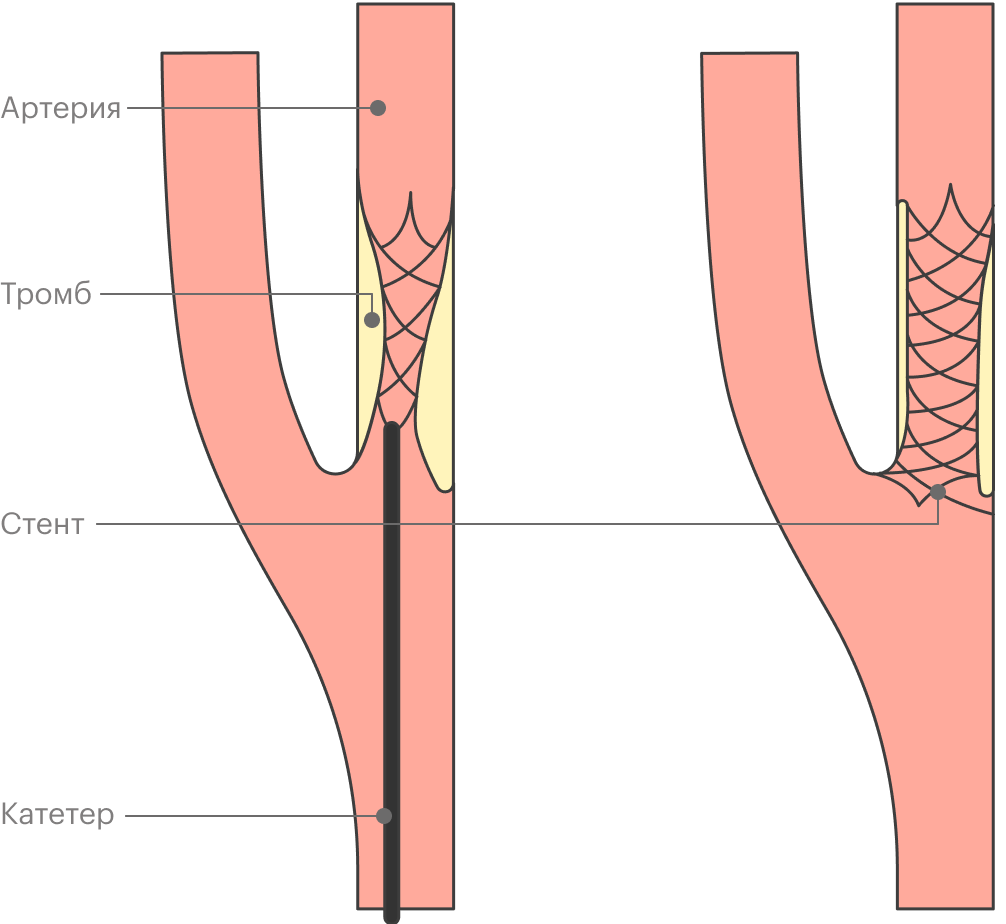
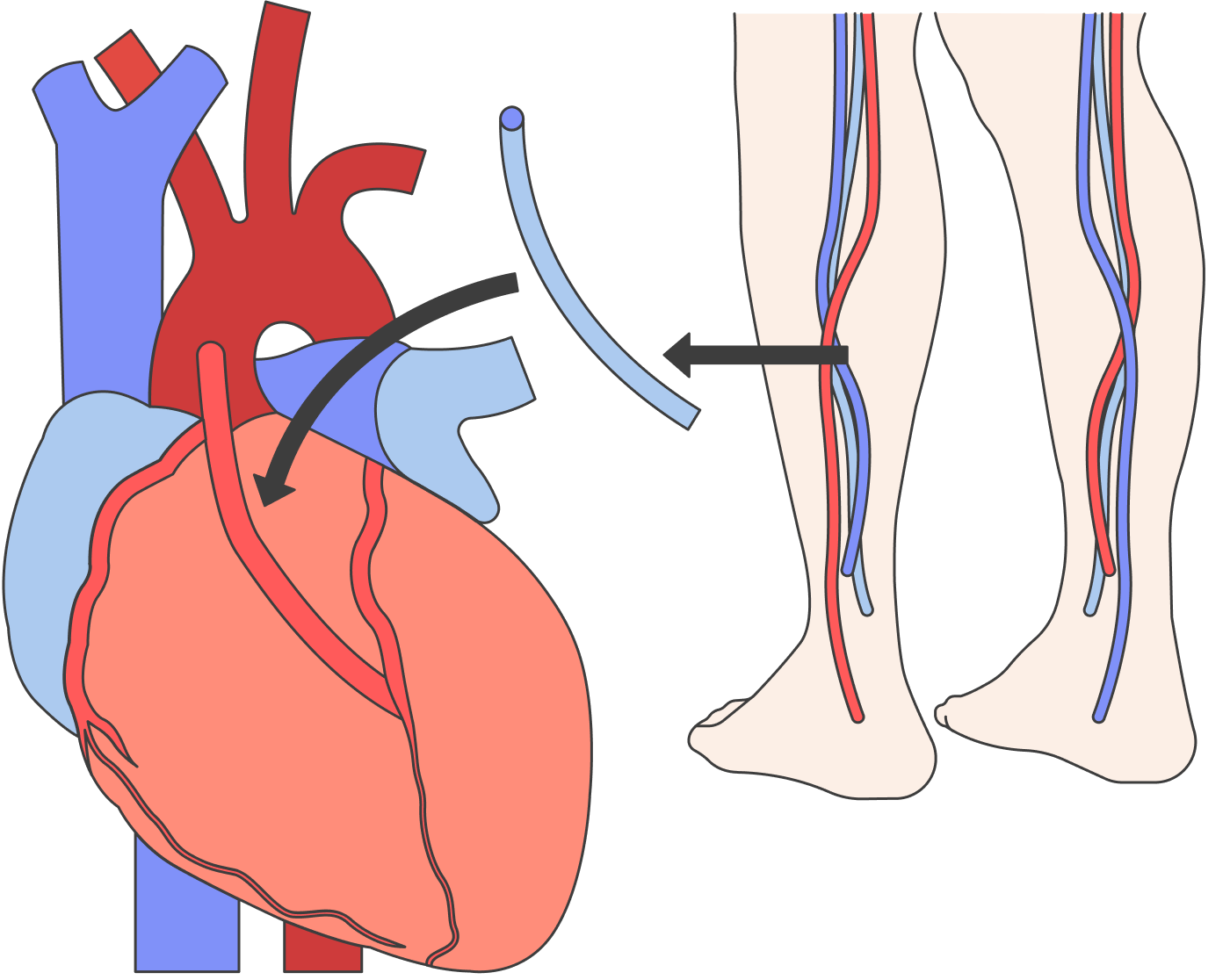
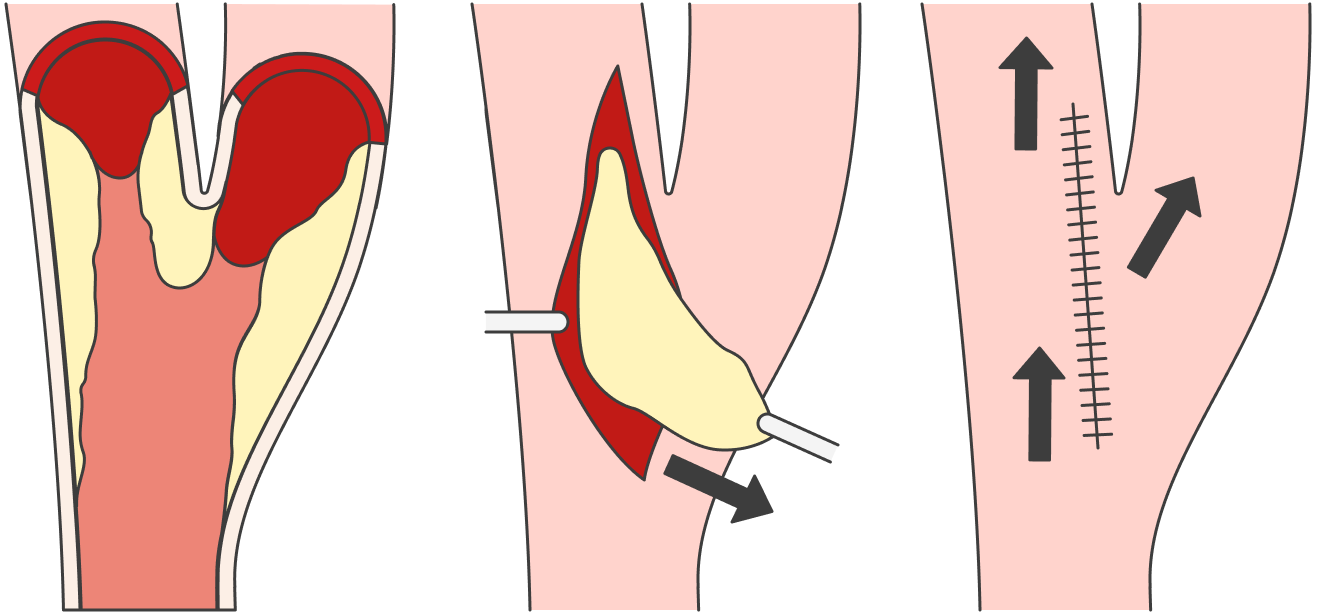
Если атеросклероз очень тяжелый и сужение сосуда серьезно мешает жить, тогда мы зовем на помощь хирургов. Они могут выполнить:
- стентирование — установку специальной конструкции внутрь сосуда, которая восстанавливает его просвет;
- шунтирование — наложение обхода вокруг стенозированного участка;
- эндартерэктомию — механическое удаление бляшки из просвета сонной артерии.
Как стресс влияет на сердце и может ли оно болеть от повышенной тревожности?
Может. Этот вопрос имеет две составляющие. Во-первых, как мы уже говорили, хронический стресс — значимый фактор развития атеросклероза. Механизмы хорошо известны: возбуждение определенных подкорковых структур головного мозга провоцирует воспаление сосудов, что и является причиной атеросклероза.
Во-вторых — это собственно психосоматические страдания. Стресс и тревога могут быть причиной самых неожиданных симптомов со стороны любых органов. Кому-то не хватает воздуха, у кого-то постоянное расстройство живота, у некоторых болят суставы, к кардиологу приходят с «болью в сердце».
Отличить настоящую стенокардию от психосоматики, как правило, несложно: для стенокардии характерны непродолжительные, до 20 минут, загрудинные боли, связанные с физической нагрузкой. Опять же, как говорится, возможны варианты, но в типичных случаях врачу достаточно поговорить с пациентом и провести пару дополнительных тестов.
Запомнить
- Кардиолог лечит болезни сердца и сосудов, самые распространенные — гипертония и нарушения сердечного ритма.
- Инфаркты и инсульты чаще развиваются у пожилых, однако оценивать риск сердечно-сосудистых заболеваний начинают с 40 лет.
- При любых сердечных симптомах, которые появились впервые и не проходят, стоит обратиться к терапевту и пройти обследование.
- Симптомы инфаркта миокарда у мужчин и женщин могут отличаться, причем у женщин чаще бывает нетипичная симптоматика.
- Корвалол, валокордин и валидол совершенно бесполезны при заболеваниях сердца.
- Лучшая профилактика инфаркта и инсульта — снижение артериального давления и холестерина, контроль веса, отказ от курения.
- Умеренные физические нагрузки, бани и секс здоровым людям только на пользу, но при заболеваниях сердца лучше консультироваться с врачом.
- Кардиологи не запрещают алкоголь и энергетические напитки. Однако злоупотреблять ими вредно.
- Здоровым людям стоит измерять артериальное давление раз в год, можно использовать домашние автоматические измерители с манжетой на плечо.
- При гипертонии лекарства надо принимать ежедневно, а не просто сбивать давление, когда оно повышается.
- Мониторить частоту пульса здоровым людям не нужно — это стоит делать только при некоторых состояниях под контролем врача.
- Для профилактики заболеваний сердца нужно идти не к кардиологу, а к терапевту. Делать ЭКГ без назначения врача не стоит.
- Очистить сосуды от атеросклероза не получится ни с помощью лекарств, ни с помощью диеты. Можно только затормозить образование бляшек и снизить риск сосудистых катастроф.
- Сердце может болеть от тревоги и других психологических проблем, обычно врачу легко отличить настоящие сердечные боли от психосоматики.