Что делать при разрыве передней крестообразной связки?

Я работаю спортивным врачом в футбольной команде. Разрыв передней крестообразной связки — типичная для этого вида спорта травма.
Повреждение передней крестообразной связки колена (ПКС) чаще всего наблюдается у тех, кто играет в европейский или американский футбол, а также у любителей зимних видов спорта, таких как сноуборд и горные лыжи. Но профессиональные футболисты после травмы выходят на поле через 6—9 месяцев, а у простого человека возвращение к полноценной жизни может длиться годами.
Ниже я расскажу о механизме травмы, методах ее лечения, о том, как вернуться в строй за полгода, и о том, чего точно не стоит делать, если вы не хотите столкнуться с отдаленными осложнениями разрыва «крестов».
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
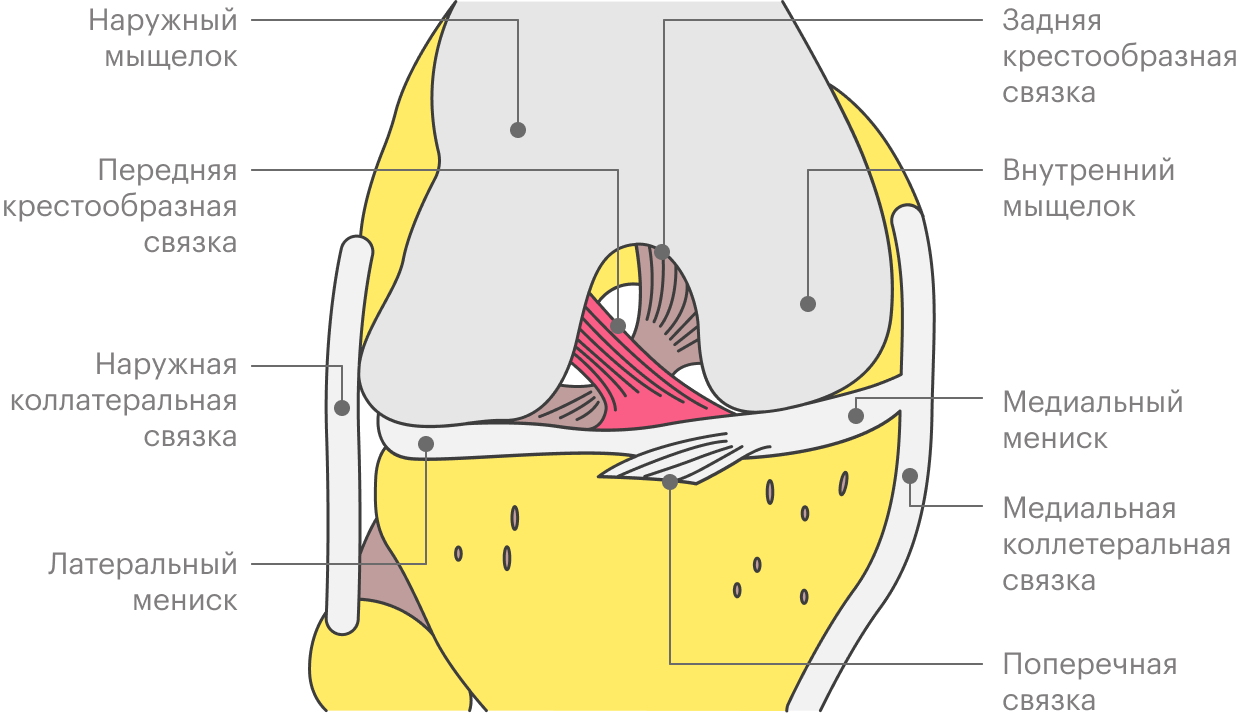
Как устроен коленный сустав
Передняя крестообразная связка относится к внутрисуставным связкам колена. Она начинается от внутренней поверхности наружного мыщелка — костного выступа — бедренной кости, пересекает коленный сустав и прикрепляется к передней части передней межмыщелковой ямки большеберцовой кости. Если смотреть на сустав спереди, то зеркально по отношению к передней будет идти задняя крестообразная связка, образуя визуально букву X или крест. Отсюда и название.
Крестообразные связки стабилизируют голень и предохраняют от избыточного движения: передняя — вперед и, соответственно, задняя — назад. Еще связкам в этом помогают мышцы передней и задней поверхности бедра, придавая дополнительную стабильность суставу.
Как диагностируют разрыв ПКС
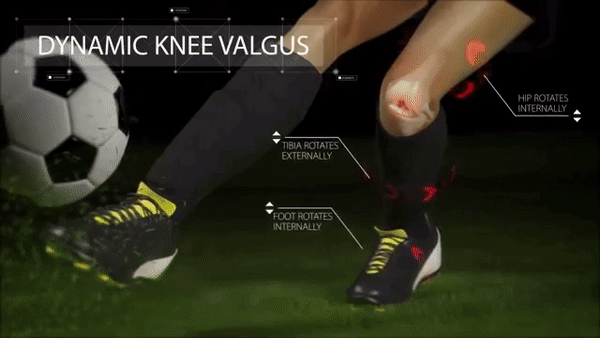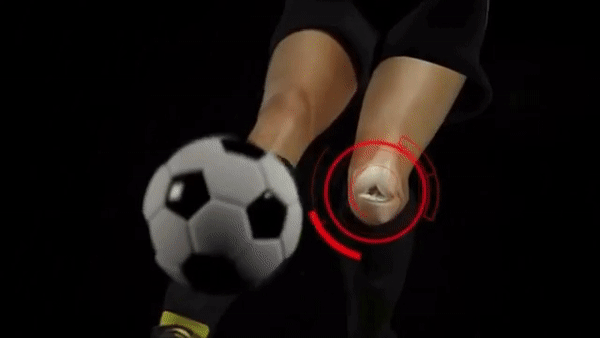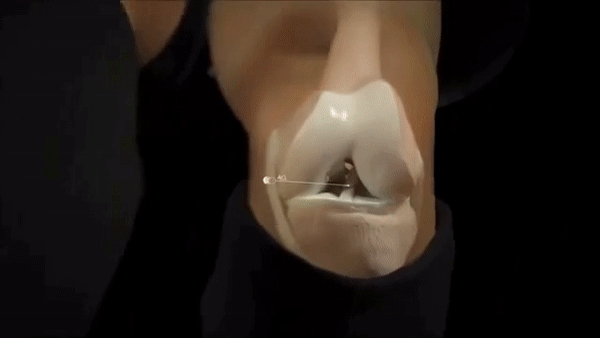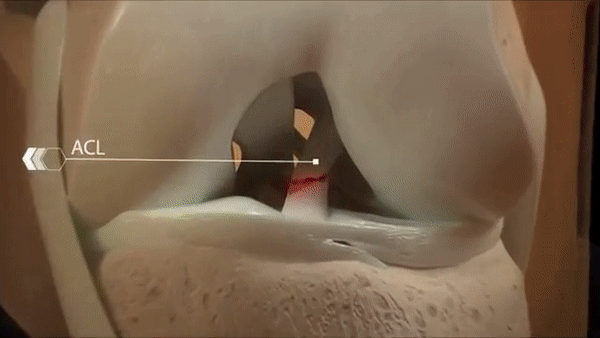
Типичный механизм травмы ПКС — это динамический вальгус, то есть подворот ноги внутрь на большой скорости. Часто это происходит при резкой смене направления или неудачном приземлении при беге.
В этот момент происходит следующее: бедро движется внутрь, голень — наружу, а стопа либо жестко зафиксирована, например благодаря шипам, либо тоже вращается внутрь. Такой механизм еще часто можно встретить в лыжном спорте, это так называемая травма лыжного ботинка.
Как правило, разрыв ПКС сложно с чем-то спутать, обычно вопрос скорее в том, есть ли повреждение еще каких-то структур коленного сустава. Есть три основных признака травы ПКС.
Механизм. Вышеописанный специфичен именно для разрыва ПКС, поэтому если врач видел момент получения травмы или пациент подобно его описал, то уже на этом этапе можно подозревать травму передней крестцовой связки.
Характерные симптомы. В момент травмы пациент чувствует резкую боль внутри сустава, слышит хруст или щелчок. На ногу больно опираться, а при попытке идти она может подворачиваться, из-за чего человек не может уверенно использовать ее при ходьбе. Эту группу симптомов можно объединить под общим понятием «нестабильность сустава».
Специализированные тесты. Основным тестом будет тест Лахмана, он показывает симптом «переднего выдвижного ящика». Объясню, что это: как я говорил выше, передняя крестообразная связка ограничивает избыточное движение голени вперед. Врач тянет голень пациента на себя, и если не чувствует сопротивления или голень выдвигается дальше, чем на здоровой ноге, то тест можно считать положительным. Еще при разрыве ПКС эти тесты могут спровоцировать резкую боль.
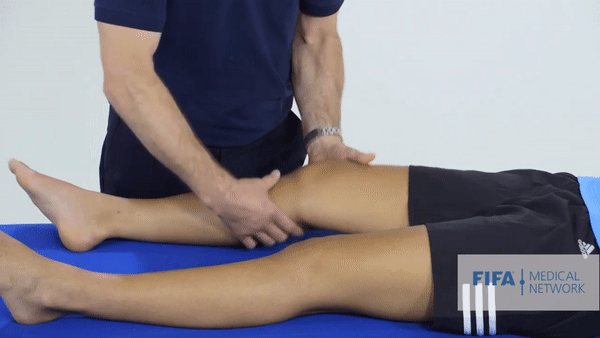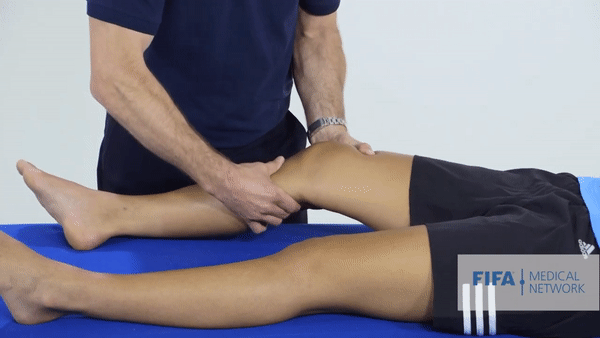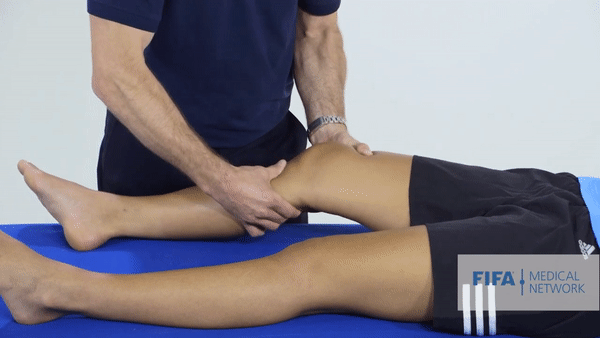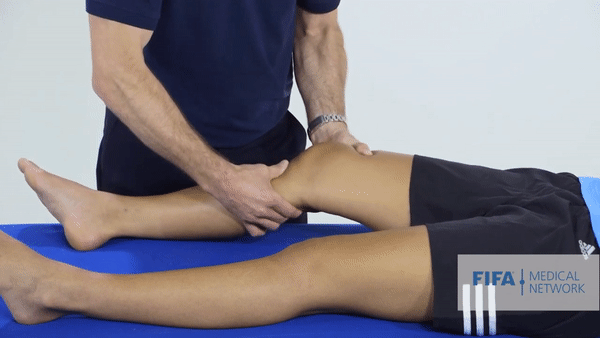
Однако не всегда эти симптомы присутствуют после разрыва ПКС. Дело в том, что сильные мышцы бедра могут удерживать колено в нормальном положении. Кроме того, резкая боль провоцирует мышечный спазм, из-за которого нестабильности и «выдвижного ящика» может и не быть при осмотре.
Поэтому окончательный диагноз «разрыв передней крестообразной связки» можно поставить лишь после МРТ.
Другие лучевые методы будут неэффективны: рентген позволит только исключить перелом — на нем практически не видно связки, а ультразвук проникает недостаточно глубоко, и с его помощью можно оценить только структуры, лежащие близко к поверхности кожи, например боковые связки, но никак не внутрисуставную травму.
КТ допустима в случаях, когда невозможно выполнить МРТ, однако магнитно-резонансная томография намного лучше подходит для изображения мягких тканей. Ну и я слабо представляю ситуацию, когда доступна компьютерная томография, но нет МРТ.
Что делать в случае травмы
В первые трое суток стоит придерживаться принципа POLICE. Нет, полиция тут ни при чем, это аббревиатура, которую предложили британские врачи, чтобы запомнить порядок действий при травмах.
Protect — защитить. В первые часы после травмы мы должны уберечь конечность от дальнейшей травматизации. Идеальный вариант — вообще не трогать травмированную конечность и вызвать скорую, но не всегда симптомы настолько выражены, чтобы пострадавший, не задумываясь, сразу обратился за помощью специалистов.
Optimal Loading — придать ноге комфортное положение. Рассмотрим сценарий, когда пациент не сразу понял, что произошло, а чаще всего так и происходит. В первые минуты после травмы следует минимизировать нагрузку на ногу: передвигаться, не опираясь на поврежденную конечность.
Можно зафиксировать ее в наиболее комфортном положении при помощи подручных средств: эластичного или хотя бы обычного бинта. После чего следует отправиться на такси в ближайший травмпункт. Наложение шины допустимо, но без перелома это избыточная мера. Вреда это не принесет, но не всегда у окружающих есть соответствующие навыки, так что тратить время на наложение шины я бы не советовал.
Если же вы только дома поняли, что все серьезно — колено сильно отекло, вы толком не можете на него опереться, а болеть оно начинает даже в покое, — лучше немедленно обратиться к врачу. Он проведет первичный осмотр и, скорее всего, при такой клинике отправит на МРТ.
Как правило, уже с момента визита врач порекомендует вам носить ортез и использовать костыли. Необходимость их использования и степень фиксации ортеза оценивает врач. Стоимость ортезов стоимость начинается с 2—3 тысяч рублей, но можно сэкономить, спросив у друзей или купить на вторичном маркете вроде «Авито».
Ice, Compression, Elevate — использовать лед, давящие повязки и возвышенное положение конечности. Эти три метода применяются с первых часов после травмы и до того момента, как боль и отек не уйдут полностью. Повязки стоит носить с осторожностью: не затягивать слишком сильно и не оставлять на ночь. Лучше всего их использовать дома, когда лежите без ортеза.
Ограничение нагрузок не должно длиться дольше 3—5 дней, которые уходят на постановку диагноза. Далее начинается этап реабилитации и постепенного возвращения нагрузки. Это нужно, чтобы избежать атрофии мышц и ограничения подвижности из-за слишком длительной иммобилизации. Проще говоря, чем раньше вы начнете давать нагрузку травмированным мышцам и суставу, тем быстрее восстановитесь.
Естественно, реабилитация происходит постепенно. Сначала это упражнения лежа в кровати, пассивные движения и массаж, но постепенно нагрузка возрастает. Все это должно происходить под контролем врача или инструктора ЛФК. Допустимо, если первый раз врач вам покажет все упражнения, а далее на каждом этапе реабилитации вы будете выполнять их самостоятельно, консультируясь лишь по поводу перехода на следующие этапы реабилитации.
Поэтому никакого гипса и покоя на три месяца! Единственный вариант, где допустимо наложение гипса, — это переломы. В остальных случаях вместо гипса лучше использовать ортез, так как на время реабилитационных процедур его можно снять, а полный покой лишь усугубит положение, о чем расскажу чуть ниже.
Нужна ли операция при разрыве ПКС
Итак, вы начали процесс реабилитации, но он стартует еще до оперативного вмешательства, чтобы нога не потеряла объем движений и мышечную силу. Теперь нужно разобраться, есть ли в принципе необходимость в операции, в чем ее суть и какие риски несет в себе выбор одной из тактик лечения.
Стопроцентных критериев, которые позволяют врачу принять решение, на данный момент, к сожалению, не существует. Считается, что у профессиональных спортсменов оперативное лечение — это «золотой стандарт», потому что оно подразумевает прогнозируемые сроки восстановления и результат.
Есть ряд рандомизированных исследований, где спортсменам отложили операцию по пластике связки, и 49% из них операция не потребовалась в течение ближайших нескольких месяцев. Однако есть ряд важных но. Некоторым спортсменам все-таки понадобилась операция на связке в ближайшие несколько лет, так как беспокоила боль, а мышечной силы не хватало для достаточной стабилизации сустава. Кроме того, существует не так много данных об отдаленных последствиях консервативного лечения у спортсменов.
Главное опасение здесь — остеоартроз. Это заболевание, связанное с постепенным износом и разрушением коленного сустава. Ранние стадии этого заболевания — вариант нормы у спортсменов старше 20—25 лет, однако только если они протекают бессимптомно и не прогрессируют. Остеоартроз характеризуется нарастающей болью в суставе при нагрузке и ограничением его подвижности.
Если крестообразная связка порвана, нормальная биомеханика сустава нарушается и распределение веса по суставным поверхностям может меняться, из-за чего сустав изнашивается быстрее, а остеоартроз быстрее прогрессирует. Для обычных людей это может быть не так критично, а вот нагрузки уровня спорта высших достижений ускоряют этот процесс в разы даже при хорошем мышечном каркасе, и именно поэтому спортсменам рекомендуют операцию чаще.
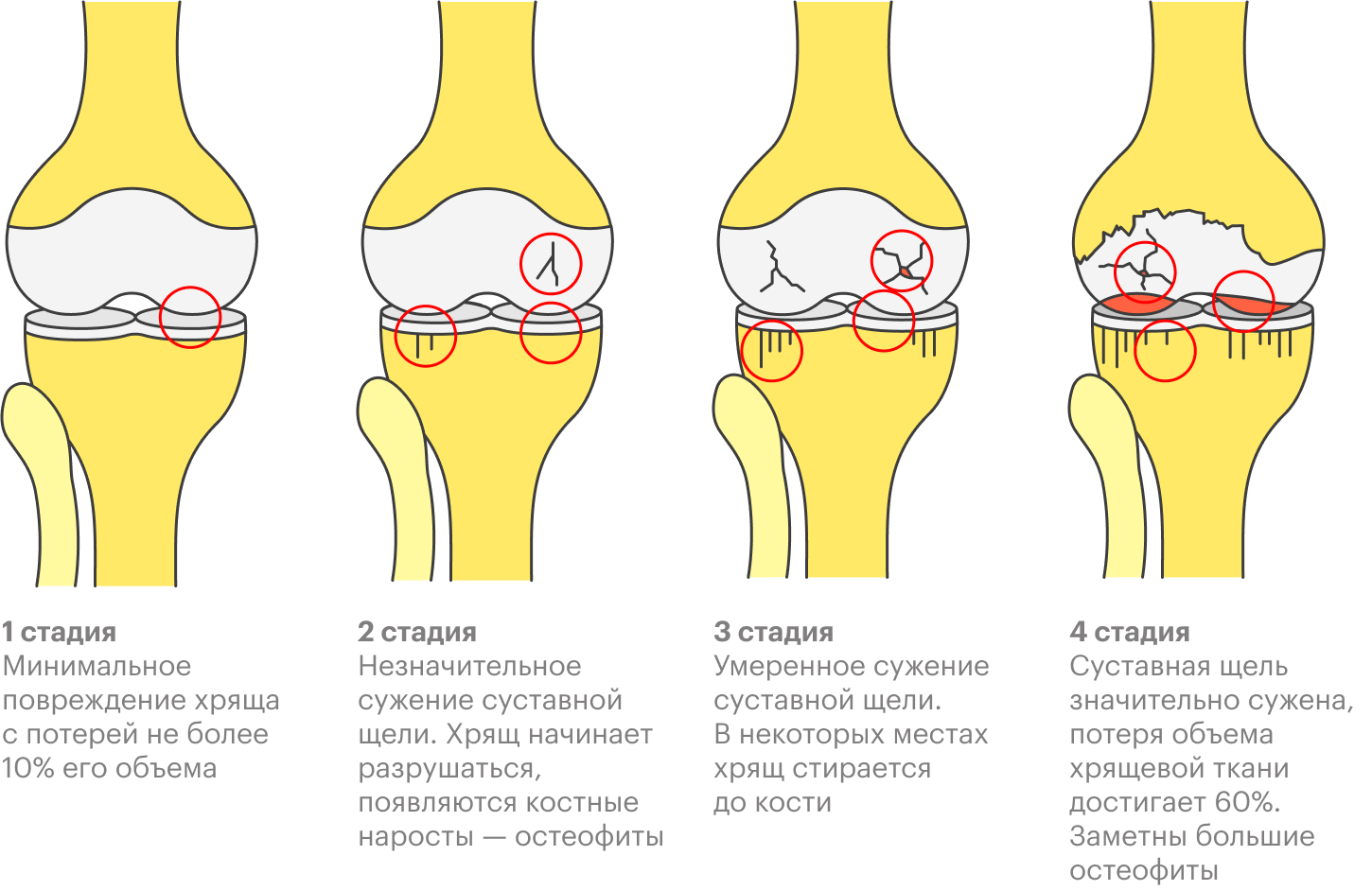
Итого: к каждому случаю врачи подходят индивидуально. Если это изолированная травма, то есть не повреждены другие структуры сустава, если пациент — это не профессиональный спортсмен или он не планирует продолжать спортивную карьеру, то можно попробовать консервативное лечение. В противном случае предпочтительнее операция, так как это позволит быстрее вернуться в строй, а сроки восстановления гарантированно не изменятся.
Операция проводится под спинальной анестезией. Это вид местной анестезии, когда при помощи укола в область поясницы в пространство вокруг спинного мозга вводится анестетик. В результате пациент не чувствует боли в теле ниже места укола, но при этом остается в сознании.
Далее делается несколько небольших, около сантиметра длиной, разрезов вокруг сустава. В них вводится артроскоп и инструменты. Хирург удаляет части разорванной связки, берет трансплантат — небольшую часть одного из сухожилий мышц бедра, которая отсекается во время этой же операции, высверливает каналы в бедренной и большеберцовой кости и устанавливает туда трансплантат, закрепляя его при помощи специального винта.
Длительность операции зависит от техники и объема вмешательства, но она редко длится больше 2—3 часов.
Почему важна реабилитация
Далее наступает этап, который, к сожалению, часто в выписке прописан одной строчкой, и пациенту толком не объясняют, что и зачем, — «консультация врача ЛФК». Этот этап не менее важен, чем операция, потому что, как бы пациента хорошо ни прооперировали, без реабилитации полноценного восстановления не будет. Правда, важно сказать, что и, наоборот, при неудачной операции даже хорошая реабилитация не сможет компенсировать травму полностью.
Проблема — в формировании мышечных контрактур. Контрактура — это ограничение подвижности в суставе по разным причинам. Могут быть психогенные контрактуры — страх, что нога снова подвернется, хотя предпосылок для этого уже нет. Или болевые контрактуры — когда определенные движения вызывают боль и мышечный спазм.
Еще есть пассивные контрактуры, они связаны с развитием спаечного процесса. Спайки — это, по сути, рубцы. Они формируются на месте любого повреждения, и сустав не исключение. Когда мышцы вокруг сустава долго находятся в неподвижном или спазмированном состоянии, это провоцирует появление спаек в них, что также ограничивает объем движений ноги. Это результат уже запущенного и долго текущего процесса, поэтому основная задача реабилитолога — работа с болевыми и психогенными контрактурами, чтобы не допустить формирования пассивных.
Объясню, как это работает. Не бывает так, что, условно, согнуть ногу на 90° совсем не больно, а на 91° — уже невозможно. Боль, как правило, нарастает постепенно. Реабилитолог проводит занятия в безболевом диапазоне, то есть упражнения выполняются в том объеме, пока нет боли. Легкий дискомфорт допустим. Таким образом, постепенно объем безболезненных движений растет, а за счет усиления кровотока из-за того, что сустав и мышцы активно используются, ускоряется и процесс заживления. Кроме того, мышцы получают нагрузку, что препятствует их атрофии и формированию контрактур.
Важна также и проработка правильного двигательного стереотипа: человек долгое время щадил травмированную ногу, перенося вес на здоровую, из-за чего меняется походка, формируется перекос в сторону здоровой стороны. И часто даже после полного клинического выздоровления этот перекос остается. То есть пациент буквально заново учится ходить правильно.
Если этого не сделать, с годами неправильное распределение нагрузки приведет к другим проблемам: хрящи на здоровой стороне будут изнашиваться гораздо быстрее, что станет вызывать боль уже там. Причем это касается не только коленного, но и всех суставов ноги в целом.
Аналогичный процесс будет происходить и с позвоночником. В норме позвоночник имеет S-образную форму, чтобы амортизировать ударную нагрузку, и расположен строго вертикально. Перекосы в ту или иную сторону ускоряют износ межпозвоночных дисков и в конечном счете приводят к сколиозу. И все это — у уже выписанного человека.
Как проходит грамотная реабилитация
С ЛФК, как и операцией, все зависит от тяжести травмы, наличия осложнений, повреждения других структур колена.
Сами занятия могут проходить по двум сценариям. Первый — вы постоянно работаете индивидуально с реабилитологом, однако это не всем удобно, так как процесс довольно длительный.
Второй — вам составляют программу, и вы периодически посещаете врача для консультации и осмотра. Принцип очень похож на тренажерный зал: можно самому, а можно с тренером. Зачастую это вопрос возможности посещения медицинского центра и денег.
Так же, как и с залом, программы и упражнения могут отличаться, но основные принципы одинаковы. Рассмотрим коротко каждый этап восстановления.
1—2-я недели после операции. Главная задача — борьба с воспалением и болью по вышеописанному принципу POLICE. А также начало первых упражнений на укрепление мышц бедра и постепенного восстановления объема движений. Большинство из них выполняется сидя или лежа и при помощи врача. В остальное время на этом этапе пациент носит ортез и пользуется костылями.
3—6-я недели после операции. Здесь продолжаем работать над объемом движений, разгибание колена уже должно быть полным. Добавляем более сложные нагрузки вроде велотренажера. Мышечная сила должна быть достаточной для отказа от костылей и ортеза на этом этапе.
6—12-я недели после операции. Вводим постепенно беговую дорожку, продолжаем укреплять мышцы бедра и работать над объемом движений. Сгибание должно быть уже более 130°.
12—20-я недели после операции. Можно приступать к бегу, добавлять упражнения на ловкость и координацию.
С 24-й недели после операции — возвращение в спорт. Критериями будет полный объем движений, отсутствие отека, в том числе после тренировок, отсутствие эпизодов нестабильности и боли. Сила мышц бедра травмированной ноги должна составлять не менее 80% от здоровой, ее оценивают при помощи динамометра либо изокинетического теста на специальном приборе.
И два важных уточнения, которые касаются всех этапов реабилитации:
- Все упражнения выполняются в безболевом режиме. То есть реабилитация не должна вызывать резкой боли в области травмированного сустава. Исключение — мышечная боль из-за усталости, та самая боль после первого похода в зал, но она появляется после тренировки. Никакой острой боли.
- Переход на следующий этап не связан с временными рамками. Они нужны лишь для понимания того, насколько реабилитолог и пациент справляются со своей работой. Если пациент готов перейти на следующий этап раньше, он должен это делать. Если не готов даже после указанных сроков, значит, следует задержаться на текущем этапе и, возможно, пересмотреть программу.
Как будет выглядеть реабилитация, если выбрали консервативное лечение
На самом деле принципиальных отличий нет, вы просто сразу приступаете к занятиям. Однако нет гарантии, что при помощи мышц удастся достаточно стабилизировать колено, чтобы не возникало новых эпизодов нестабильности, боли и отека. Поэтому профессиональные спортсмены предпочитают оперативное лечение, так как оно имеет более предсказуемый исход.
В случае же, если пациент готов постоянно держать себя в форме, чтобы мышцы бедра были в постоянном тонусе и поддерживали стабильность сустава, но при этом он не профессиональный спортсмен, можно попробовать для начала консервативное лечение.
Как выбрать реабилитолога
По ОМС довольно сложно попасть к хорошему специалисту по реабилитации, особенно учитывая, что вам нужно приступить к ней немедленно и нельзя терять не то что несколько недель, а даже пары дней в ожидании приема. Поэтому, конечно, лучше обратиться в платные клиники. Но и тут не всегда все гладко. Рассмотрим основные критерии, характерные для хорошего специалиста.
Образование и опыт работы. Чем больше там цифр и подпунктов, тем лучше. Идеально, если специалист работал до этого с профессиональными спортсменами в клубе или спортивной федерации.
Общий язык с пациентом. Специалист должен объяснить самым простым языком, какое упражнение или процедуру вы делаете и с какой целью. Чем лучше он это понимает, тем легче ему будет вам объяснить. Задавайте вопросы по каждому непонятному вам моменту. Чем сложнее объяснение и чем больше в нем непонятных терминов, тем выше вероятность, что вас пытаются ввести в заблуждение.
Вы чувствуете прогресс. Тут снова вернемся к аналогии с тренажерным залом. Если за две недели боль не уменьшилась совсем, колено не гнется ни на градус лучше, а силовые показатели на каждом упражнении не меняются ни на грамм, стоит задуматься, чем вы занимались все это время.
Как я лечил разрыв передней крестообразной связки колена и во сколько мне это обошлось
В 2019 году я катался на сноуборде по сибирскому лесу и наивно решил, что смогу проскочить между двух стоящих очень рядом елок, — но не смог и влетел коленом в одну из них. Первые секунд тридцать я просто лежал и орал, боялся потрогать ногу, потому что был уверен, что там открытый перелом. Потом я ощупал ногу, убедился, что кости целые, и приободрился: решил, что легко отделался и пора вставать на ноги. А когда встал, понял, что колено легко подворачивается внутрь — связки не держат — и что с такой ногой я далеко не уеду. Все усложнилось тем, что катались мы в лесу: пришлось вызывать спасателей на снегоходе, скидывать координаты и помогать им найти меня.
В шерегешской поликлинике, куда меня привезли, отправили делать платный рентген. Врач увидел, что кости целые, и сказал: «Ну, ушиб! Поезжай домой и приложи холодное». Тогда я сказал ему: «Смотрите, как умею» — и рукой слегка надавил на колено сбоку, от чего оно сразу выгнулось. Врач сказал: «Ого, похоже, связки! Но у нас нет МРТ, поэтому давай просто тебе наложим гипс на всю ногу». От гипса я отказался, купил в аптеке ортез, фиксирующий колено, а мои покатушки на этом закончились. За пару дней колено распухло до состояния «ого, почти слон», а гематомы можно было показывать вместо звездного неба в планетарии.
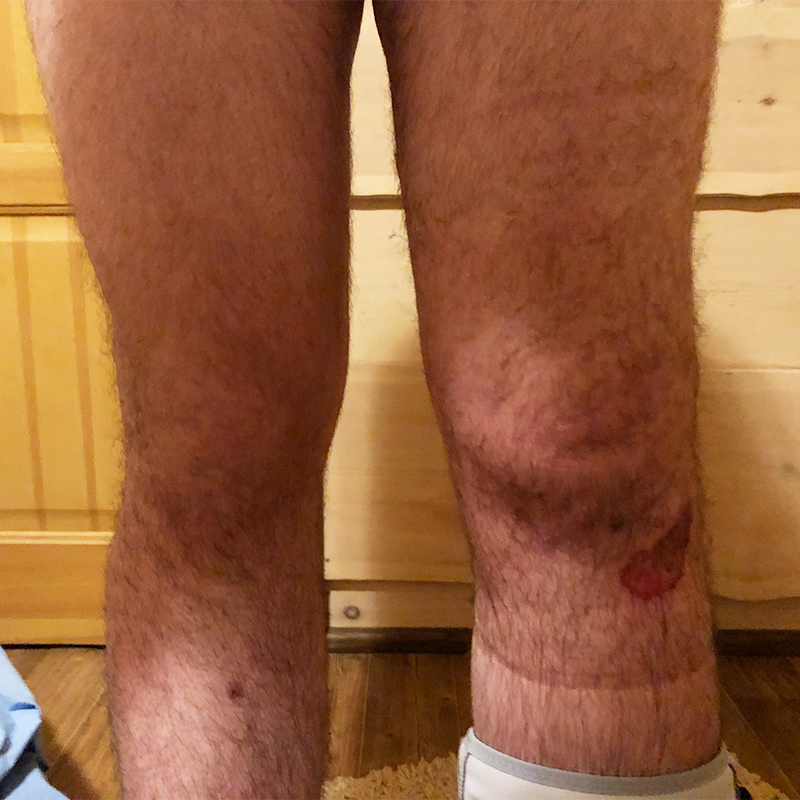
По возвращении в Москву я записался к травматологу, который направил меня на МРТ. Выяснилось, что я порвал переднюю крестообразную связку и надорвал еще несколько в том же коленном суставе. Как сказал врач, в моем случае крестообразную можно поправить только операцией, а остальные должны окрепнуть самостоятельно.
За месяц, пока я готовился к операции, боль, отек и гематомы практически ушли — правда, вместе с подвижностью самого колена. Я не мог его ни согнуть до конца, ни разогнуть, амплитуда движений в суставе сократилась примерно в два раза.
Операцию мне назначили по квоте ВМП, то есть она оплачивалась за счет ОМС. Мне предложили только выбрать из трех вариантов материалов: бесплатный, за 20 тысяч и 40 тысяч рублей. Помощи я искал у четырех травматологов: один посоветовал брать бесплатные материалы, второй — за 20 тысяч, третий — за 40 тысяч. Четвертый посоветовал не делать операцию вообще.
Я выбрал самый дорогой вариант — потому что врач, который делал операцию, сказал, что реабилитация с таким материалом будет самой безболезненной. Сейчас мне кажется, что если это было безболезненно, то от других материалов я бы просто умер.
Первые два дня после операции колено болело, будто в него забили раскаленный гвоздь, все усугублялось еще и дренажной трубкой, которая торчала из ноги. Но постепенно боль прошла, через четыре дня меня отправили домой, а через три недели я уже ходил без костылей. В больницу возвращался трижды: снимать швы, пройти плановый осмотр и получить упражнения для реабилитации.
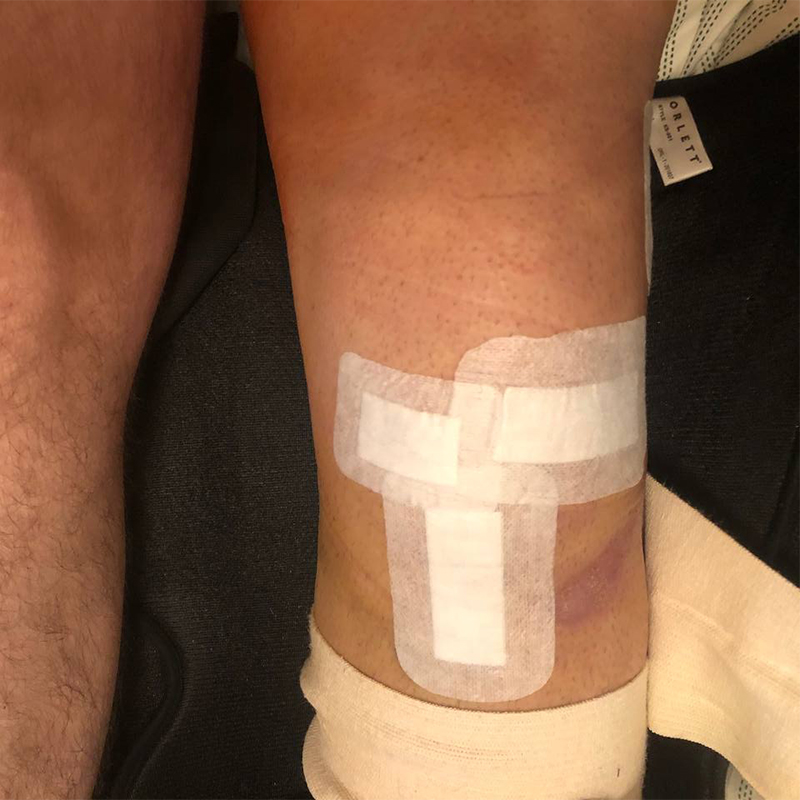
Главная проблема после операции в том, что нога не сгибается абсолютно, — каждый градус сгиба приходилось отвоевывать у себя. И вторая, связанная проблема — мышцы атрофируются, и нога за время операции сильно худеет. Раньше это было заметно невооруженным глазом, сейчас левое бедро все еще на 2—3 сантиметра меньше правого.
Упражнения по реабилитации я делал сам, дома. Спустя полгода после операции начал кататься на велосипеде, спустя год — играть в сквош. Сейчас прошло два с половиной года, и колено ничем не отличается от здорового. Но в целом реабилитацию я затянул и делал упражнения не так часто, как требовалось: даже спустя полтора года после операции колено сгибалось немного хуже, чем здоровое.
Два ортеза обошлись мне в 24 000 ₽: один — несгибаемый на всю ногу, вроде гипса, на послеоперационный период; второй — мягкая манжета с направляющими по бокам, сейчас я в нем занимаюсь спортом. За костыли заплатил еще 2000 ₽. Я был застрахован от несчастных случаев, и мне вернули 50 000 ₽, что почти покрыло мои расходы на лечение.
Прошлой зимой я снова встал на сноуборд и в итоге откатал полноценный сезон. Первое время сильно боялся и берег левую ногу, но потом привык — сейчас катаюсь даже лучше, чем раньше. Но в целом вся эта история научила меня более адекватно оценивать свои способности.

Лечение разрыва ПКС обойдется в сумму от 15 000 ₽
| МРТ коленного сустава | От 4700 ₽ |
| Операция — артроскопическая пластика ПКС | От 100 000 ₽ |
| Консультация врача спортивной медицины | От 2000 ₽ |
| Составление программы реабилитации | От 5000 ₽ |
| Индивидуальные занятия с реабилитологом | От 2000 ₽ за занятие |
| Итого | От 15 000 ₽ при консервативном лечении От 115 000 ₽ при оперативном лечении |
Лечение разрыва ПКС обойдется в сумму от 15 000 ₽
| МРТ коленного сустава | От 4700 ₽ |
| Операция — артроскопическая пластика ПКС | От 100 000 ₽ |
| Консультация врача спортивной медицины | От 2000 ₽ |
| Составление программы реабилитации | От 5000 ₽ |
| Индивидуальные занятия с реабилитологом | От 2000 ₽ за занятие |
| Итого | От 15 000 ₽ при консервативном лечении От 115 000 ₽ при оперативном лечении |
Тут стоит отметить, что все это возможно сделать и в рамках ОМС, однако вы рискуете потерять драгоценное время для реабилитации, а выбор специалистов будет ограничен.
Полная стоимость лечения сильно меняется в зависимости от наличия в смете операции. Напрашивается желание вести консервативно абсолютно любую травму ПКС, но не спешите радоваться ценнику. Напомню, что, согласно исследованиям, которые мы обсуждали в начале, только 49% повреждений ПКС можно удачно провести консервативно. То есть шансы тут буквально 50 на 50, поэтому профессиональные спортсмены и выбирают операцию: результат и сроки восстановления гораздо более предсказуемы.
Можно ли предотвратить травму ПКС
Специфической профилактики таких травм нет. Неспецифическая — это тренировка мышц бедра, координации и ловкости. Это общая профилактика травматизма в целом.
У ФИФА есть специальная программа для футболистов разного уровня — «ФИФА 11+». Это комплекс упражнений, который можно использовать в качестве разминки перед основной тренировкой. Она разделена на три этапа. Первый и третий общие, они достаточно просты, чтобы выполняться спортсменами любого уровня. А вот у второй части есть три уровня сложности: первый подходит подросткам и любителям, второй и третий — уже более тренированным спортсменам. Выполнять все на одном уровне не обязательно: если что-то получается хорошо, можно усложнить, и наоборот.
«ФИФА 11+» снижает общий риск травматизма в командах, по разным данным, до 32%, то есть почти на треть.
Запомнить
- Травма «крестов» часто случается у футболистов и горнолыжников.
- В первые сутки после травмы важно максимально защитить и разгрузить травмированную ногу, придерживаться принципа POLICE и при первой же возможности обратиться к врачу.
- Если в диагнозе нет слова «перелом», то никакого гипса накладывать не следует — покупаем ортез, костыли и отправляемся на реабилитацию. Это актуально и для большинства других спортивных травм.
- Даже при идеально сделанной операции полный объем движений невозможно восстановить без ЛФК, не стоит ей пренебрегать.
- Решение о необходимости операции вы принимаете совместно с лечащим врачом, исходя из клинической картины и того, как сильно вы планируете нагружать колено, а не только из-за стоимости.
- Реабилитацию начинают еще до операции. Полный покой показан только в первые 48—72 часа после травмы и после операции.