«Большинству режим дня заходит отлично»: 10 советов, как наладить сон

Хронический недосып похож на ситуацию, когда человек тратит больше, чем зарабатывает.
Только в этом случае истощаются не финансовые запасы, а силы организма: например, снижается продуктивность и повышаются риски заболеваний. Но наладить ночной отдых бывает не так просто. Мы пригласили психотерапевта и сомнолога Елену Колесниченко ответить на вопросы читателей о том, как решить проблемы со сном. Вот ее ответы.

Сколько нужно спать?
Уже примерно два года сплю не более шести часов в сутки. Веду активный образ жизни, спорт четыре-пять раз в неделю, 10 тысяч шагов каждый день. Принимаю витамин D в дозировке 5000 МЕ, на ночь пью магний. Чувствую себя бодро.
Может быть, шесть часов — это моя норма и мне больше не нужно? Или такое количество сна рано или поздно выльется в какие-либо проблемы? Нужно ли искать причину или оставить как есть?
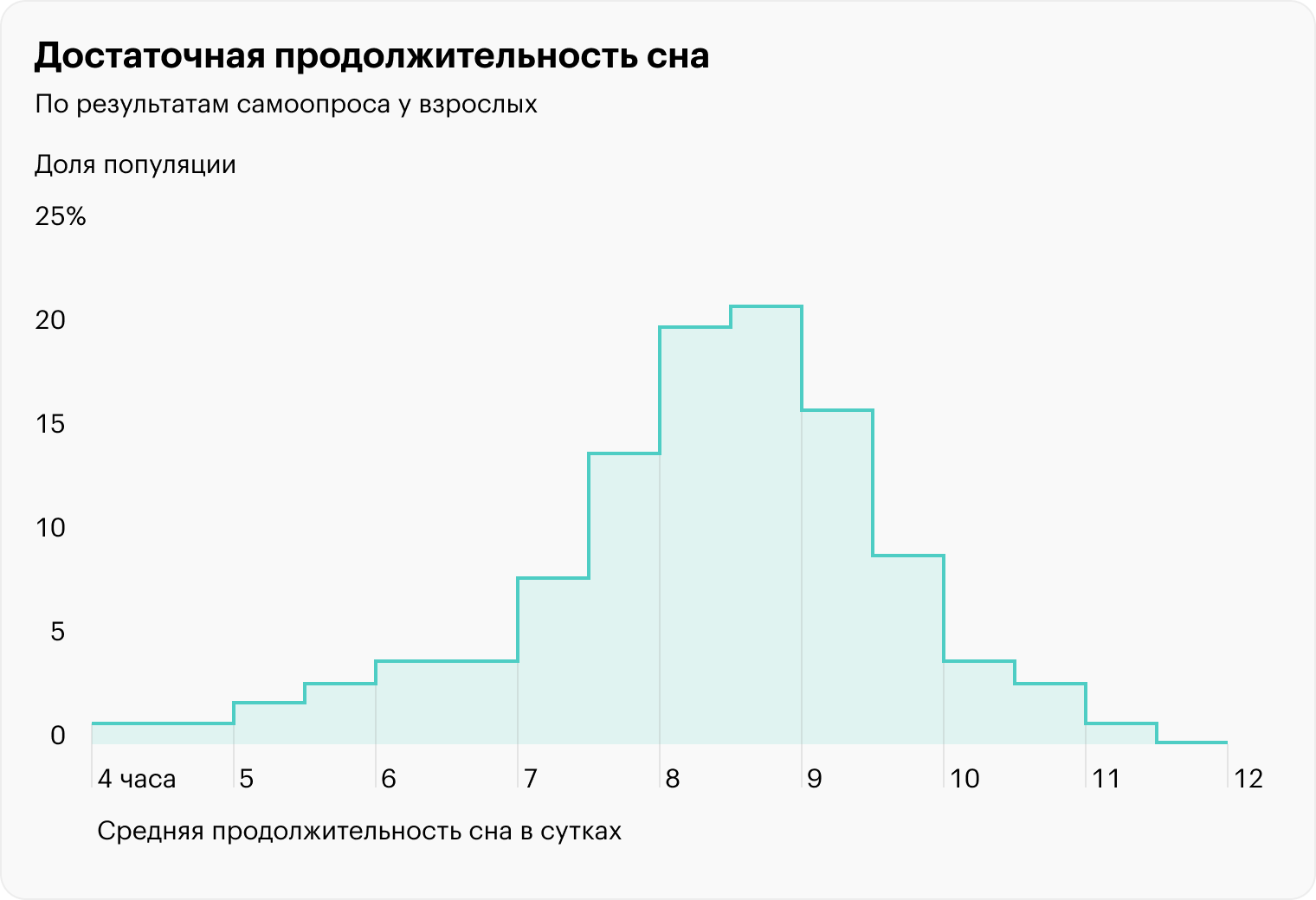
Американский Национальный фонд сна в своих «Обновленных рекомендациях» утверждает, что взрослым 18—64 лет следует спать от семи до девяти часов за ночь. В этом же документе говорится, что менее шести и более десяти часов сна могут негативно сказаться на здоровье и самочувствии. Людям старше 65 рекомендуется сон продолжительностью от семи до восьми, но не менее пяти и не более девяти часов за ночь.
Есть люди, которые высыпаются за меньшее время, чем установлено в нормативах, но их очень мало. Высыпающихся за шесть часов взрослых людей чуть больше 1%. Поэтому рекомендации ведущих сомнологических организаций по продолжительности сна подходят подавляющему большинству взрослых людей.
Возможно, вы вписываетесь в эту малочисленную группу. Если вы чувствуете себя бодро, скорее всего, это ваша нормальная продолжительность сна. Главный критерий — отсутствие выраженной сонливости днем. Здесь не нужно учитывать нормальную послеобеденную сонливость, которая связана с особенностями циркадных ритмов.

Что будет, если спать два часа в сутки?
Как быть, если в определенные периоды жизни удается уснуть только с помощью лекарств? Организму достаточно пары часов сна, а потом он переходит в режим бодрствования и без нейролептиков или транквилизаторов не спит.
Насколько это вредно, если происходит по биологическим причинам и от меня не зависит? Вредит ли такой недосып? Это не бессонница, потому что засыпаю я хорошо и сплю крепко, просто сниженная потребность во сне.
Одного или двух часов сна в сутки организму явно недостаточно, даже если субъективно складывается обратное впечатление.
Вообще, ощущение сниженной потребности во сне и экстремально короткий сон характерны при некоторых аффективных расстройствах. Тогда, во-первых, экстремально короткий сон может стать предвестником ухудшения психоэмоционального состояния.
Во-вторых, недостаток сна поддерживает аффективное состояние и тормозит улучшение. Напротив, нормальный по длительности регулярный сон с соблюдением режима благоприятно сказывается на психоэмоциональном состоянии. Поэтому врачи и назначают препараты со снотворным эффектом.

Правда ли есть совы и жаворонки?
Существуют ли на самом деле совы или это испорченные жаворонки? Что сделать, чтобы не страдать от ранних подъемов и вставать с первого звонка будильника?
Совы — это люди с поздним хронотипом. Жаворонки — с ранним. Есть и наиболее многочисленный средний хронотип — голуби, промежуточный между ранним и поздним. Хронотип заложен генетикой, поэтому, например, экстремальный жаворонок не может стать экстремальной совой и наоборот. Чтобы определиться, можно пройти тест на хронотип Хорна — Остберга.
Рекомендация для облегчения пробуждения по утрам, которая подойдет большинству, — соблюдение строгого режима отхода ко сну и подъема. Через две-три недели вы сами начнете просыпаться за несколько минут до будильника, организм подстроит свои внутренние часы под ваш поведенческий ритм сна и бодрствования.
Да, у экстремальных сов и жаворонков с этой рекомендацией могут возникнуть проблемы, но большинству — голубям — режим заходит отлично.

Вредно ли быть совой и как научиться вставать раньше?
Я сова, наверное, причем работаю в основном во второй половине дня и вечером. Засыпаю в пять утра и просыпаюсь в 13—14, такой режим держится около года. Пыталась сместить его, чтобы вставать хотя бы в 12, но не получается совсем. Если сплю меньше 8—9 часов, на следующий день я буду спать 10—12, так как просто не проснусь от звука будильника.
Что делать, не знаю. С трудом просыпаюсь даже в 10 утра, если куда-то нужно, не говоря уже о том, чтобы проснуться в 8—9 часов. Недосып ощущаю остро, даже сон продолжительностью 7,5 часа для меня недостаточен.
В медицине нет такого понятия, как ценность сна по часам. Но есть расстройство — синдром задержки фазы сна. Оно относится к циркадным нарушениям.
При этом синдроме характерны экстремально поздние засыпания и пробуждения, а время сна невозможно сместить на более ранние часы. Если режим свободный и есть возможность придерживаться такого графика, то самочувствие хорошее. Но помните, что синдром задержки фазы сна — не вариант нормы. Человек биологически устроен спать ночью. Виду Homo sapiens природой предусмотрен дневной образ жизни. Именно поэтому мы, в отличие от ночных животных, различаем красный цвет.
Синдром задержки фазы сна часто сопровождается коморбидной депрессией, на которую в том числе косвенно может указывать гиперсомния — избыточная продолжительность сна, 10—12 часов за ночь, а также трудности с пробуждением по будильнику, дневная сонливость. В этом случае рекомендуется консультация врача-психиатра или психотерапевта.
Если вы пробовали сместить график сна на более раннее время, но у вас не получилось, обратитесь к сомнологу. Чтобы сделать ваш режим более социально приемлемым, специалист может рекомендовать некоторые поведенческие меры, прием мелатонина и светотерапию.
Но смещение графика не всегда уместно, так как может усугубить течение аффективного расстройства. Для таких случаев разработана специальная психотерапия — межличностная и социальная ритмотерапия, IPSRT.
Мы всегда индивидуально рассматриваем ситуацию. Например, если вы работаете в ночную смену, меры и рекомендации будут иными. Но если говорить о норме, то, конечно, подобный график нельзя назвать физиологичным.

Что делать, если тревожно даже во сне?
В последние несколько лет стала замечать, что тревога за прошедший день или из-за предстоящих событий перетекает в ночное время: я сплю и одновременно прокручиваю ситуации в голове по кругу. Мне может всю ночь сниться, как я сдаю один и тот же экзамен или выполняю одну и ту же задачу, причем беспокойно и нервно.
Хотя я стабильно ложусь в 22:00 и встаю в 06:00, днем в обед начинает клонить в дремоту. Иногда удается провалиться в сон, но все реже и реже. Как убрать тревожность из сна и научиться нормально спать?
Тревожность любит проявлять себя во время сна. Она отражает общее психоэмоциональное состояние. То, что вы описываете, характерно для тревожных расстройств.
Предназначение тревоги — защита человека, поэтому организм будет до последнего не давать погрузиться в сон или сделает его поверхностным и прерывистым. Такое свойство закрепилось в человеке эволюционно.
Чтобы восстановить сон, вас нужно спасти от тревоги. Этим как раз занимаются психиатры и психотерапевты. Психологи тоже могут помочь на этапе психотерапии. Но на этапе диагностики все-таки нужен врач-психиатр. Выбор терапии будет зависеть от диагностической принадлежности тревоги.

Как перестать есть по ночам?
Муж просыпается по ночам, ест и опять ложится спать — и так несколько раз за ночь. Это длится уже много лет и вошло в семейные шутки, но я вижу, что это его мучит.
Есть пищевое расстройство, связанное со сном, — sleep-related eating disorder, SRED. При этом расстройстве человек может совсем не помнить, что ночью вставал и ел, либо он может иметь только обрывочные воспоминания об этом. Походы на кухню чаще отмечаются в первой половине ночи.
Важно, что в момент приема пищи человек спит и не осознает происходящего. Поэтому он может съесть несъедобные и даже опасные продукты, например замороженный полуфабрикат или чистяще-моющие средства. Для постановки диагноза SRED и назначения лечения необходимо посещение сомнолога. Если в вашем городе нет такого специалиста, можно обратиться к неврологу. До визита к врачу спрячьте все потенциально опасные продукты.
Если же человек помнит о своих походах на кухню, то речь идет о синдроме ночной еды. Это вариант расстройства пищевого поведения, он не относится к собственно расстройствам сна. При этом синдроме человек сознательно ест в позднее вечернее время или во время ночных пробуждений, так как считает, что на голодный желудок он не заснет или будет плохо спать.
За ночь потреблется более 25% суточного рациона. Завтрак при синдроме ночной еды часто пропускается, человек обычно не хочет есть до обеда. Для таких людей характерно подавленное настроение, особенно ближе к вечеру. Диагноз ставит психиатр на очной консультации. Лечение синдрома ночной еды — когнитивно-поведенческая психотерапия и фармакотерапия.

Почему у пожилых людей портится сон?
Маме 76 лет. Очень плохо спит. Даже если засыпает в 22—23, то просыпается часа через два, и все. Спать не хочет. Как будто выспалась. Может полежать-подремать до четырех-пяти утра. Но ведь этого мало. Даже если засыпает позже 12 ночи, ситуация аналогичная. Таблетки помогают слабо.
В анамнезе высокое давление — утром принимает лекарства от него, от мерцательной аритмии и высокого холестерина. Всегда спит с открытым окном, комната проветрена. Что не так? Как помочь?
Для людей старше 65 может быть достаточно спать пять-шесть часов в сутки. С возрастом сон действительно становится более поверхностным. На его качестве негативно сказывается пассивный образ жизни. Часто пожилые люди много времени проводят днем, сидя или лежа перед телевизором. И в это время они периодически погружаются в сон. Фактически пожилой человек за это время высыпается днем, поэтому заснуть ночью бывает проблематично.
Основная рекомендация — более активный дневной образ жизни: прогулки, ходьба, бассейн, дача, домашнее цветоводство, гости, внуки, друзья, хобби, знакомства. Пожилые люди могут редко выходить из дома, особенно зимой. Недостаток солнечного света днем сбивает циркадные ритмы и плохо сказывается на качестве сна. Необходимо ежедневно бывать вне помещения.
Дополнительный фактор, ухудшающий циркадную регуляцию в пожилом возрасте, — катаракта. Помутневший хрусталик плохо пропускает лучи света, что дезорганизует внутренние биологические часы. Диагностикой и лечением катаракты занимаются окулисты.
Еще одна частая проблема, возникающая в пожилом возрасте из-за возрастной слабости мышцы ротоглотки, — обструктивное апноэ сна. Синдром обструктивного апноэ сна, СОАС, — это осложнение храпа, при котором происходят периодические остановки дыхания во сне по причине смыкания стенок глотки. При этом не обязательно иметь лишний вес, хотя он повышает риск развития апноэ в любом возрасте. Остановки дыхания могут будить человека. Обследоваться на СОАС можно у терапевтов и сомнологов. Основной метод диагностики — полисомнография. Но из-за высокой цены и возможного отсутствия аппарата врачи могут прибегнуть к другим методам обследования: респираторному и кардиореспираторному мониторингу, мониторинговой пульсоксиметрии.
Также стоит посмотреть инструкции к принимаемым мамой препаратам: возможно, у них есть побочный эффект в виде бессонницы. Самостоятельно отменять назначенные препараты ни в коем случае нельзя. Но если обнаружите, что некоторые из них способны негативно влиять на сон, обсудите с врачом перенос приема на более раннее время или замену препарата.
Что касается снотворных, то у назначения таких средств в пожилом возрасте есть особенности, поэтому нужно обязательно консультироваться с врачом перед их приемом. Все эффективные снотворные препараты продаются по рецепту.
Врач может назначить мелатонин пациентам в возрасте 65+ для коррекции инсомнических нарушений. Но принимать его нужно за два часа до предполагаемого времени сна, а рекомендуемую дозу 3 мг, вероятно, придется снизить. Желательно найти мелатонин, который зарегистрирован как лекарственное средство, а не как БАД, так как концентрация вещества в последнем может существенно различаться от таблетки к таблетке. В любом случае перед его приемом необходима консультация врача.

Помогут ли отпуск и мелатонин выспаться?
Просыпаюсь три-четыре раза за ночь, после сна не чувствую себя отдохнувшей. Сейчас в отпуске, была на море, но сплю по-прежнему плохо. Мечтаю проспать восемь часов без перерыва. Принимала в том числе мелатонин. Выполняю все рекомендации по гигиене сна. Планирую пройти лечение по программе восстановления биоритмов сна. Какие могут быть рекомендации?
Частые пробуждения с отсутствием чувства отдыха после сна могут встречаться при инсомнии, синдроме обструктивного апноэ сна, синдроме периодических движений конечностей во сне. В зависимости от диагноза эффективные меры будут различаться. Чтобы подобрать адекватную терапию, необходимо посетить врача-сомнолога. К сожалению, отпуск, море и мелатонин нельзя назвать эффективной терапией ни при одном из указанных выше возможных расстройств.
Мелатонин не показан для терапии хронической инсомнии. Он может быть назначен при циркадных нарушениях и при бессоннице в некоторых случаях у пожилых людей. Но большинство ведущих руководств по терапии бессонницы не рекомендуют использовать мелатонин: нет убедительных данных о его эффективности и безопасности в случае продолжительного приема.
Соблюдение гигиены сна схоже с выполнением требований гигиены полости рта. Мы все чистим зубы, чтобы они были здоровыми. Но если у нас заболит зуб, то гигиена ситуацию не спасет, понадобится стоматолог. Тем не менее мы не прекратим чистить зубы. Со сном так же: нужно придерживаться правил гигиены сна на постоянной основе, а при расстройствах сна нужна дополнительная терапия.
Вызывает подозрение название программы, которую вы планируете пройти. В специальной литературе я подобных названий не встречала. Есть хронобиологические меры для терапии циркадных нарушений или для применения в комплексном лечении инсомнии.
Основной метод лечения бессонницы — когнитивно-поведенческая терапия инсомнии. В нее может быть включен хронобиологический компонент. Если вы имели в виду эту программу и врач подтвердил диагноз «инсомния», тогда вы все планируете верно. Если нет — начните с консультации у специалиста.

Как улучшить сон при СДВГ?
У меня режим крутится кувырком, то днем сплю, то наоборот. Пробовал мелатонин, не помогло. Как нормализовать режим сна? У меня СДВГ, так что время от времени ложусь сильно позже, чем привык. Еще я в эмиграции, поэтому заняться особо нечем.
Эмиграция — серьезный стресс. Позаботьтесь о себе. Начните восстановление режима с выбора ежедневного времени пробуждения в будни и выходные, чтобы успевать выполнять все свои задачи. Время подъема должно быть одинаковым все семь дней. Попросите родных или друзей будить вас по утрам лично или звонком по телефону. Поделитесь с ними проблемой и попросите быть корректными, но настойчивыми.
После пробуждения не лежите в постели. Сразу же открывайте шторы, впускайте в комнату естественный свет. Начинайте день активно, даже если хочется вновь лечь спать. Дневная сонливость имеет циклическое течение: то наваливается, то отступает. Боритесь с ней активно — физическими упражнениями, интенсивной ходьбой.
Распланируйте свой день по графику. Ешьте только днем в определенные часы. Старайтесь не находиться в темном помещении и в уединении и более активно общайтесь. Посещайте фитнес-центр, бассейн. За два часа до предполагаемого времени сна примите согревающий теплый душ или ванну. Это позволит увеличить теплоотдачу и снизить температуру тела, что поможет засыпанию.
За час до сна уберите гаджеты, чтобы не подвергаться воздействию синего спектра света, который излучают экраны смартфонов, ноутбуков, компьютеров. Приглушите свет. Ночью спите в полной темноте, используйте шторы, блокирующие свет, или маску для сна. Откажитесь от приема кофеиносодержащих продуктов и напитков за пять-шесть часов до предполагаемого времени сна.
Если после применения указанных мер наладить режим сна не удастся, обратитесь за помощью к сомнологу.

Стоит ли верить трекерам сна?
Помогают ли умные часы реально отслеживать, сколько ты спал? Можно ли с их помощью улучшить качество сна?
С помощью встроенного акселерометра, реагирующего на движения тела, такие часы могут определить время, когда вы легли и когда встали с постели. Если хотите проследить за режимом своего сна, возможно, есть смысл ориентироваться на эти показатели.
Но для изучения и объективной оценки сна в сомнологии используют полисомнограф. Сравнительные исследования результатов различных моделей умных часов и полисомнографов говорят, что сейчас не существует потребительских гаджетов, которые могли бы безошибочно исследовать сон.
Трекеры измеряют движения, а не электроэнцефалограмму, следовательно, не могут достоверно отличить поверхностный сон от глубокого. Надзорные органы не относят их к устройствам диагностики, лечения и профилактики заболеваний, поэтому они не проходят строгого контроля и калибровки, в отличие от медицинского оборудования.
Более того, гаджеты могут ухудшить сон. С ростом их популярности в медицине появился неофициальный термин «ортосомния» — навязчивое стремление к идеальному сну по данным трекеров. Он вошел в обиход по аналогии с орторексией, которая обозначает нездоровую озабоченность здоровым питанием.
Чрезмерное доверие к неточным данным трекеров может убедить человека в несуществующих проблемах со сном. Тревога и беспокойство, возникающие по причине низких оценок сна от часов, способны негативно сказаться на здоровье. Иногда люди приходят к врачу с жалобами на поверхностный сон, не сообщая, что эту информацию им выдал трекер, и получают рецепт на снотворное. В итоге человек страдает от несуществующей проблемы и принимает совсем не нужное ему лекарство.