«Бояться нужно не новых вирусов, а хронических болезней»: вопросы эпидемиологу Антону Барчуку
Поговорили с Антоном Барчуком — эпидемиологом, кандидатом медицинских наук.
Вы узнаете, чем занимаются эпидемиологи, от каких болезней сейчас люди умирают чаще всего, что делать, чтобы их избежать, и можно ли больше не опасаться коронавируса.
Что вы узнаете
- Чем занимаются эпидемиологи?
- Чем работа эпидемиологов полезна для конкретных людей?
- Об эпидемии каких заболеваний сейчас можно говорить? Стоит ли бояться инфекций или другие болезни опаснее?
- Откуда берутся новые инфекции?
- Какие факторы влияют на распространение инфекций? Например, почему смертность от COVID-19 в разных странах была разной?
- В России, на ваш взгляд, успешно справились с эпидемией?
- Что сейчас происходит с пандемией COVID-19?
- Может ли отказ от вакцин ухудшить ситуацию с инфекциями?
- Что сделать, чтобы не заболеть раком или другими опасными неинфекционными болезнями?
- Чем отличается работа эпидемиологов в разных странах?
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Чем занимаются эпидемиологи?
Эпидемиологи не изучают исключительно болезни или эпидемии, как многие ошибочно думают. Современная эпидемиология — наука про методологические подходы к количественной оценке всего, что связано со здоровьем и медициной. В том числе в ее интересы входят инфекционные и неинфекционные заболевания.
Эпидемиология — это популяционная наука, чаще всего единица изучения — человек. Проводя исследования, данные собирают по каждому человеку в популяции, суммируют и делают выводы о причинно-следственных связях. Потом эту информацию используют, чтобы делать выводы о факторах риска болезней или оценить эффективность лечения.
То есть эпидемиология оперирует цифрами и данными для оценки распространения заболеваний, факторов их риска, медицинских и немедицинских способов их предотвращения и так далее.
Существуют предметные области эпидемиологии, которые занимаются конкретными заболеваниями или факторами риска в конкретных областях, например эпидемиология инфекционных болезней или факторов риска болезней на производстве.
Так, есть специалисты, которые работают с диабетом, сердечно-сосудистыми или онкологическими заболеваниями, как я. Я в прошлом онколог, а сейчас занимаюсь эпидемиологией онкологических заболеваний. Есть разделы эпидемиологии, близкие к социологии, где изучают вопросы здоровья в различных обществах.
По большому счету современная эпидемиология задает рамки для многих других областей знаний. Например, современная доказательная медицина во многом строится на исследованиях, проводимых с использованием методов эпидемиологии и биостатистики — двух сфер, которые сильно пересекаются.
Эпидемиологи занимаются разработкой дизайна исследований для оценки эффективности медицинских вмешательств: лекарств, операций и всего остального, что используют для профилактики и лечения болезней, улучшения качества жизни людей. Биостатистика же помогает проводить обработку данных, полученных в результате таких исследований, оценивать качество этих данных.
Если обобщить, то современные эпидемиологи — это не специалисты по конкретным заболеваниям, а скорее специалисты по планированию исследований, касающихся здоровья, в интерпретации их результатов.
Корни эпидемиологии — в медицине, но сейчас она прорастает в количественные научные методы, анализ данных. Врачам нужно принимать решения по множеству вопросов: существует огромное количество заболеваний, внутри них много групп людей с разными характеристиками. Для принятия решений нужно опираться на исследования, которые кто-то должен планировать и проводить.
Это касается всего: от простых вопросов на уровне отдельного пациента до глобальных проблем, касающихся разных стран и даже всего земного шара. Например, носить маски или нет, делать вакцинацию или нет, отказываться от курения или нет.
Эпидемиологи планируют исследования, помогающие получить нужные данные, обсуждают результаты и то, можно ли эти доказательства использовать для принятия решений.
Чем работа эпидемиологов полезна для конкретных людей?
Современная эпидемиология как наука сформировалась только в 20 веке. До этого люди в основном умирали либо от неестественных причин, например голода или войн, либо от инфекций.
Когда все чаще стали выявлять неинфекционные заболевания, в частности связанные со старением населения, все усложнилось. Их причины менее понятны, причинно-следственные связи сложнее построить простым наблюдением за пациентами, для этого нужно проводить отдельные исследования, правильно собирать данные.
Самый хороший пример — изучение связи курения и рака легкого, когда доказательства получали десятилетиями. Раньше считали, что курение — это безопасно, обычная привычка. Много времени понадобилось, чтобы доказать, что оно, по сути, причина новой эпидемии рака легкого.
Здесь важно, что, если человек курит, у него рак легких не появится на следующий день, в отличие от инфекции, которая проявится уже через 3—5 дней после контакта.
Когда эпидемиологи доказали, что курение вызывает рак легкого, это вызвало изменения на глобальном уровне. Сейчас везде, в том числе в России, есть государственные программы по борьбе с курением. Это снижает смертность от рака легкого и ряда других заболеваний.
Значит, мы увеличиваем продолжительность жизни на уровне всей популяции. Но чтобы начать это делать, понадобились десятки лет и тысячи публикаций результатов эпидемиологических исследований.
Сейчас, например, кроме уже распространенных заболеваний — сердечно-сосудистых, онкологических, диабета — растет число случаев деменции в пожилом возрасте. Как с этим бороться, какие причины — выяснить сложно, для этого нужны длительные эпидемиологические исследования. Есть отдельное направление эпидемиологии, которое изучает, как события в течение жизни влияют на различные исходы в конце, — life course epidemiology.
Современные эпидемиологии нужны, когда есть множество факторов болезней и трудно определять причинно-следственные связи. Если болезни и смерти, как в Средневековье, связаны с банальными инфекциями и войнами, от современной эпидемиологии уже мало толку.
Эпидемиология — один из инструментов улучшения качества и продолжительности жизни людей.
Если смотреть в целом, главное достижение эпидемиологии — то, что решения в медицине принимают на основе исследований и данных.
Например, появляется лекарство от какой-либо болезни. Дальше нужно пройти несколько этапов исследований, чтобы доказать, что этот препарат работает у человека. После получения первых данных нужно провести еще несколько исследований, чтобы оценить, какие у лекарства эффекты, насколько оно продлевает жизнь и улучшает ее качество. Этим должны заниматься люди, владеющие методами клинической эпидемиологии.
Потом на основании исследований врач решает, какое лечение назначить конкретной группе пациентов. Он не просто тупо следует рекомендациям, а должен адаптировать полученные данные, ведь ответить на все вопросы в исследованиях невозможно.
Если нет эпидемиолога — нет человека, который сделает исследование, нет данных. Нет данных — врач не может адекватно принимать решения. То есть можно нанести здоровью людей больше вреда, чем пользы.
Например, в начале пандемии стали использовать лекарства, которые не проходили необходимые этапы исследований. Так делали даже в тех странах, где обычно каждый препарат проходит все ступени испытаний.
Это привело к плачевным последствиям: применяли вредные лекарства, которые не только не помогали, но и приводили к осложнениям и побочным эффектам.
Еще пример: в России в гражданский оборот были запущены вакцины от коронавируса до завершения клинических исследований. Эффективность основной вакцины, «Спутника V», была доказана. Но по всем остальным данных до сих пор нет. Естественно, это подрывает доверие к институту создания вакцин.
Сейчас в большинстве случаев любая технология, которую будут использовать в медицине, — от лекарств до гаджетов — должна проходить стандартный процесс подтверждения эффективности и оценку безопасности. Без этого в западных странах ничего не попадет на рынок. Все еще есть вопросы к качеству и результатам отдельных исследований, но с исследованиями на руках мы обсуждаем не только мнения, но и данные.
Об эпидемии каких заболеваний сейчас можно говорить? Стоит ли бояться инфекций или другие болезни опаснее?
Тренды в России, США и Европе немного различаются, но глобально сейчас самые частые заболевания связаны со старением населения.
Люди стали меньше умирать от инфекций, потому что появились антибиотики и изменился образ жизни: мы пользуемся холодильниками, моемся, у нас есть доступ к средствам гигиены. Развита базовая медицина, которая предотвращает ряд смертей. Например, во многих странах резко снизилась младенческая и материнская смертность.
Еще один важный момент — предупреждение инфекционных заболеваний с помощью вакцин. Вакцинопрофилактика помогает контролировать многие из них.
Соответственно, во всем мире наблюдается тенденция к старению населения, становится все больше людей старшего возраста.
В итоге спектр болезней, которые приводят к инвалидности и смертности, изменился. Сейчас это в основном онкологические и сердечно-сосудистые заболевания.
Еще одна глобальная проблема — диабет и другие метаболические расстройства. Также постепенно увеличивается число людей с когнитивными нарушениями.
Кроме того, растет число заболеваний опорно-двигательного аппарата — это, конечно, не сильно увеличивает смертность, но снижает качество жизни.
Структура инфекционных заболеваний тоже изменилась. Основная причина смертности среди них — респираторные инфекции. Люди довольно часто погибают от пневмоний и других болезней дыхательных путей, вызванных разными вирусами и бактериями. Но инфекции теперь не занимают первые строчки в причинах смертности.
Правда, некоторые инфекции становится все сложнее лечить из-за резистентности к антибиотикам, приходится использовать следующие поколения препаратов, которые могут быть более токсичными. Опять же, стало больше пожилых людей, а у них выше риск инфекционных заболеваний и выше вероятность умереть от них. Это хорошо было видно в пандемию COVID-19.
Проблема с резистентностью, то есть устойчивостью бактерий к антибиотикам, возникла из-за того, что эти препараты часто используют без показаний. Так появились штаммы микроорганизмов, устойчивые к лечению.
Теперь надо разбираться, что сделать, чтобы не появился новый штамм, который невозможно будет вылечить.
Стоит отметить, что в настоящее время усиливается роль хронических инфекционных болезней, приводящих к проблемам не сразу, а через некоторое время. Сюда можно отнести ВИЧ-инфекцию, а также те, что являются факторами риска других заболеваний. Это, например, вирус папилломы человека, увеличивающий риск рака шейки матки.
Эпидемиологи стали обращать больше внимания на психическое здоровье, а сложности с проведением исследований в этой области связаны в том числе со сложностью объективной оценки многих состояний.
Исследования в области эпидемиологи могут касаться социальных явлений, которые напрямую влияют на здоровье. Так, проводят исследования скрининга насилия со стороны близких людей — intimate partner violence, домашнего насилия в отношении пожилых и других уязвимых групп. Эпидемиология все больше начинает распространяться в междисциплинарные области, связанные со здоровьем.
Основные причины смерти в Российской Федерации для обоих полов и всех возрастов за 2019 год
| Причина | Смертей на 100 тысяч человек |
|---|---|
| Ишемическая болезнь сердца | 385,8 |
| Инсульт | 224,3 |
| Рак легкого, бронхов и трахеи | 37,3 |
| Кардиомиопатия, эндокардит, миокардит | 37,1 |
| Болезнь Альцгеймера и другие деменции | 33,3 |
| Цирроз печени | 31,2 |
| Колоректальный рак | 29,2 |
| Самоубийство | 25,1 |
| Хроническая обструктивная болезнь легких | 25,1 |
| Респираторные инфекции | 22,2 |
Основные причины смерти в Российской Федерации для обоих полов и всех возрастов за 2019 год
| Причина | Смертей на 100 тысяч человек |
| Ишемическая болезнь сердца | 385,8 |
| Инсульт | 224,3 |
| Рак легкого, бронхов и трахеи | 37,3 |
| Кардиомиопатия, эндокардит, миокардит | 37,1 |
| Болезнь Альцгеймера и другие деменции | 33,3 |
| Цирроз печени | 31,2 |
| Колоректальный рак | 29,2 |
| Самоубийство | 25,1 |
| Хроническая обструктивная болезнь легких | 25,1 |
| Респираторные инфекции | 22,2 |
Откуда берутся новые инфекции?
Новые инфекционные болезни всегда появлялись и появляются, просто коронавирус стал причиной пандемии, а другие — нет.
Эпидемиология — вероятностная наука. Мы занимаемся оценкой рисков. Эпидемии — это недетерминированный, то есть неопределенный процесс, где ничего нельзя предсказать на 100%.
Нельзя говорить, что вот эта пандемия точно закончится через год, а новый вирус появится через два. Можно только рассматривать некие вероятностные сценарии. Еще одна сложность в том, что эпидемиологические данные показывают картину в среднем по популяции, иногда сложно ее перенести со стопроцентной уверенностью на конкретных людей.
Вероятность того, что появятся новые инфекции, конечно, есть. Но мы видим, что пандемии в истории человечества случаются нечасто. Я не думаю, что что-то похожее на COVID-19 повторится в ближайшие годы — хотя этого нельзя гарантировать.
Какие факторы влияют на распространение инфекций? Например, почему смертность от COVID-19 в разных странах была разной?
Я всегда это говорил и сейчас скажу: в начале пандемии нужно было просто транслировать учебник по эпидемиологии инфекционных заболеваний и объяснять людям, что происходит. Не выдумывать, не прогнозировать, а рассказывать, как все устроено.
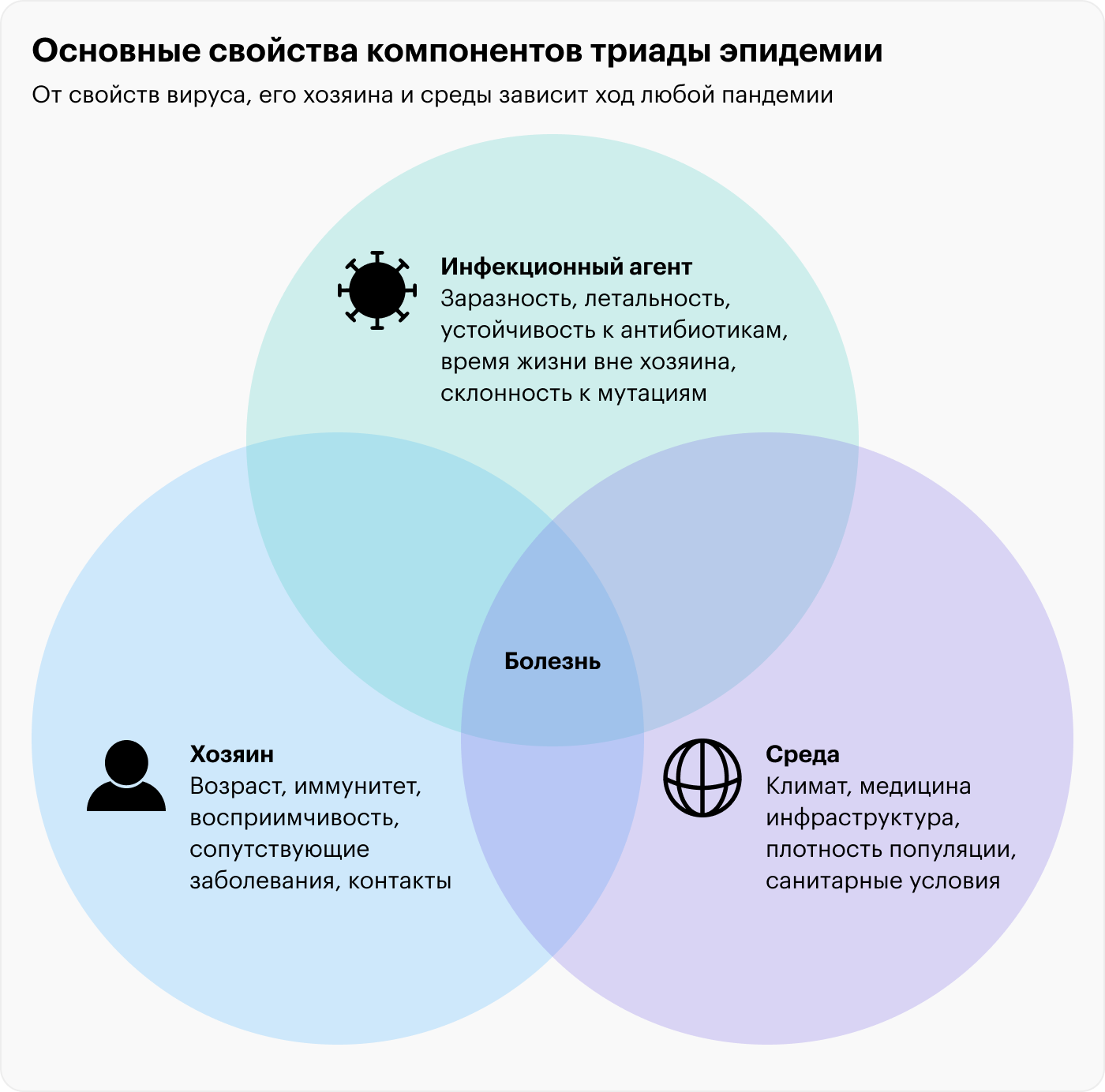
Существует триада эпидемии:
- Инфекционный агент, например коронавирус, со своими свойствами и строением.
- Среда, в которой он распространяется.
- Хозяин — в случае коронавирусной инфекции это человек.
Эти три компонента определяют, как развивается эпидемия. Например, если мы знаем свойства коронавируса, то можем рассчитать, с какой скоростью он будет распространяться в идеальных условиях, когда ему ничего не мешает.
Скорость распространения зависит и от среды. Простой пример: среди людей, которые общаются в плотно населенном городе, вирус будет распространяться быстрее, чем в деревне.
Летальность агента будет зависеть от того, как он взаимодействует с хозяином. Например, смертность от коронавируса была намного выше, чем от других респираторных вирусов — из-за этого нельзя было ничего не делать.
Все меры, которые вводили в начале пандемии, связаны с тем, чтобы изолировать людей и изменить среду. Ничего другого тогда нельзя было сделать: не было вакцины и лекарств, мы никак не могли повлиять ни на вирус, ни на хозяина. Единственный способ был воздействовать на среду, чтобы замедлить распространение вируса и уменьшить число новых случаев заражения.
На втором этапе появилась вакцина, изменились свойства хозяина, теперь он как минимум стал защищен от тяжелой болезни.
Начал меняться и сам вирус, изменились его свойства. Появились новые штаммы, которые, по всей видимости, стали в итоге менее летальны, хотя и быстрее распространялись. Но об этом сложно судить, так как в популяции стало больше переболевших и вакцинированных людей — возможно, мы теперь просто лучше защищены.
От свойств вируса, его хозяина и среды зависит ход любой пандемии. В каждый ее момент нужно рассматривать все три компонента.
Состояние популяции и среды, в том числе наличие тех или иных локдаунов, во многом определило исход пандемии в каждой отдельной стране — сколько людей там переболело и погибло.
В России, на ваш взгляд, успешно справились с эпидемией?
Есть данные о том, что избыточная смертность в России в период пандемии составила более миллиона человек. Избыточная смертность — это количество людей, которые не должны были умереть в этом году, но умерли. Второй такой России нет, поэтому нельзя точно сказать, много это или мало.
Если смотреть по соотношению с численностью населения, то, например, в Финляндии избыточная смертность была в восемь раз ниже. Есть страны, где она тоже была довольно большой, как в России, например Индия и многие восточноевропейские страны.
Нельзя сказать, что у нас было очень плохо, но точно могло быть лучше. Другой вопрос — с чем это связано. Обычно принято ругать только правительство за то, что оно не ввело нужные меры или ввело не тогда, когда было нужно.
На самом деле многое зависело и от поведения людей. В ряде скандинавских стран не вводили локдаун, но там люди сами изолировались и меньше контактировали друг с другом.
Сыграло роль и отношение к вакцинации от коронавирусной инфекции — эпидемиологам еще предстоит изучить вопрос, насколько сильно оно повлияло.
Например, в России отношение к вакцинации было полярным. У многих людей появились страхи — это вопрос коммуникации, его нужно решать. В будущем будет появляться все больше вакцин для взрослых, важно, чтобы люди не отказывались массово делать прививки.
Что сейчас происходит с пандемией COVID-19?
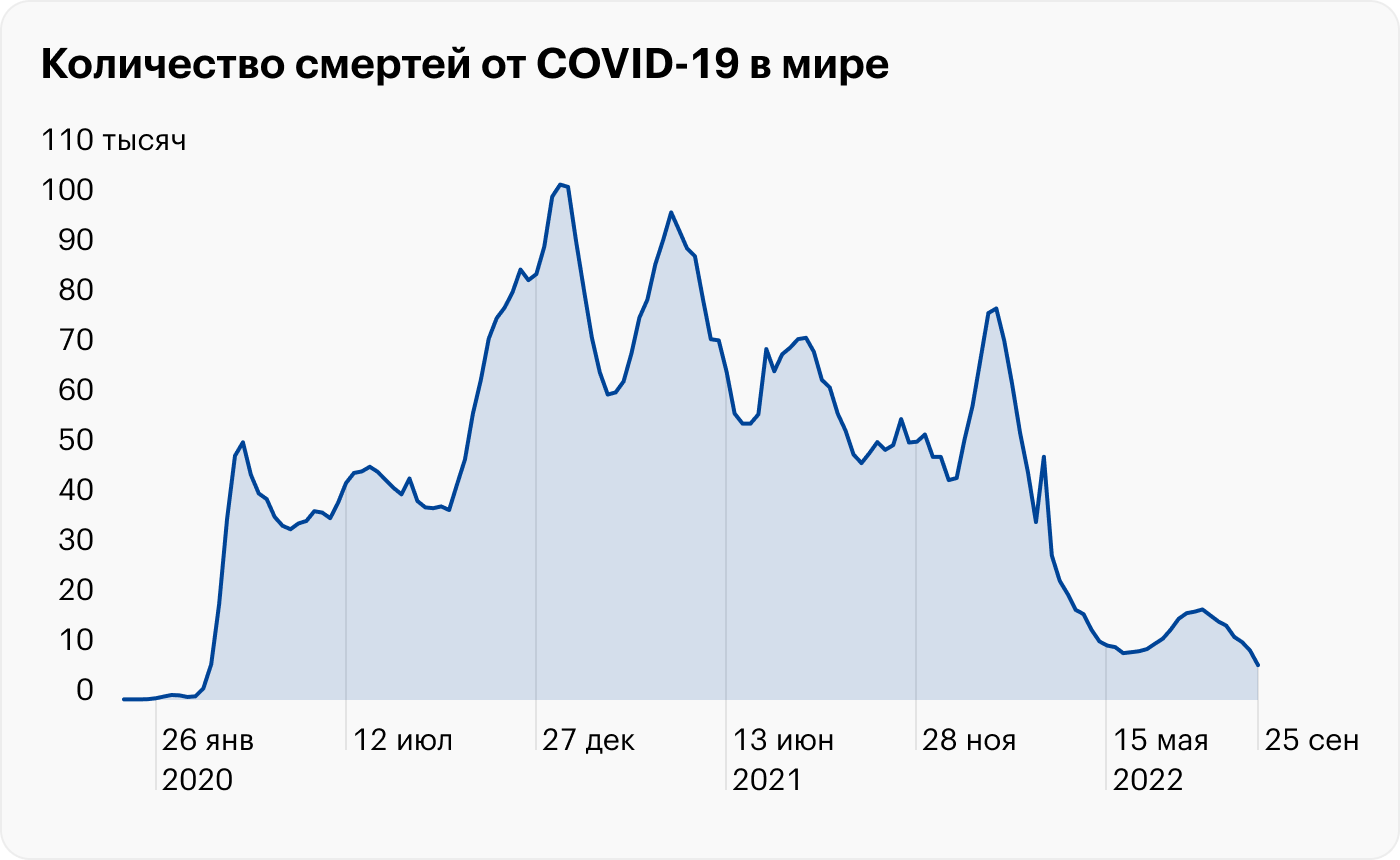
Мы сейчас пришли к новому этапу пандемии COVID-19. У нас была первая — острая фаза. В этот период на всем земном шаре никто ни разу не сталкивался с коронавирусом. Это вызывало проблемы из-за его высокой летальности: условно на 1000 заболевших взрослых человек погибало 8—10. Это очень много.
Сейчас мы прошли острую фазу, практически все люди либо вакцинировались, либо переболели, либо и то и другое. Теперь вирус распространяется в популяции, где почти у всех есть защита. Люди по-прежнему болеют, но уже не умирают в таких количествах. К сожалению, в популяции остаются люди, у которых все еще высокий риск смерти при инфекции.
Соответственно, на какое-то время это состояние сохранится. Коронавирус никуда не денется, он будет с нами уже всегда — в том или ином виде. Основной вопрос сейчас — как долго держится защита от него.
Защита от заражения точно не долгая, потому что люди болеют повторно. Важна защита от тяжелого течения болезни. Грубо говоря, никто сейчас не боится респираторных вирусов, потому что от них люди умирают не так часто. Станет ли коронавирус еще одним таким респираторным вирусом? От этого зависит и отношение к вакцинации: нужна ли она, как часто, всем или только группам риска. Это главные вопросы, на которые пока нет четких ответов.
Мы знаем, что дополнительная вакцинация, скорее всего, снижает риск заболеть и умереть, но в абсолютном исчислении это уже не такое снижение рисков, как после первичной вакцинации. Из-за этого мы не видим сейчас глобальных программ по ревакцинации населения.
Мы не знаем, будут ли вакцины, которые используют сейчас, эффективны против новых штаммов COVID-19. Пока все работает, но что будет дальше? Это требует постоянного наблюдения и изучения.
Может ли отказ от вакцин ухудшить ситуацию с инфекциями?
Люди, которые не вакцинируются, есть и будут всегда, во всех странах, вопрос — сколько их.
Если говорить о коронавирусе, то теперь вакцинация не будет сильно влиять на распространение вируса, больше на риски конкретного человека. Тут вопрос — нужно ли вакцинироваться три-четыре раза или нет, пока не ясно.
Противников вакцинации от COVID-19 было относительно много, с ними нужно спокойно разговаривать, объяснять, как работает вакцинация, потому что, как я уже сказал, нас ждут новые способы вакцинопрофилактики других заболеваний. Не хочется, чтобы опять возникли такие проблемы с охватом населения вакцинами.
Уже существуют эффективные вакцины от многих заболеваний для детей. Если родители будут отказываться от вакцинации детей, нас ждет возвращение инфекций, последствия которых можно предотвратить. Будут вспышки забытых заболеваний. У нас достаточно проблем со здоровьем, чтобы не создавать себе новые там, где мы от них уже избавились.
Что сделать, чтобы не заболеть раком или другими опасными неинфекционными болезнями?
Я занимаюсь эпидемиологией онкологических заболеваний. Все люди хотят знать, заболеют ли они раком или нет.
Важно не думать о своем здоровье так: «Если я буду курить или пить — у меня точно будет рак, если не буду курить или пить — у меня точно не будет рака».
Не надо мыслить в таких категориях, стоит думать в категориях рисков и вероятностей. Например, у любого человека, который выходит из дома, есть риск попасть в дорожно-транспортное происшествие. При этом его можно снижать — например, не перебегать дорогу на красный свет.
С болезнями так же. Не существует — за очень редким исключением — стопроцентного отсутствия рисков какого-либо заболевания.
Важно работать над тем, чтобы снизить свои риски заболеть. Если человек будет заниматься спортом, меньше пить и не курить, он сильно уменьшит вероятность серьезной болезни, которая станет причиной преждевременной смерти.
Условно говоря, среди курящих рак будет выявлен в среднем у 80 людей из тысячи. А у некурящих — только у четырех из тысячи. Меньше шансов попасть в эту группу.
То же касается медицины: не надо относиться к ней как к способу излечить все болезни, спасти всех от всего плохого, связанного со здоровьем. Эффективность методов лечения и лекарств тоже вероятностная история, они не работают на 100%.
Бывает, что врачи все делают правильно, мы получаем самые эффективные лекарства, но ничего не помогает. Но задача медицины — и врачей, и новых лекарств — максимально снизить вероятность плохого исхода, связанного со здоровьем.
Важно понимать, что этот исход — не только продолжительность, но и качество жизни. Современные подходы к лечению могут это сделать для многих болезней. Главное, чтобы они применялись там, где действительно нужны. Излишние медицинские вмешательства — тоже плохо. Качество жизни — это не всегда про лекарства и инновации, мы это теперь понимаем.
Чем отличается работа эпидемиологов в разных странах?
В России нет школы современной эпидемиологии. В других странах это университетская наука, есть большие факультеты, в рамках которых существуют департаменты эпидемиологии или биостатистики. Эти две дисциплины всегда идут вместе.
Есть страны, где эпидемиология сильно развита. Там много эпидемиологов, они специализируются на отдельных областях или уходят в методологию, обсуждают новые методы проведения исследований.
В России принято считать, что эпидемиологи занимаются распространением инфекционных заболеваний, они традиционно ассоциируются с инфекционистами, а теперь и с вирусологами. Но это только маленький кусочек работы некоторых эпидемиологов, которые специализируются на конкретной области.
Эпидемиолог у нас — это врач в больнице, который, условно говоря, делает мазки и следит за тем, чтобы не было инфекций. Часто это не ученый.
В ряде стран развита фармакологическая индустрия, например в США и Европе. Многие современные клинические исследования новых препаратов подразумевают эпидемиологические дизайны. У нас, к сожалению, эта сфера развита плохо.
Самое последнее громкое российское исследование эффективности препарата — исследование вакцины от коронавирусной инфекции «Спутник V», опубликованное в авторитетном научном журнале. Но даже к нему возникло множество вопросов.
В целом, если заглянуть в крупные зарубежные медицинские журналы, там будут только единичные публикации от российских авторов. У нас методологией и дизайном исследований не занимаются.
Кстати, во многих странах, в отличие от России, эпидемиология — не медицина. В европейских странах и США эпидемиологи — не врачи. У них может быть медицинское образование, но чаще это люди без него, которые хорошо разбираются в анализе данных.
Конечно, таким специалистам обязательно нужно взаимодействовать с врачами. Если аналитика посадить анализировать медицинские данные, он может прийти к ошибочным выводам из-за непонимания предметной области. Например, я по первой специальности — онколог, потому что нужно понимать сферу, в которой работаю.
С другой стороны, у обычного врача нет понимания методов современной эпидемиологии, близких им количественных и качественных методов социологии или обработки данных, биостатистики, а это важно в современных исследованиях о здоровье.
Не так давно в России на базе Европейского университета в Санкт-Петербурге мы запустили Центр междисциплинарных медицинских исследований, а на базе университета ИТМО — магистратуру по наукам общественного здравоохранения. Я считаю, что правильно развивать такие направления на базе вузов, у которых есть хороший бэкграунд в социологии, как в Европейском университете, или в работе с данными, как в ИТМО, а не на базе медицинских вузов.
Сейчас навык критической оценки данных — приоритет для современного эпидемиолога.
Запомнить
- Современные эпидемиологи — это не столько специалисты по конкретным заболеваниям, сколько специалисты по планированию исследований, касающихся здоровья, в интерпретации их результатов.
- В России нет школы современной эпидемиологии. В других странах это университетская наука, есть большие факультеты, в рамках которых существуют департаменты эпидемиологии или биостатистики.
- Сейчас самые частые заболевания связаны со старением населения. Это онкологические и сердечно-сосудистые болезни, диабет, деменция.
- Пандемии в истории человечества случаются нечасто. Вряд ли что-то похожее на COVID-19 повторится в ближайшие годы — хотя этого нельзя гарантировать.
- Ход любой пандемии зависит от свойств вируса, его хозяина и среды. Борясь с заболеванием, нужно учитывать все три компонента.
- Коронавирус никуда не денется, он будет с нами уже всегда — в том или ином виде. Основной вопрос сейчас — как долго держится защита от него.
- Если родители будут отказываться от вакцинации детей, нас ждет возвращение инфекций, последствия которых можно предотвратить.
- Если человек будет вести подвижный образ жизни, меньше употреблять алкоголь и не курить, он сильно уменьшит вероятность серьезной болезни, которая станет причиной преждевременной смерти.
- Главное достижение современной эпидемиологии — теперь решения в медицине принимают на основе различных исследований и данных.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov.