Зачем участвовать в клинических исследованиях при раке и как их найти
В 2017 году у Сергея диагностировали рак легкого.
После двух курсов химиотерапии опухоль уменьшилась, но потом выросла снова. Когда стало ясно, что лечение не помогает, врачи предложили Сергею бесплатное участие в клиническом исследовании препарата, который, возможно, победит его болезнь.
Я поговорила с Сергеем и врачами о том, как стать участником клинического исследования в России, почему это не имеет ничего общего с опытами над людьми и в чем преимущества такого решения для пациента.
В этой статье я расскажу, как устроены клинические исследования в онкологии, кому они подходят и в чем основные преимущества и риски для пациента.
Зачем нужны клинические исследования
С помощью клинических исследований врачи и ученые оценивают безопасность и эффективность новых лекарственных препаратов. Это справедливо не только для онкологии, но и для всей медицины. Каждое исследование лекарства состоит из четырех фаз.
В первой фазе проверяют безопасность препарата в целом. К участию в исследовании приглашаются здоровые добровольцы. Требования к ним простые: нет сопутствующих заболеваний, подходят по возрасту. За участие добровольцы получают деньги. Вознаграждение зависит от бюджетов компании-спонсора. Как правило, чем выше стоимость участия, тем больше рисков для испытуемого.
Во второй фазе оценивается эффективность, безопасность и оптимальная дозировка препарата при лечении того или иного заболевания. С этого момента участники исследования — пациенты с конкретной болезнью, у которых схожие жалобы, наследственность и другие параметры. Требования для участников отличаются в каждом исследовании. Пациентам уже не платят, но все анализы и лечение в рамках исследования для них бесплатны.
В третьей фазе исследовательская группа смотрит, насколько этот препарат лучше проверенных лекарств для лечения той же болезни. Здесь более жесткие критерии отбора пациентов. По результатам третьей фазы принимается окончательное решение — выводить препарат на рынок или нет.
Четвертая фаза начинается уже после регистрации препарата. По всему миру проводят дополнительные уточняющие исследования: ищут более редкие побочные эффекты, смотрят, у каких пациентов препарат наиболее эффективен, анализируют, насколько препарат экономически выгодней зарегистрированных лекарств и так далее.
Количество участников каждой фазы исследования определяет компания-спонсор. Оно зависит от многих факторов, например:
- что ученым уже известно о препарате;
- был ли опыт его применения в смежных сферах: например, некоторые лекарства пришли в онкологию из кардиологии;
- что ученые хотят выяснить в процессе исследования: общую выживаемость, время от постановки диагноза до прогрессирования заболевания и тому подобное.
От фазы к фазе количество участников исследования увеличивается. Критерии их отбора индивидуальны для каждого исследования: где-то участвуют люди с определенным видом рака, а где-то — с очень редкой мутацией при этом виде рака.
В исследовании, куда пригласили Сергея, участвовали неоперабельные пациенты с немелкоклеточным, плоскоклеточным раком легкого или с аденокарциномой легкого. С метастазами или без — значения не имело.
Каждое исследование предполагает определенный способ введения лекарства: таблетки, разные виды инъекций, имплантируемые системы доставки препаратов. Вне зависимости от способа введения пациента подробно инструктируют о графике приема лекарства и просят вести дневник, где нужно описывать самочувствие в течение дня. Это помогает лучше понять, как действует препарат на конкретного пациента.
Перед стартом каждое исследование проходит проверку. Эксперты по этике оценивают потенциальную пользу исследования, насколько оно угрожает правам человека или нарушает их. Только после всестороннего одобрения исследование может быть запущено. Это помогает свести к минимуму риск для пациента нарваться на злого гения в лице ученого или целой фармкомпании.
Почему пациенту выгодно участвовать в клиническом исследовании
Когда я пишу эту статью, Сергей уже год лечится в рамках исследования. Каждые две-три недели он приезжает в клинику на капельницу и возвращается домой. Сергей говорит, что так ему нравится больше, чем ложиться в стационар каждые полгода, как было до исследования.
Вот в чем еще преимущества участия в клиническом исследовании для пациента.
Постоянный присмотр врача. Согласно протоколам клинических исследований, врач несет ответственность за пациента еще и перед компанией-спонсором, поэтому наблюдение в рамках исследования более пристальное. У пациента есть контакты не только лечащего врача, но и главного исследователя — пациент может звонить им в любое время, если вдруг ему станет плохо. Два контакта даются для того, чтобы пациент точно не остался без внимания специалиста.
Четкое соблюдение сроков лечения. Клиническое исследование — смоделированный идеальный мир, где все медицинские процедуры проводятся вовремя. Любые промедления могут сказаться на результате эксперимента, поэтому затягивать с исследованиями и консультациями — не в интересах врачей.
Пристальный контроль побочных эффектов. Если в обычной клинической практике врач может проигнорировать тошноту у пациента, то в рамках исследования он обязан отразить это в документах. Если он этого не делает, то нарушает стандарт проведения клинических исследований, рискует репутацией и, как следствие, исследовательской карьерой. Ни одна — даже самая незначительная — жалоба не останется без внимания, пациент незамедлительно получит помощь.
Бесплатное лечение. Все обследования и лечение в рамках клинического исследования бесплатны. Прописанный в протоколе перечень обследований оплачивает спонсор. Например, КТ, анализ крови, МРТ. Если что-то идет не так и пациенту нужны дополнительные процедуры, например гастроскопия, они оплачиваются за счет страховки, которая оформляется при подписании информированного согласия. При этом страховка покрывает расходы на обследования и процедуры в случае, когда ухудшение состояния пациента — результат действия исследуемого препарата. Лечение сопутствующих заболеваний, скажем, обострения гастрита, проводят в общем порядке — по ОМС или платно.
Компенсация транспортных расходов. Иногда пациентам оплачивается такси до клиники — это зависит от бюджета, выделенного компанией-спонсором на проведение исследования.
Кроме того, иногда пациенту дополнительно оплачивают самолет и проживание в гостинице, если он получает лечение не в стационаре. Это всегда прописывается в информированном согласии, а любые дополнительные вопросы можно и нужно задать врачу на консультации.
В среднем пациент, который лечится в рамках клинического исследования, экономит около 36 тысяч рублей в месяц. Сюда входит:
- Компьютерная томография: 20 000—25 000 ₽.
- Анализ крови: 2000 ₽ × 4 недели = 8000 ₽.
- Консультация онколога: 3000 ₽.
- 36 000 ₽
- в среднем экономит пациент, участвующий в клиническом исследовании
В общей сложности получается примерно 500 тысяч рублей в год. Это без учета стоимости самого препарата и транспортных расходов.
Насколько участие в клиническом исследовании комфортно для пациента
Клиническое исследование — своего рода тепличные условия для пациента. У него нет необходимости бежать рано утром в больницу, чтобы занять очередь за талончиком к врачу. Он не спрашивает себя, где искать деньги на лечение, что выбрать — дешевый дженерик или проверенный, но очень дорогой оригинал, ведь иногда стоимость препарата в месяц достигает нескольких сотен тысяч рублей. К слову, в рамках исследований почти всегда используются оригинальные препараты. И если вам, например, показан тамоксифен, можете быть уверены — это будет лучший тамоксифен на рынке.
Какие основные риски для пациента
Первый и главный риск — смерть. Многие пациенты относятся к этому философски: «Без лечения я умру точно, а исследование — шанс пожить еще».
Риск участия в исследовании становится ниже в зависимости от фазы клинического исследования. Например, в первой фазе у участника выше риск умереть от действия самого препарата. Поэтому исследования начинаются с чуть ли не гомеопатических дозировок, которые потом постепенно увеличиваются.
Иногда участники исследований переживают, что вместо настоящего препарата им могут дать плацебо. Это вещество без явных лечебных свойств, которое внешне и по вкусу напоминает лекарство.
Несмотря на отсутствие активных ингредиентов в плацебо, некоторые люди, принимающие его, чувствуют себя лучше либо ощущают «побочные эффекты». При этом плацебо на само заболевание никак не влияет, а вот избавить человека от симптомов может. Так, некоторые пациенты при приеме плацебо отмечают снижение болевого синдрома — настолько велика сила самовнушения. Плацебо могут вводиться со второй фазы клинических исследований.
В плацебо-контролируемых исследованиях все участники действительно делятся на две группы: одним дают исследуемый препарат, а другим — плацебо. Но исследования такого типа проводят только в случаях, когда заболевание не представляет прямой угрозы жизни и здоровью.
Рак в эту категорию не входит, поэтому применение плацебо вместо лекарства возможно только в двух случаях.
Пациент ушел в ремиссию. Ситуацию, когда симптомы у пациента значительно ослабевают либо вовсе исчезают, называют ремиссией. Считается, что выздороветь от рака целиком и полностью нельзя, длительная ремиссия и есть наилучший исход. По общепринятым стандартам в период ремиссии пациенту все равно показаны регулярные посещения врача для контрольных обследований: убедиться, что болезнь не вернулась. В ремиссии противоопухолевые препараты не вводятся. Если в клиническом исследовании принимают участие такие пациенты, врачи испытывают на них поддерживающие препараты без ярко выраженных побочных эффектов, чтобы оценить, каким образом они влияют на продолжительность ремиссии. В этом случае исследуемый поддерживающий препарат может заменяться на плацебо.
Исследуется вспомогательное лекарство. Плацебо-контролируемые исследования в онкологии могут организовывать, чтобы испытать препараты — дополнения к основной схеме лечения. Врачи знают, что препараты А и Б в связке дают хороший результат, и добавляют к ним препарат С — он в обычной жизни не обязателен. Всех участников исследования делят на две группы: одна получает все три препарата, а у второй необязательный препарат С заменяют на плацебо. Будет ли польза от включения в схему лечения препарата С — заведомо неизвестно, на этот вопрос и отвечают исследователи.
При этом в плацебо-контролируемых исследованиях онколог не знает, какая группа пациентов получает плацебо, а какая — нет. Поэтому наблюдение за самочувствием всех участников одинаково пристальное.
Всегда ли врач учитывает жалобы пациента на самочувствие
Информация о побочных эффектах препарата прописана в информированном согласии, и на очной консультации доктор должен еще раз очень подробно их обсудить. Конечно, побочные эффекты есть и у зарегистрированных лекарств, но разница в том, что они заранее известны — мы можем к ним подготовиться. Например, назначить противорвотную терапию до того, как появились первые симптомы.
В условиях клинических исследований мы находимся в постоянной неопределенности. Поэтому врач обязан фиксировать любое изменение в самочувствии пациента. В этом случае все симптомы впоследствии вносятся в инструкцию к применению препарата как побочные эффекты.
Как врачи отбирают пациентов для участия в клинических исследованиях
Не существует регламентированного списка случаев, когда пациенту предлагают участие в клиническом исследовании. Каждый врач опирается лишь на свой опыт. Чаще всего ситуация развивается по одному из следующих сценариев.
Все стандартные схемы лечения испробованы, и лечащий врач не понимает, что делать дальше. Онкологам больше нравится направлять пациентов на третью фазу исследования: уже примерно известно, каких побочных эффектов ожидать от препарата, насколько он безопасен и в каких дозировках используется. Но если стандартное лечение зашло в тупик и врач узнает об исследовании, способном продлить пациенту жизнь, он может предложить участие и во второй фазе.
Есть исследование препарата на первой линии терапии. Линия терапии — период, когда больному курсами назначается один и тот же препарат. Каждая линия продолжается, пока опухоль не потеряет чувствительность к препарату. В этом случае врач назначает вторую линию терапии, третью и последующие, пока цель лечения не будет достигнута.
Чем больше у пациента было линий терапии, тем, как правило, хуже его общее самочувствие и результаты анализов. Это снижает шансы попасть в клиническое исследование. Легче всего найти подходящие пациенту исследования, когда он на первой или второй линии терапии — его организм еще не ослаблен препаратами и болезнью.
Врач узнает об исследовании потенциально эффективного препарата. Чаще в клинические исследования приглашают пациентов, врачи которых активно вовлечены в жизнь профессионального сообщества, а также имеют привычку изучать последние результаты исследований. Так доктора узнают об активных исследованиях и могут оперативно проверить их потенциальную пользу для пациента.
Как врач выбирает подходящее исследование
Я время от времени смотрю, какие исследования сейчас проходят, и если вижу что-то подходящее моим пациентам, обязательно предлагаю им участие. Например, сейчас в разработке есть один таргетный препарат для лечения HER2-позитивного рака молочной железы. Это один из наиболее распространенных и изученных типов рака молочной железы, он составляет 18—20% от всех случаев этого вида онкологических заболеваний.
По предварительной оценке у препарата потрясающий эффект — это может быть шансом для пациентки на выздоровление, и им стоит воспользоваться. А есть, наоборот, что-то бесперспективное: например, мы изучили результаты предыдущих исследований препарата и знаем, что сам по себе он неплохой, но очень токсичный. Здесь много нюансов, и самостоятельно разобраться человеку без медицинского образования невозможно.
Кто не допускается к участию в клинических исследованиях
Сергей для участия в исследовании подходил по всем параметрам: неоперабельный рак легкого, состояние здоровья удовлетворительное, нет инфекционных и других хронических заболеваний, с врачом сразу нашел общий язык. Но так происходит не всегда.
Критерии, по которым пациентов отбирают в исследование, зависят от его протокола. Это документ, где содержатся инструкции и задачи для всех участников, — пациентов и врачей из исследовательской группы — а также указания по их выполнению. У каждого исследования свой протокол и критерии включения пациентов. Но есть и универсальные требования.
Общее состояние пациента не больше 1 по шкале ECOG (иногда разрешают и 2). Это специальная система оценки самочувствия онкологического пациента по шкале от 0 до 4 баллов, где 0 означает, что пациент активен так же, как до заболевания, а 4 — человек с инвалидностью, не способный к самообслуживанию и прикованный к креслу или постели.
Сопутствующие заболевания. Практически всегда запрещено включать в исследование пациентов с ВИЧ. Иногда исключаются пациенты с вирусными гепатитами. Все потому, что у врачей и исследователей недостаточно информации о том, как организм таких пациентов откликается на терапию. Это увеличивает риск, что что-то пойдет не так.
Кроме того, протокол проведения клинического исследования должен быть универсальным для всех стран, в которых оно идет, но юридические формальности лечения пациентов с ВИЧ в каждом государстве свои. Поэтому такие пациенты чаще всего в протоколы не попадают.
Социальные показания и человеческий фактор. К участию в исследовании не допускаются недееспособные пациенты и все те, на кого можно оказать давление. К ним относятся военные и заключенные, а также сотрудники клиники и их родственники.
Социальные показания — довольно субъективный критерий. Справку о недееспособности на практике никто не проверяет, и определить, насколько человек подходит для исследования, можно только на личной встрече. Особенности характера пациента тоже имеют значение. Скажем, для исследования не подойдет безответственный и склонный искажать факты человек.
Насколько важен человеческий фактор при включении пациента в клиническое исследование
Я приглашаю пациента к себе, чтобы объяснить, из чего состоит исследование, как оно проходит, что ждет человека и каковы возможные последствия. Если в ходе разговора понимаю, что собеседник не способен полностью контролировать ситуацию и нести ответственность, я отказываю ему в участии. Особенно когда в рамках исследования пациентам на дом выдаются таблетки: я должна быть уверена, что человек честно выполняет все требования.
Например, однажды мне позвонил пациент и сказал, что очень хочет попасть в исследование. Я пригласила его на консультацию. Он пришел четко в назначенное время, но от него пахло перегаром, как будто он выпил прямо перед кабинетом. Я не включила его в исследование — это грозило бы его безопасности. Врач в праве отказать пациенту, когда есть объективные причины и препятствия для участия в исследовании.
Как проходит клиническое исследование
Пациент может оставить заявку на сайте медучреждения, где проводится исследование. Или, если такого раздела нет, связаться с отделом организации доклинических и клинических исследований — как правило, контакты указаны на сайте больницы.
Если пациент узнал о клиническом исследовании от лечащего врача, он может позвонить врачу из исследовательской группы напрямую. Чаще всего врач-исследователь оставляет контактные данные коллегам, когда рассказывает об активных исследованиях. Ему можно позвонить, написать на электронную почту или в мессенджеры.
Дальше пациента приглашают на консультацию и проводят дополнительное обследование, которое помогает оценить, безопасно ли для него будет участие в научном проекте.
Обычно обследование занимает от 21 до 28 дней. Иногда перед скринингом пациенту предлагают пройти генетическое тестирование, чтобы определить, есть ли у него необходимая для исследования редкая мутация и насколько опухоль совместима с препаратом. Тогда обследование затягивается на два месяца. Поэтому, соглашаясь на участие в клиническом исследовании, стоит учитывать, что лечение начнут не сразу. Однако все сроки соответствуют стандартам лечения онкологических заболеваний.
Только после изучения результатов такого чекапа врач может точно сказать, нужен ли пациенту новый препарат.

Продолжительность самого лечения в рамках клинического исследования зависит от протокола, а также от того, как организм пациента будет реагировать на терапию. Формат терапии тоже определяет протокол: пациент может лечь в стационар, получать лечение амбулаторно либо просто приходить в назначенное время за таблетками. Обо всем этом расскажет на консультации онколог перед подписанием информированного согласия.
Между курсами лечения пациенту нужно будет приезжать в клинику на плановые обследования, в среднем один раз в три недели, но иногда чаще.
Лечение может остановиться в трех случаях:
- пациент сам отказался от участия в исследовании;
- лечение перестало помогать;
- побочные эффекты выражены сильнее пользы от лечения.
После окончания лечения врач время от времени будет приглашать на обследования или просто звонить, чтобы поинтересоваться самочувствием. Это необходимо, когда исследовательская группа оценивает продолжительность и качество жизни после терапии.
Какие права есть у пациента, участвующего в клиническом исследовании
Права пациента, участвующего в клиническом исследовании, ничем не отличаются от прав любого другого пациента, которые гарантирует российский закон.
В протоколах клинических исследований всегда прописывается, на что пациент имеет право. Вот что там обычно указывают.
Знать информацию обо всех обследованиях: как они проводятся, какие результаты, существуют ли риски.
Получать сторонние консультации и обращаться за помощью к другим врачам. При этом окончательное решение о тактике лечения остается за лечащим врачом, а не специалистом, у которого пациент консультировался параллельно. В рамках исследования пациент должен четко соблюдать режим приема препаратов и обследований. В противном случае его исключат из программы.
В любое время обратиться в этический комитет. Например, чтобы убедиться, что участников не подвергают опасности или что исследование идет по плану. Как правило, делается это по телефону или электронной почте — их можно найти в информированном согласии.
В любое время прекратить участие в исследовании. Однако вернуться в него пациент уже не сможет.
Сохранять конфиденциальность. Когда клиника берет у пациента выписки и заключения, вся личная информация скрыта. На консультации врач предупреждает, что полученные в ходе исследования данные используют в публикациях — отчетах и научных журналах — но они будут обезличены.
Каков итог участия в исследовании у Сергея
Меньше чем за год лечения в рамках клинического исследования Сергей достиг частичного регресса опухоли: она уменьшилась, хотя и не исчезла полностью. Это хороший результат, учитывая, что предыдущее лечение совсем не помогало. Сергей нормально переносит терапию, побочных эффектов почти не было.
Поскольку Сергей один из первых пациентов, принявших участие в этой фазе исследования, сказать, когда лечение закончится, нельзя: у врачей еще нет данных об оптимальном сроке приема препарата. По прогнозам его лечащего врача, лечиться Сергей будет как минимум еще год.
Сергей говорит, что сначала сомневался, стоит ли участвовать. А родственники и вовсе были категорически против: считали, что клинические исследования — это опыты над людьми. Сейчас же Сергей рад, что попал в исследование, а все опасения родственников развеялись после долгого и подробного обсуждения с лечащим врачом, как все будет организовано.
Где искать информацию об активных исследованиях
Далеко не все врачи активно приглашают пациентов участвовать в исследованиях. Например, онколог из региональной больницы может попросту не знать о том, какие новые препараты и схемы лечения испытываются в крупных городах. Поэтому людям с онкологическими заболеваниями важно самим время от времени искать актуальные для них клинические исследования.
Имеет смысл искать клинические исследования сразу, как только поставили диагноз. У пациента на первой линии терапии, который хорошо себя чувствует, больше шансов быть отобранным для участия.
Зайдите на сайт крупного онкоцентра
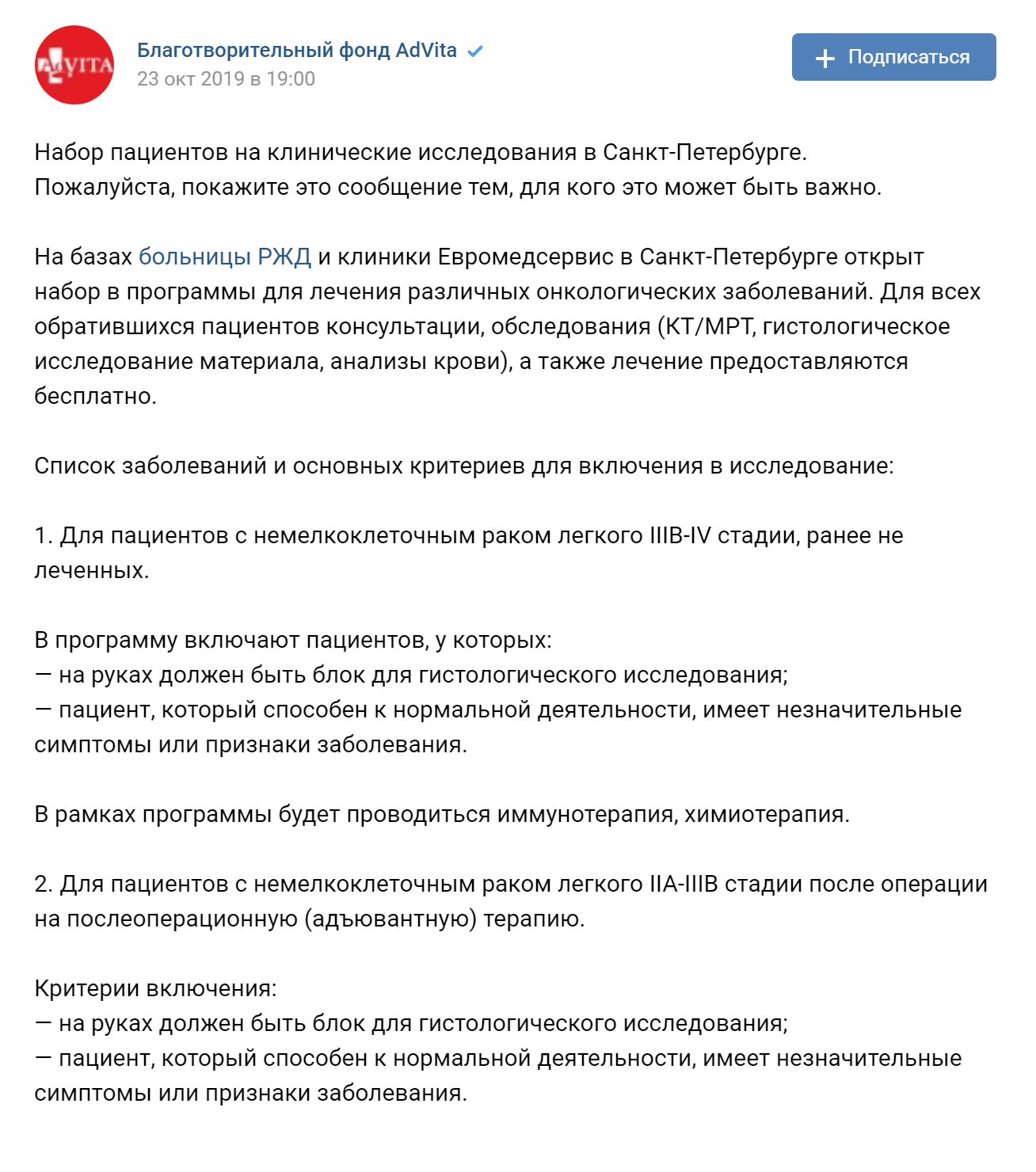
В России многие крупные онкологические центры сотрудничают с компаниями-производителями препаратов и проводят клинические исследования. Часто на сайте таких центров можно найти раздел с активными исследованиями и посмотреть, подходите ли вы в какую-либо группу пациентов.
Общественная организация «Движение против рака» составила список онкологических учреждений России — диспансеров, НИИ и центров — рассортировала их по регионам и указала контакты для связи.
Чтобы подать заявку на участие в исследовании, необходимо заполнить форму на сайте выбранного вами медицинского учреждения. Клиника сопоставляет данные анкеты со всеми клиническими исследованиями на сайте Минздрава РФ, связывается с врачами по всей стране и присылает ответ о наличии или отсутствии подходящих исследований. Также пациента, оставившего заявку, могут попросить указать дополнительную информацию о себе. Если на сайте медучреждения нет опции заполнить анкету, звоните напрямую в центр.

Научитесь пользоваться базами исследований
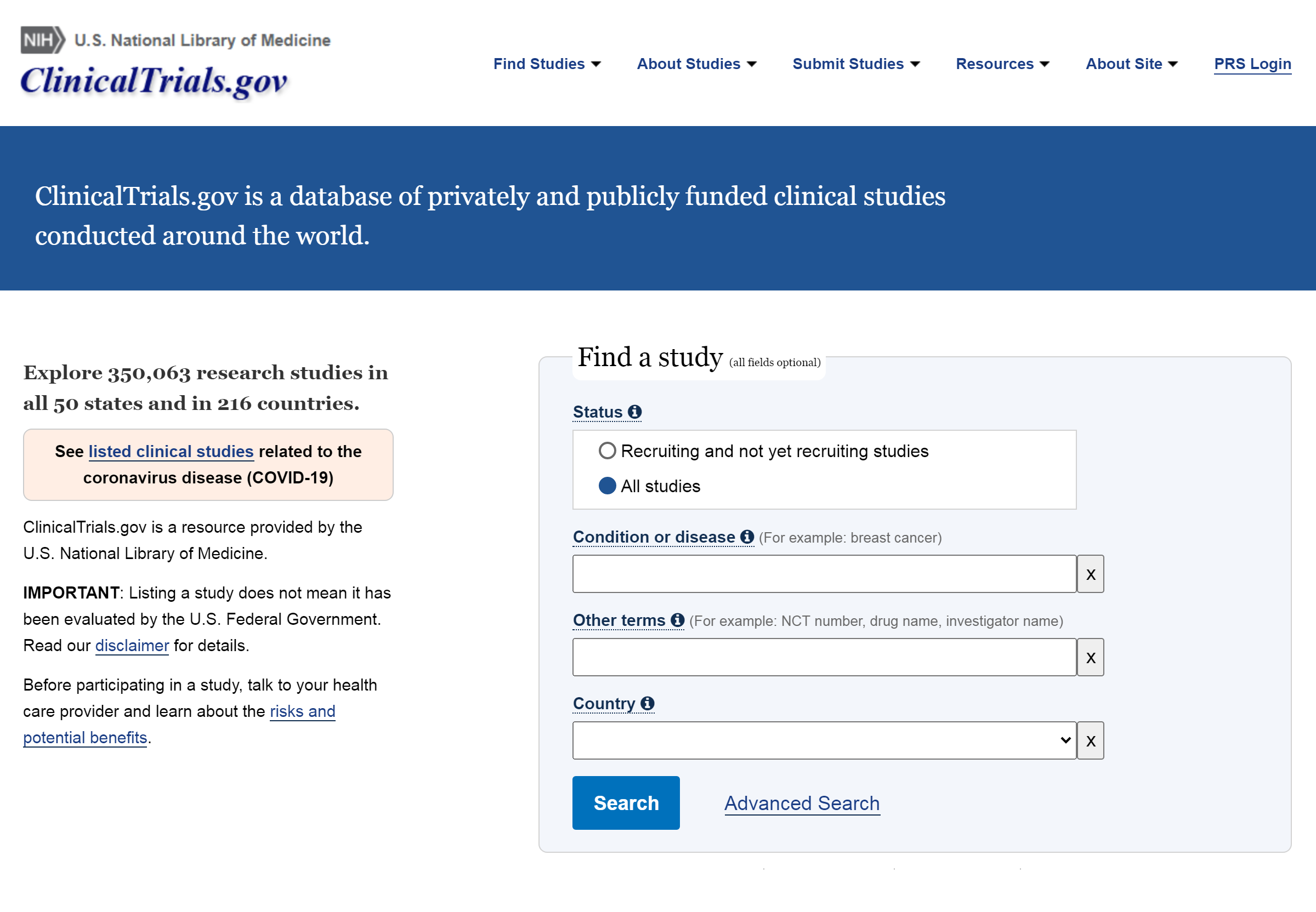
В онлайн-базах исследований собрана информация об испытаниях лекарств в разных странах и городах. Например, ClinicalTrials.gov — это отправная точка любого клинического исследования в мире. Иногда пациент может уехать лечиться в рамках клинического исследования в другую страну, если аналогичный протокол не проводится на родине, но способен спасти ему жизнь. Однако найти что-то самостоятельно на ClinicalTrials.gov человеку без медицинского образования и знания английского языка может быть сложно.
Многие врачи и пациенты пользуются сервисом Российского общества клинической онкологии и Агентства клинических исследований. Чтобы его использовать, не требуется знание английского.
Одно и то же клиническое исследование может проходить сразу в нескольких центрах. Это дает пациентам из разных регионов возможность получить исследуемый препарат дома, а не ездить на лечение через всю страну.
Что надо знать про клинические исследования
- Клинические исследования — не опыты над людьми. Они могут стать шансом на выздоровление или продление жизни, когда стандартные схемы лекарственного лечения не помогают.
- Лечение в рамках исследования для всех пациентов всегда бесплатно.
- Участие в клинических исследованиях экономит силы пациента. Ему не нужно ждать квоты или необходимого препарата, стоять в очередях на консультацию к онкологу или на обследования.
- Участие в клиническом исследовании сопровождается рисками: действие исследуемого препарата непредсказуемо, никто до конца не знает, чего от него ожидать.
- К участию в исследовании допускаются не все пациенты: важна любая мелочь — от возраста и сопутствующих заболеваний до линии терапии и наличия редкой мутации.
- Полагаться на то, что в нужный момент врач предложит вам участие в клиническом исследовании, нельзя. Онколог может попросту не знать о его существовании. Поэтому, как и на всех этапах лечения онкологического заболевания, пациент должен проявлять инициативу и сам время от времени проверять, какие исследования сейчас активны.