Что такое инфекционный мононуклеоз и стоит ли его бояться
О мононуклеозе ходит много пугающих слухов, но далеко не все из них правдивы.
Мононуклеозом заражается до 50% детей в возрасте до пяти лет, а более 90% взрослых — носители возбудителя. При этом в большинстве случаев инфекция протекает без симптомов.
Расскажу, так ли страшен мононуклеоз, как о нем пишут в интернете, а еще — чем можно помочь себе или ребенку при этом заболевании и чего не стоит бояться.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что такое мононуклеоз
Инфекционный мононуклеоз — это острое заболевание. Его часто называют «болезнью поцелуев» из-за того, что возбудитель может передаваться через слюну.
Основной возбудитель мононуклеоза — вирус Эпштейна — Барр. Он относится к семейству герпесвирусов. Редко заболевание и мононуклеозоподобный синдром могут вызывать другие патогены, например цитомегаловирус, вирус краснухи, токсоплазма.
Как передается мононуклеоз
Как можно заразиться мононуклеозом. Возбудитель передается вместе со слюной и выделениями из носа, реже — через другие биологические жидкости, например половым путем, или через еду, посуду, предметы личной гигиены. Заразиться можно только от человека — независимо от того, болен он сам или просто носит вирус. После заражения могут появиться симптомы, но часто болезнь протекает бессимптомно.
Что такое носительство вируса Эпштейна — Барр. Когда вирус попал в организм, он остается в нем навсегда и периодически выделяется в окружающую среду.
Это не значит, что человек постоянно болеет мононуклеозом: симптомы в большинстве случаев появляются только после первого контакта с микроорганизмом. То есть человек становится носителем вируса и может передавать его другим людям, но сам при этом ни на что не жалуется.
Можно ли заболеть мононуклеозом повторно. Крайне редко возбудитель может реактивироваться и вызывать заболевание второй раз. Обычно это происходит у людей с подавленной иммунной системой, например на фоне ВИЧ-инфекции или иммуносупрессивной терапии при онкологических заболеваниях.
Повторные случаи заболевания также могут быть связаны с заражением другими, более редкими возбудителями мононуклеоза.
Симптомы мононуклеоза
Инкубационный период, то есть время от заражения и до первых симптомов болезни, — 4—8 недель. Поэтому чаще всего невозможно связать заболевание и контакт с определенным человеком.
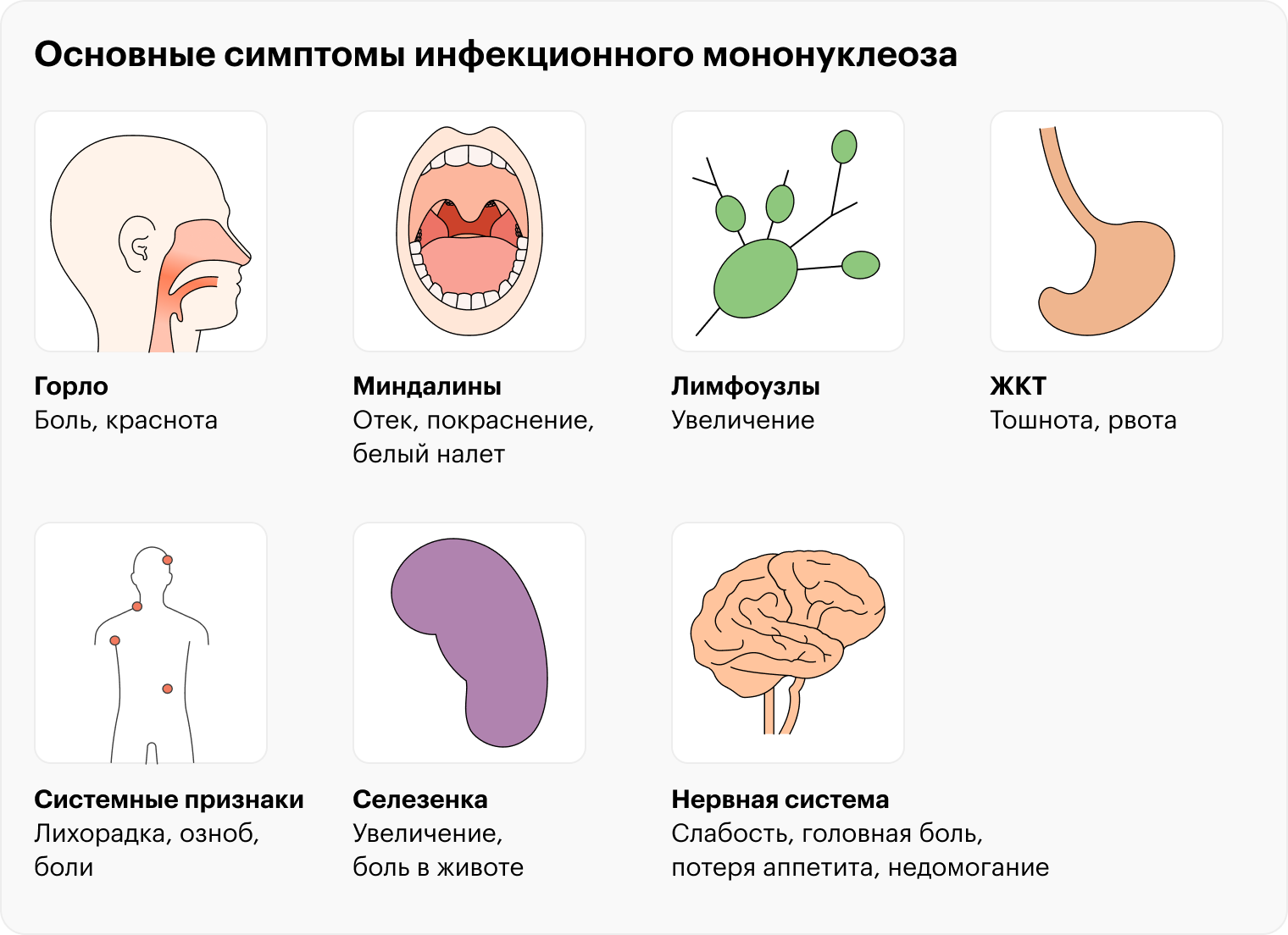
Типичные признаки мононуклеоза похожи на симптомы обычного ОРВИ, но с некоторыми отличиями.
Интоксикация. Ее проявления — повышение температуры, слабость, головная боль, ломота в теле. Эти симптомы развиваются из-за того, что клетки иммунной системы выделяют ряд веществ в ответ на попадание в организм вируса. Во многих случаях мононуклеоз сопровождается сильной слабостью и подъемом температуры тела до 39—41 °C.
Увеличение лимфоузлов на шее. Лимфоузлы — пункты сбора информации о том, какой чужеродный материал поступил в организм. Также там уничтожаются различные патогены и размножаются иммунные клетки.
Поэтому при многих инфекциях лимфоузлы увеличиваются: иногда практически все сразу, но чаще — только в «эпицентре событий». Например, при инфекциях верхних дыхательных путей увеличиваются лимфоузлы на шее. При инфекционном мононуклеозе также часто увеличиваются шейные лимфоузлы и иногда — подмышечные и паховые.
Из-за увеличения шейных узлов при мононуклеозе могут даже немного измениться черты лица: оно будет выглядеть более «квадратным», чем было до болезни.
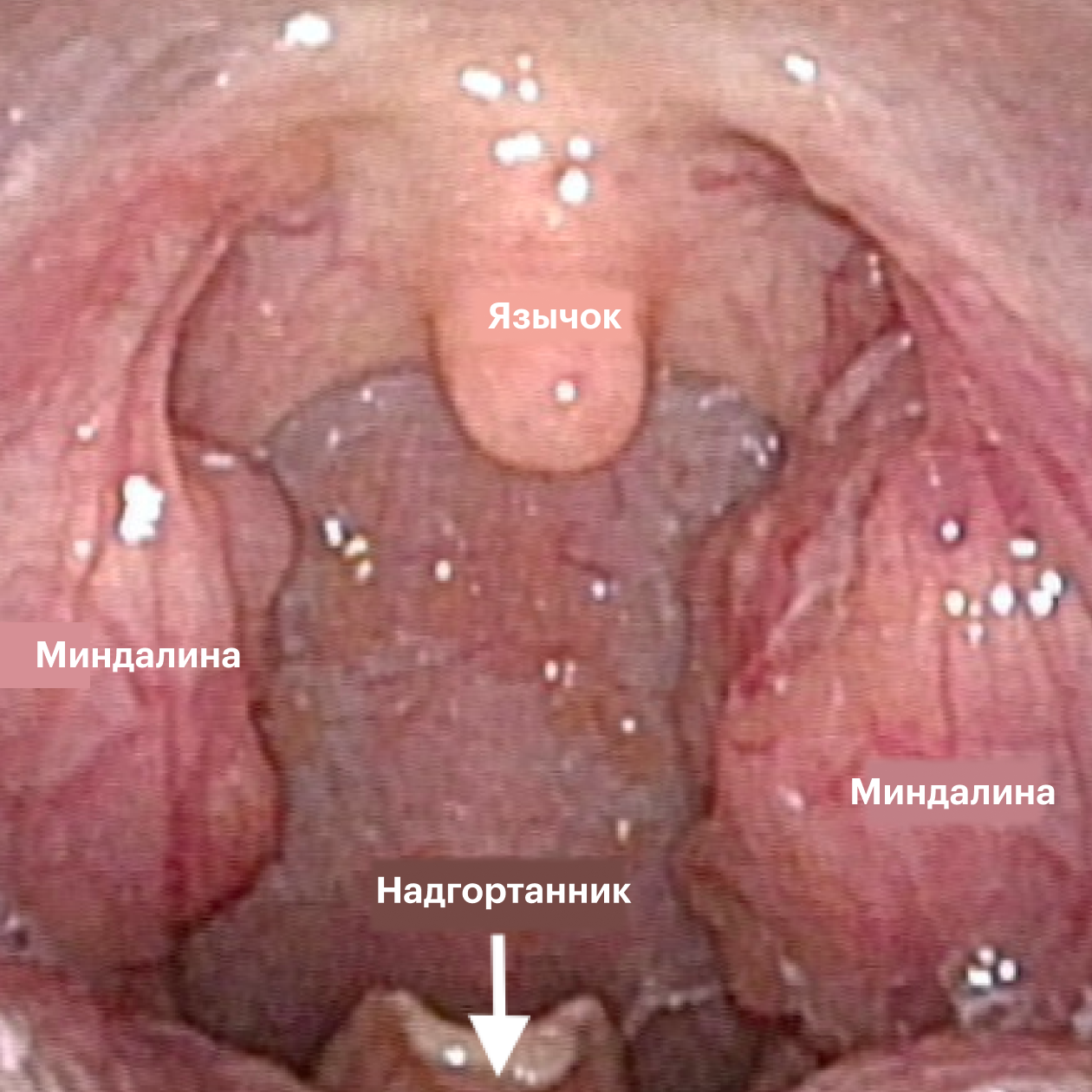
Выраженная заложенность носа. В области глотки расположены скопления лимфоидной ткани, к ним относят небные миндалины и аденоиды. На фоне мононуклеоза они, как и лимфоузлы на шее, тоже увеличиваются. При этом воспаленные аденоиды часто перекрывают просвет носовых ходов, мешая нормально дышать через нос.
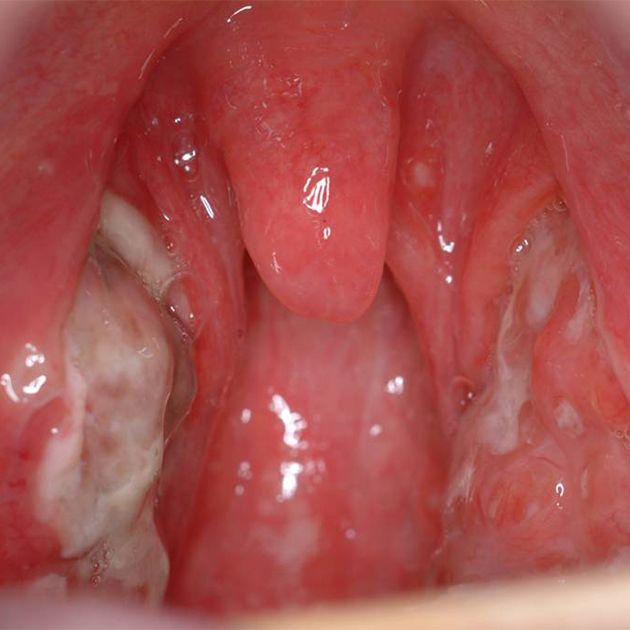
Боль в горле и изменения во рту. Воспаление небных миндалин приводит к их увеличению и покраснению, появлению на них налета и боли при глотании. Налет при мононуклеозе часто выглядит страшно, но бояться его не стоит. Это не гной, а результат выхода на поверхность воспаленных миндалин фибрина — особого белка, который вырабатывается, чтобы закрыть повреждения слизистой.
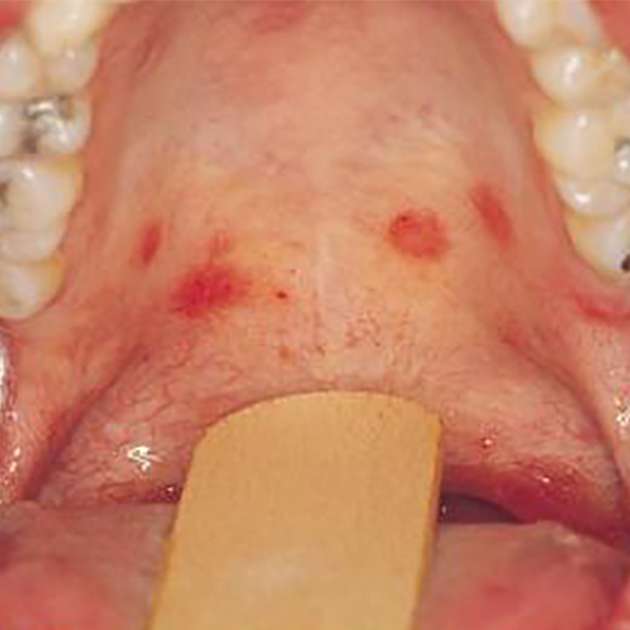
Кроме воспаления миндалин, во рту также можно заметить покраснение задней стенки глотки и красные высыпания в виде пятен или точек на небе. Эти признаки также характерны для стрептококковой ангины, поэтому эти болезни можно спутать.
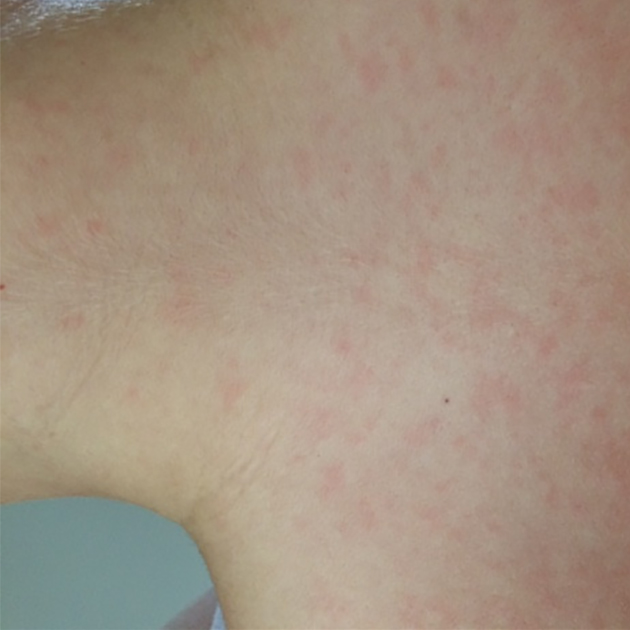
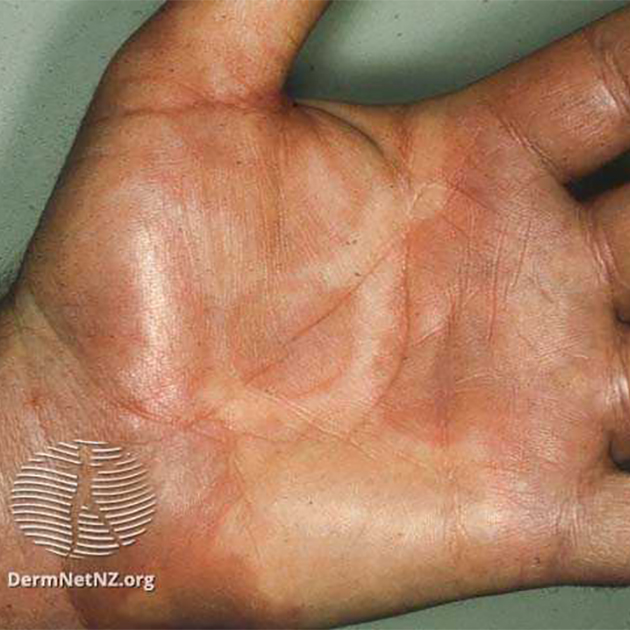
Сыпь. Появляется при мононуклеозе не так часто и может быть очень разной: в виде точек, пятен или волдырей. Ранее считалось, что вероятность появления сыпи увеличивается при назначении антибиотика, особенно из группы пенициллинов. Однако в последних исследованиях это мнение оспаривают.
Увеличение селезенки. Селезенка — небольшой орган, расположенный в левой части живота, прямо под диафрагмой. При мононуклеозе она часто увеличивается — примерно в половине случаев. Это происходит из-за того, что в ней активно накапливаются клетки иммунной системы — лимфоциты.
Далеко не всегда при мононуклеозе присутствуют все симптомы сразу, но в большинстве случаев будет сочетание повышенной температуры, увеличения лимфоузлов на шее и воспаления в горле.
Сколько длятся симптомы мононуклеоза. Обычно самочувствие улучшается через 2—4 недели после начала болезни. При этом усталость и повышенная температура могут сохраняться несколько месяцев после выздоровления.
Отличия признаков мононуклеоза у взрослых и детей. Большинство людей сталкивается с вирусом Эпштейна — Барр еще в детстве. Его носители — до 95% взрослых людей.
Маленькие дети обычно переносят первое знакомство с вирусом легко или вообще незаметно, без симптомов. В то время как у подростков и взрослых людей после первого контакта вероятнее заболевание с яркими симптомами. В целом чаще всего болеют мононуклеозом подростки с 15 до 17 лет.
Как отличить мононуклеоз от стрептококковой ангины
Термин «ангина» врачи не используют — обычно вместо него употребляют термин «тонзиллит». Это воспаление небных миндалин: они увеличиваются и краснеют. На них могут появляться желтые точки или налет, а горло будет болеть. Самая частая причина такого состояния — вирусная инфекция. Реже воспаление миндалин вызывают бактерии и грибки.
Бактериальная и вирусная «ангины» могут быть похожи между собой. При этом они требуют разного подхода к лечению, поэтому их важно различать. Так, при стрептококковой ангине нужен курс антибиотиков. Чтобы правильно поставить диагноз, врач может назначить клинический анализ крови или провести стрептатест.
Тест не дает ответа на вопрос, мононуклеоз ли у заболевшего. Однако он помогает выяснить, есть ли стрептококковая ангина. Большое преимущество стрептатеста в том, что его можно купить самостоятельно и получить быстрый результат в домашних условиях.

Когда сделать стрептатест невозможно, у пациента берут мазок из глотки: по нему также можно увидеть, вызвано заболевание бактерией или нет. Однако основной недостаток такого анализа — время ожидания результата: 4—5 дней.
Если возможности ограничены, врачи ориентируются только на симптомы болезни. Мононуклеоз сильнее похож на бактериальный тонзиллит, чем на вирусный — по всей видимости, это особенность иммунного ответа на вирус Эпштейна — Барр. Это может стать причиной того, что пациенту назначат антибиотики без оснований.
Признаки, помогающие различить вирусную и бактериальную ангину
| Признак | Вирусный тонзиллит | Тонзиллит при мононуклеозе | Бактериальный тонзиллит |
|---|---|---|---|
| Температура тела выше 38 °C | Редко | Часто, длительно | Часто |
| Насморк, кашель, осиплость голоса | Эти симптомы часто сопровождают вирусные инфекции | Выраженная заложенность носа, отечность слизистых | Обычно нет кашля и обильных выделений из носа |
| Появление налета на миндалинах и горле | Редко | Часто | Часто |
| Увеличение и болезненность лимфоузлов на шее | Обычно лимфоузлы безболезненные | Часто увеличиваются не только переднешейные, но и заднешейные лимфоузлы | Часто увеличиваются только переднешейные лимфоузлы |
| Возраст | Чаще возникает у детей младше 5 лет и взрослых старше 45 лет | Характерен для подростков и молодых людей | Характерен для детей старше 5 лет и молодых людей |
Признаки, помогающие различить вирусную и бактериальную ангину
| Температура тела выше 38 °C | |
| Вирусный тонзиллит | Редко |
| Тонзиллит при мононуклеозе | Часто, длительно |
| Бактериальный тонзиллит | Часто |
| Насморк, кашель, осиплость голоса | |
| Вирусный тонзиллит | Эти симптомы часто сопровождают вирусные инфекции |
| Тонзиллит при мононуклеозе | Выраженная заложенность носа, отечность слизистых |
| Бактериальный тонзиллит | Обычно нет кашля и обильных выделений из носа |
| Появление налета на миндалинах и горле | |
| Вирусный тонзиллит | Редко |
| Тонзиллит при мононуклеозе | Часто |
| Бактериальный тонзиллит | Часто |
| Увеличение и болезненность лимфоузлов на шее | |
| Вирусный тонзиллит | Обычно лимфоузлы безболезненные |
| Тонзиллит при мононуклеозе | Часто увеличиваются не только переднешейные, но и заднешейные лимфоузлы |
| Бактериальный тонзиллит | Часто увеличиваются только переднешейные лимфоузлы |
| Возраст | |
| Вирусный тонзиллит | Чаще возникает у детей младше 5 лет и взрослых старше 45 лет |
| Тонзиллит при мононуклеозе | Характерен для подростков и молодых людей |
| Бактериальный тонзиллит | Характерен для детей старше 5 лет и молодых людей |
Хронический мононуклеоз. Эта форма болезни проявляется не только продолжительной слабостью и повышенной температурой тела после выздоровления, но и признаками нарушения работы внутренних органов.
Это жизнеугрожающее тяжелое состояние, когда человеку требуется медицинская помощь в стационаре. Встречается такое течение очень редко.
Осложнения мононуклеоза
Осложнения заболевания встречаются редко, хотя его длительное течение в сочетании с яркими симптомами может пугать.
К основным осложнениям мононуклеоза относят:
- присоединение бактериальной инфекции, например острого среднего отита;
- повреждение селезенки из-за перерастяжения ее капсулы или травмы. Такое встречается менее чем в 0,5% случаев, хотя орган на фоне мононуклеоза увеличивается примерно в 50% случаев. Симптомы — боль в верхней левой части живота и резкое ухудшение самочувствия из-за сильной кровопотери;
- затруднение дыхания из-за сильного отека;
- гемолитическая анемия — повышенное разрушение эритроцитов, обеспечивающих ткани организма кислородом. Это происходит из-за того, что части вируса Эпштейна — Барр похожи на эритроциты, поэтому красные клетки крови могут повреждать антитела, которые иммунная система вырабатывает к патогену.
Как мононуклеоз влияет на печень. Во время болезни у части людей печень увеличивается, а в крови повышается уровень определенных ферментов, говорящих о более активном разрушении клеток органа. Чаще всего это состояние проходит самостоятельно, без негативных последствий.
Диагностика инфекционного мононуклеоза
Мононуклеоз можно заподозрить по характерным симптомам: боли в горле, воспалению миндалин на фоне сильной заложенности носа и высокой температуры тела. В этом случае нужно обратиться к врачу — в первую очередь, чтобы исключить стрептококковую ангину, требующую лечения антибиотиками. Сам диагноз можно подтвердить с помощью лабораторных тестов.
Клинический анализ крови. Согласно современным рекомендациям, клинический анализ крови назначают всем, у кого подозревают мононуклеоз. При нем в крови увеличивается количество лимфоцитов и могут появляться атипичные, то есть измененные лимфоциты — характерный лабораторный признак заболевания.
Также могут снижаться тромбоциты и нейтрофилы . Обычно это безопасные изменения, которые проходят самостоятельно. Однако иногда при мононуклеозе наблюдается нарушение образования или массивное разрушение клеток крови и тромбоцитов. Это проявляется значительным уменьшением количества эритроцитов, тромбоцитов и лейкоцитов в анализе. Такая ситуация требует срочной консультации врача.
Анализ на мононуклеоз. Возбудителя ищут в крови, отделяемом носоглотки или слюне методом полимеразной цепной реакции (ПЦР). При этом обнаружение вируса в анализе говорит лишь о том, что он есть в организме: человек может быть только носителем и болеть чем-то другим.
Также можно узнать о наличии вируса в организме косвенно, по иммунному ответу. Для этого смотрят гетерофильные антитела IgM или антитела IgM к белкам вируса Эпштейна — Барр. Если они есть, значит, это не носительство, а острая инфекция с симптомами. Однако организму нужно время, чтобы выработать антитела, поэтому в первые дни болезни их уровень может не изменяться.
Также иногда определяют антитела IgG — по ним можно понять, был ли у человека контакт с вирусом или нет. Но этот анализ не дает информации, виноват ли вирус в текущей болезни.
При подозрении на мононуклеоз чаще всего достаточно сдать только клинический анализ крови. Специфические антитела есть смысл определять при нетипичном течении мононуклеоза и при других заболеваниях, которые могут быть вызваны вирусом Эпштейна — Барр.
Анализ на вирус Эпштейна — Барр или антитела к нему не надо сдавать, если нет острого мононуклеоза, а есть другие симптомы, например длительная слабость с повышением температуры тела. Положительный результат будет отражать лишь факт знакомства организма с вирусом, но не покажет причину нарушения самочувствия.
Оценка работы печени. При подозрении на мононуклеоз и увеличении печени врач может назначить анализ на печеночные ферменты. Если они повышены в биохимическом анализе крови и у человека есть характерные симптомы, то это также подтверждает диагноз. Чаще всего функция печени сама приходит в норму после выздоровления.
Дополнительные обследования. Также при мононуклеозе или подозрении на него врач может назначить УЗИ органов брюшной полости, чтобы оценить размер печени и селезенки.
Мононуклеоз, вызванный вирусом Эпштейна — Барр, может быть похож не только на стрептококковый тонзиллит, но и на токсоплазмоз, цитомегаловирусную инфекцию, ВИЧ, лейкоз. Последние два состояния — жизнеугрожающие для любого человека, а первые два — при беременности и иммунодефиците. Поэтому иногда врач может рекомендовать сдать анализ крови на перечисленных возбудителей или антитела к ним.
Лечение мононуклеоза
Специфического лечения мононуклеоза не существует, как и многих других вирусных инфекций. Однако всегда можно облегчить симптомы заболевания.
✅ Обильное питье. Во время острой болезни человек часто теряет с потом много жидкости, особенно при лихорадке. Пополняя ее запасы, можно помочь организму справиться с инфекцией и защитить почки от повреждения.
Питье может быть холодным или теплым — кому как нравится. Выпиваемая жидкость не должна быть обязательно водой: для отпаивания хорошо подходят компоты, соки и специальные растворы, например «Регидрон», «Хумана Электролит» и другие. Они восполняют не только запасы воды и электролитов, но и дают необходимую организму энергию с глюкозой.
✅ Отдых. Позволяет организму эффективнее бороться с болезнью и снизить вероятность осложнений. Так как при мононуклеозе есть вероятность разрыва селезенки из-за ее увеличения, важно ограничивать активность, связанную с риском травм живота, например контактные игры у детей, подъем тяжестей.
✅ Прием жаропонижающих и обезболивающих лекарств. Жаропонижающие средства применяют, чтобы улучшить самочувствие и снизить температуру тела. Детям, как правило, рекомендуют два препарата:
- Парацетамол — торговые названия «Панадол», «Эффералган», «Цефекон».
- Ибупрофен — «Нурофен».
Они же помогут уменьшить боль в горле и симптомы интоксикации.
Помимо лекарств снизить температуру помогают принятие душа и обтирания тела тканью, смоченной теплой водой. Правда, если это субъективно неприятно, не стоит мучить себя или ребенка. И ни в коем случае нельзя обтираться спиртовыми растворами или уксусом — это может привести к раздражению кожи и отравлению.
🟡 Стероидные препараты. Необходимы редко, чаще всего — если дыхание сильно затруднено из-за отека слизистой дыхательных путей, аденоидов и миндалин.
🟡 Капельницы. Несмотря на популярность, капельницы при мононуклеозе нужны очень редко. Например, чтобы доставить в организм жидкость, если ребенка невозможно напоить или у него частая рвота. В большинстве случаев лучше получать жидкости и лекарства через рот.
🟡 Антибиотики. Основной возбудитель инфекционного мононуклеоза — вирус. Он, как и другие вирусы, живет и размножается исключительно внутри клеток. А еще у вирусов нет клеточной стенки, ферментов и большинства компонентов клеток бактерий — того, на что воздействуют антибактериальные препараты.
Антибиотики могут назначить, если присоединилась бактериальная инфекция, например острый средний гнойный отит или пневмония.
❌ Противовирусные препараты. На данный момент неизвестны лекарства, которые могут сокращать длительность мононуклеоза или уменьшать тяжесть его течения. В том числе не доказана польза ацикловира, который может быть эффективен при других герпесвирусах.
❌ Диета при мононуклеозе. Не нужна и не влияет на течение заболевания. Если во время болезни не хочется есть, это нормально — достаточно пить жидкость в таком количестве, чтобы моча была бледно-желтого цвета.
Если же есть хочется, но больно, то обычно легче глотать мягкую однородную пищу без избытка специй, например мороженое или йогурт.
Последствия мононуклеоза
Инфекционный мононуклеоз практически всегда проходит без последствий. Но вокруг этого заболевания есть несколько страхов — давайте коснемся их.
Слабый иммунитет. После мононуклеоза, как после любого другого заболевания, может «ослабляться» иммунитет, то есть организм может на какое-то время стать уязвимее перед другими инфекциями. Однако нет доказательств того, что иммунитет больше «падает» после мононуклеоза, чем после обычных ОРВИ, гораздо опаснее в этом плане перенести корь.
Опасность физических нагрузок. Широко распространено мнение, что во время мононуклеоза нужно лежать, а после нельзя посещать физкультуру или бегать несколько месяцев. Признаться, я раньше сама грешила такими рекомендациями. Откуда растут ноги у этого мифа? Он появился в связи с опасениями, что увеличенная селезенка может разорваться, ведь это достаточно нежный, хорошо кровоснабжаемый орган в капсуле. При растяжении капсулы селезенка становится более уязвимой.
На самом деле, разрывы селезенки крайне редки. Практически всегда они происходят в первые три недели после начала заболевания — из-за травмы или без видимой причины, спонтанно. Чтобы уменьшить риск осложнения, достаточно избегать травм живота, но постоянно лежать необязательно.
Переболевшим мононуклеозом достаточно прислушиваться к своему самочувствию и постепенно расширять физическую активность, как и после любой другой болезни. Также стоит избегать контактных и напряженных видов спорта в течение минимум четырех недель после выздоровления.
Опасность загара. Избыточное воздействие ультрафиолета действительно может вызывать реактивацию вируса Эпштейна — Барр из-за подавления иммунной системы. Однако посещать солярий и долго быть на солнце не рекомендуют всем людям, вне зависимости от того, был мононуклеоз или нет.
Опасно ли носительство возбудителя мононуклеоза
Известна взаимосвязь между вирусом Эпштейна — Барр и развитием некоторых онкологических заболеваний и рассеянного склероза. Считается, что этот возбудитель может быть триггером их запуска через неопределенное время после инфицирования. При этом вирус — это только один из множества факторов в этом процессе. Например, рассеянный склероз развивается примерно у 0,035% людей, тогда как носители вируса — более 90% всех взрослых.
Сдавать анализы на носительство вируса или как-то пытаться бороться с ним — бесполезно. Сейчас нет эффективных противовирусных препаратов, которые могли бы подавить активность этого возбудителя или вывести его из организма.
В настоящее время ученые исследуют вакцину против вируса Эпштейна — Барр, чтобы предупреждать его реактивацию. Но пока она лишь на стадии разработки.
Профилактика мононуклеоза
Снизить вероятность мононуклеоза, как и любой другой инфекции, передающейся воздушно-капельным путем, можно, если соблюдать правила гигиены, в частности:
- использовать только свою посуду и личные предметы гигиены, такие как зубная щетка;
- промывать нос изотоническим солевым раствором после нахождения в людных местах, например после рабочего дня или посещения ребенком школы, кружка;
- мыть руки перед едой, после выхода на улицу, посещения туалета и так далее;
- не трогать лицо руками;
- по возможности — ограничить контакт с человеком, у которого есть кашель, насморк и другие проявления острого респираторного заболевания.
Запомнить
- Инфекционный мононуклеоз — острое заболевание, вызываемое в основном вирусом Эпштейна — Барр. Многие сталкиваются с этим возбудителем в детстве и переносят болезнь без симптомов или в виде легкой ОРВИ. Для подростков и взрослых характернее яркое течение мононуклеоза с длительной лихорадкой, выраженной слабостью и болью в горле.
- Заболевание проходит самостоятельно и чаще всего — без последствий. Однако может оставаться утомляемость и небольшое повышение температуры тела еще несколько месяцев после выздоровления. Опасен мононуклеоз для людей с нарушениями иммунитета.
- Основные осложнения мононуклеоза — повреждение селезенки и нарушение проходимости дыхательных путей. Встречаются эти состояния редко, но требуют безотлагательного оказания медицинской помощи.
- Обычно для выздоровления при мононуклеозе требуется только отдых, достаточное питье и прием жаропонижающих препаратов при необходимости. Противовирусные препараты, а также антибиотики не способны сокращать длительность и облегчать течение заболевания.
- Вирус Эпштейна — Барр «снижает» иммунитет наравне с другими возбудителями ОРВИ, а не больше. Он может повышать риск рассеянного склероза и некоторых онкологических заболеваний, однако это далеко не единственный фактор, нужный для их возникновения.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov