Этот текст написан в Сообществе. Бережно отредактировано и оформлено по стандартам редакции
С детства у меня было много родинок.
Не помню, чтобы близкие беспокоились по этому поводу. Привычки пользоваться санскринами и защищаться летом от солнца в нашей семье не было.
Летние каникулы я проводила в деревне у бабушки и дедушки. Почти круглые сутки находилась на улице. Регулярно обгорала, но это считалось нормой. Никто из взрослых не говорил, что нужно прикрыться или уйти в тенек. На теле постоянно появлялись новые родинки. В детстве я еще пыталась их пересчитывать, потом бросила это занятие.
Повзрослев, начала ездить на юг. На отдыхе много гуляла — по-прежнему без защиты от солнца. Иногда замечала, что некоторые родинки меняют форму или темнеют, но к врачам не обращалась. Пока в начале 2018 года, когда мне было 32, одна из родинок не начала расти.
Сходите к врачу
В этой статье мы не даем рекомендаций. Прежде чем принимать решение о лечении, проконсультируйтесь с врачом. Ответственность за ваше здоровье лежит только на вас
Как мне поставили диагноз
Место было не самое заметное — на коленном сгибе. Из небольшой округлой родинка начала превращаться в вытянутую неровную. Но поскольку на глаза она попадалась нечасто, разбираться с проблемой я не спешила.
Той же зимой у меня был визит к гинекологу. Во время осмотра врач воскликнула: «Ой, какая нехорошая родинка. Надо бы удалить!» Я подумала: «Ну да, надо бы». И забыла об этом на полгода.
В июле поехала на музыкальный фестиваль. Он проходил в не очень удачном месте — на открытом воздухе, без деревьев и тентов. Спрятаться от солнца было просто негде. На второй день фестиваля я заметила, что родинка покраснела и припухла — ее размер увеличился до 14 × 6 мм. Решила, что пойду к дерматологу после поездки.
Врача выбрала в частной клинике случайным образом. Позже осознала, как мне повезло. Врач оказалась не просто дерматологом, а одним из лучших онкодерматологов нашего региона. Сначала она осмотрела родинку визуально, затем с помощью увеличивающего прибора — дерматоскопа. Диагноз озвучила сразу — меланома.
Наверное, я слишком спокойно отреагировала, потому что врач переспросила: «Вы понимаете, что это такое? Это рак кожи». Я понимала, но осознание, что это моя болезнь, пришло не сразу.
Доктор продолжила беседу очень тактично и уверенно. Мне предложили два варианта удаления опухоли:
- В областной больнице — для этого нужно было обратиться в районную поликлинику.
- На базе кафедры местного университета — в этом случае операцию провела бы сама дерматолог.
Оба варианта оплачивались по ОМС. Я выбрала второй. Мне сразу назначили дату операции — 10 августа.
Консультация обошлась в 700 ₽. Только на выходе из кабинета я начала понимать, что произошло, — меня охватила паника. С той поры я не могла спокойно ни спать, ни есть, ни работать. Страх и тревога не отпускали.
Что такое меланома и как заметить ее вовремя
Меланома — злокачественная опухоль, которая развивается из меланоцитов. Это клетки, которые вырабатывают пигмент меланин — он придает цвет коже, глазам и волосам, а также защищает кожу от воздействия УФ-лучей (сайт недоступен из РФ).
В большинстве случаев меланомы возникают на коже. У женщин — чаще на ногах, а у мужчин — на груди и спине. У 30% людей они вырастают из уже существующих родинок, у остальных появляются на непигментированных участках. Редко меланомы развиваются на оболочках глаза, носа, горла или внутренних органов (сайт недоступен из РФ).
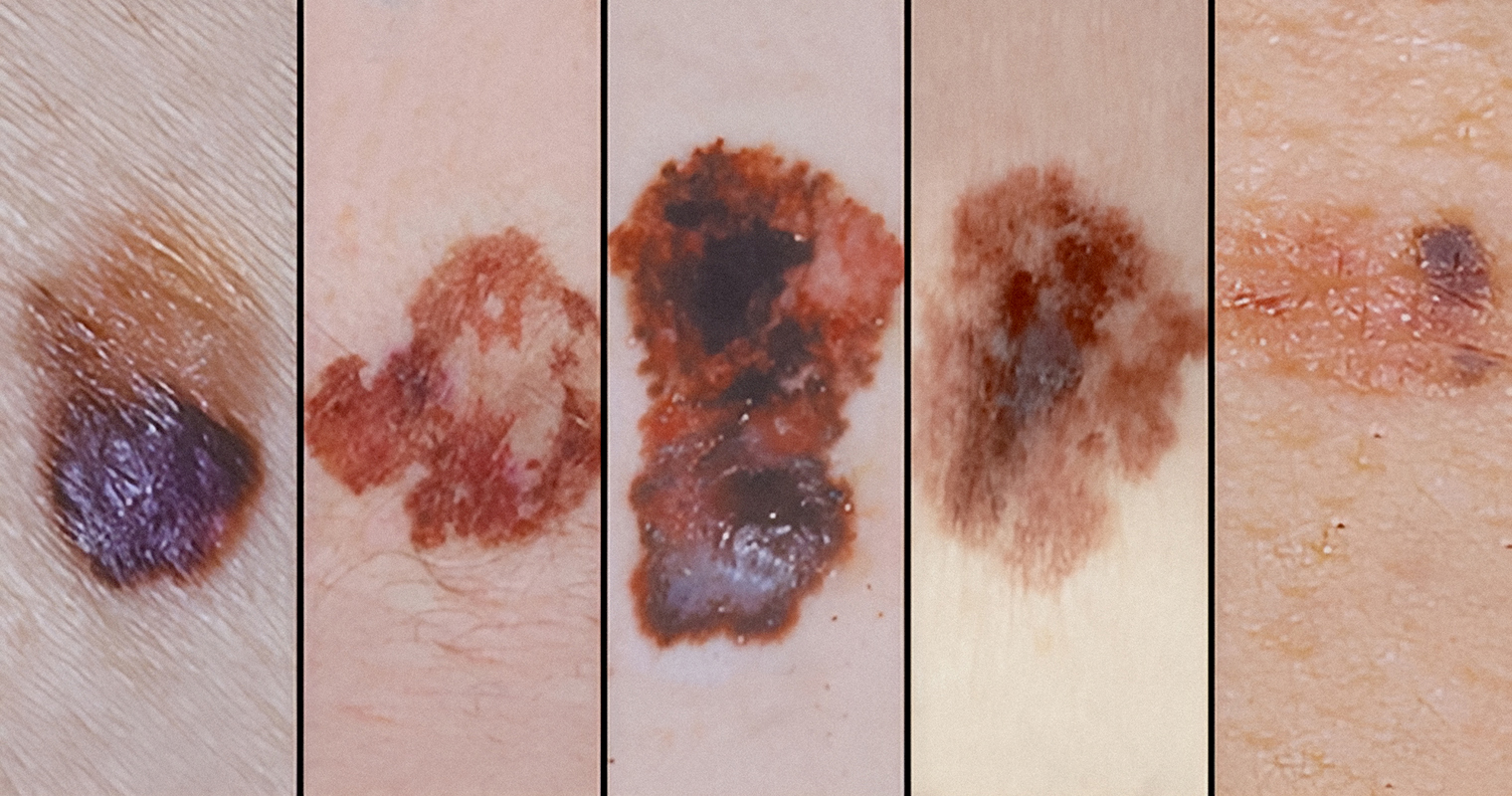
Первые признаки меланомы — изменение уже существующей родинки или появление на коже нового образования, не похожего не другие.
В норме родинки выглядят как однородно окрашенные розовые, коричневые или черные пятна — плоские или выпуклые. Меланомы отличаются от них:
- асимметричной формой;
- неровными границами;
- неоднородной окраской;
- диаметром больше 6 мм;
- динамикой — со временем они меняются, например растут, начинают зудеть или кровоточить.
Подготовка к операции
Перед операцией врач попросила сделать обследования:
- несколько разных анализов крови:
- УЗИ органов брюшной полости и малого таза;
- УЗИ лимфоузлов;
- КТ легких;
- МРТ головного мозга.
Эти исследования были нужны, чтобы выяснить, не распространился ли рак за пределы кожи. Биопсию мне не назначали: тип и стадию меланомы должны были определить после операции.
Все обследования я прошла платно, чтобы сэкономить время. В сумме потратила около 25 000 ₽. Дороже всего обошлось МРТ — 6000 ₽.
Самым томительным моментом во всей истории было оформление на госпитализацию. Я долго сидела в приемном покое: заполняла ворох бумаг и повторно сдавала анализы крови. Оформилась в пятницу, а операцию назначили на утро понедельника. На выходные меня отпустили домой.
День до операции занималась любимыми делами и встречалась с близкими. Вечером с друзьями сходила посмотреть фильм «Лето».
Операция
В понедельник я приехала в больницу за полчаса до операции. Меня определили в палату. Я только успела переодеться, как ко мне пришла онкодерматолог, и вместе мы отправились в операционный зал. По дороге она меня успокаивала и отвечала на вопросы, как пройдет операция и что будет после.
В зале уже оперировали другого пациента под наркозом. Меня попросили надеть стерильный халат, шапочку и тапочки. Выдали маску и уложили на операционный стол.
Опухоль удаляли под местной анестезией. Как это делали, я не видела, потому что лежала на животе. Мне сказали, что меланому иссекли с частью здоровых тканей.
Всего операция длилась 40 минут. Больно не было, а от переживаний меня отвлек разговор нейрохирургов за соседним столом: они живо обсуждали ремонт и подготовку детей к школе.
Как лечат меланому
Лечение зависит от стадии, общего состояния здоровья и предпочтений пациента. На ранних стадиях основной метод лечения — хирургическое вмешательство. В большинстве случаев меланому удаляют под местной анестезией.
Если болезнь поразила ближайшие лимфатические узлы, обычно их тоже удаляют. Но иногда назначают иммунотерапию или таргетную терапию. В первом случае пациенту дают препараты, которые стимулируют собственную иммунную систему на борьбу с опухолью. Во втором — препараты, которые прицельно уничтожают клетки меланомы.
Если меланома распространилась в другие органы, например в печень, рекомендуют хирургическое вмешательство в сочетании с лучевой, таргетной или иммунотерапией. При неэффективности этих методов прибегают к химиотерапии, то есть назначают препараты, которые останавливают рост злокачественных клеток или повреждают их отдельные компоненты.
На стадиях, когда рак не вышел за пределы кожи, пятилетняя выживаемость пациентов превышает 99% (сайт недоступен из РФ). После удаления опухоли заболевание практически никогда не прогрессирует.
По мере развития болезни прогноз ухудшается. На четвертой стадии, когда рак распространяется в отдаленные органы, пятилетняя выживаемость пациентов снижается до 35%.
Восстановление
Сразу после операции я переоделась в палате, и меня выписали. Домой возвращалась на общественном транспорте, чувствовала себя отлично, нога не болела. Никаких специальных рекомендаций врач не давала — мне разрешили передвигаться и жить в обычном режиме.
Дома будущий муж несколько дней делал перевязки. Через две недели в больнице сняли швы.
После операции опухоль передали на гистологическое исследование в государственную лабораторию, чтобы уточнить диагноз. Также врач попросила провести еще один тест с удаленными тканями — на обнаружение генов, которые предрасполагают к развитию меланомы. Его я сделала в частной лаборатории за 12 000 ₽. Результат оказался положительным.
По итогам гистологического исследования мне поставили окончательный диагноз: злокачественная лентиго-меланома с инвазией на глубину 1,05 см, стадия 1В.
Дерматолог сказала, что дополнительного лечения при такой форме заболевания не требуется. Но рекомендовала в дальнейшем регулярно обследоваться: делать УЗИ брюшной полости, лимфоузлов, места операции, малого таза, сдавать анализы крови и посещать онкодерматолога для осмотра.


После удаления опухоли я продолжала тревожиться. Возможно, мое состояние усугубилось из-за стресса: через 10 дней после операции я сменила работу и вышла на новую для себя должность. Спустя несколько месяцев поняла, что не смогу справиться с переживаниями самостоятельно, и обратилась за помощью к психотерапевту.
В итоге проходила на терапию три года. Точно сказать, сколько на нее потратила, не могу, цена консультаций постоянно повышалась.
Как чувствую себя сейчас
Сейчас все хорошо. Я продолжаю наблюдаться у врача и проходить диагностику. В первый год после операции я обследовалась каждые три месяца, затем — раз в полгода, а с 2021 года — раз в год.
Все исследования делаю платно в частных клиниках. Трачу каждый раз 25 000—30 000 ₽, но экономлю время и нервы. Иногда хожу к дерматологу чаще, чем нужно, если замечаю какие-то изменения на коже.
Диагноз заставил пересмотреть образ жизни и отношение к себе. Я стала постоянно пользоваться солнцезащитными кремами с уровнем защиты SPF 50+. Весной и летом стараюсь не выходить на улицу с 11:00 до 16:00. Больше не хожу в походы и не загораю.
Расходы
Операцию провели бесплатно. Я потратилась и продолжаю тратиться на периодические исследования. С каждым годом их стоимость растет, но я обзавелась скидками в разных клиниках и лабораториях. Плюс научилась оформлять налоговый вычет за лечение.
На удаление меланомы и последующее наблюдение я потратила 262 700 ₽
| Статья расходов | Траты |
|---|---|
| Обследования в течение пяти лет после операции | 225 000 ₽ |
| Обследование перед операцией | 25 000 ₽ |
| Генетический тест на предрасположенность к меланоме | 12 000 ₽ |
| Первичная консультация дерматолога | 700 ₽ |
На удаление меланомы и последующее наблюдение я потратила 262 700 ₽
| Статья расходов | Траты |
| Обследования в течение пяти лет после операции | 225 000 ₽ |
| Обследование перед операцией | 25 000 ₽ |
| Генетический тест на предрасположенность к меланоме | 12 000 ₽ |
| Первичная консультация дерматолога | 700 ₽ |