17 вопросов трансплантологу Игорю Милосердову о пересадке органов
Поговорили с Игорем Милосердовым — хирургом, трансплантологом, кандидатом медицинских наук, замдиректора по медицинской помощи НМИЦ трансплантологии и искусственных органов имени академика Шумакова.
Вы узнаете о том, как подбирают органы для пересадки, какие возможности есть у современной трансплантологии, насколько она доступна и что изменилось в связи с современной ситуацией в мире.
Что вы узнаете
- Как хирурги приходят в трансплантологию?
- Какие органы сейчас успешно пересаживают?
- Когда проводят трансплантацию органов?
- Когда трансплантация органов противопоказана?
- Есть ли возрастные ограничения для пересадки органов?
- Как подбирают органы для трансплантации?
- Влияет ли желание человека на то, станет он донором после смерти или нет?
- Возможна ли передача инфекций и других заболеваний при пересадке органов?
- Существует ли черный рынок донорских органов?
- Доступна ли трансплантация по ОМС и можно ли сделать ее платно?
- Бесплатная трансплантация доступна во всех регионах России?
- Сколько в среднем пациенты ждут пересадки органов и есть ли риск не дождаться?
- Какие ограничения ждут человека после трансплантации органа?
- Как пересадка органов влияет на продолжительность жизни?
- Какие новые перспективные технологии появляются в трансплантологии?
- Какие основные проблемы сейчас есть в сфере трансплантологии?
- Станет ли сложнее пересаживать органы из-за изменений ситуации в мире и санкций?
Как хирурги приходят в трансплантологию?
Клиническая трансплантология — специальность на стыке разных медицинских областей. В процессе трансплантации органов могут участвовать врачи нескольких специальностей.
Саму операцию по пересадке органов проводит врач-хирург с сертификатом по хирургии, сердечно-сосудистой хирургии или урологии — смотря какую специализацию он прошел после медицинского университета.
В нашем центре можно пройти специализацию по хирургии и по сердечно-сосудистой хирургии. Я пришел сюда в клиническую ординатуру, окончил ее как сердечно-сосудистый хирург, после чего получил возможность заниматься трансплантацией органов.
Обычно хирург специализируется на одном направлении в клинической трансплантации. Так, хирурги отделения, где я работаю, занимаются трансплантацией почки и поджелудочной железы. В другом отделении выполняют трансплантацию печени, в отделении кардиохирургии — трансплантацию сердца.
Как правило, хирург занимается не только трансплантацией органов, но и близкими операциями. Например, кардиохирург не только пересаживает сердце, но и выполняет плановые кардиохирургические вмешательства: замену клапанов сердца, шунтирование коронарных артерий и другие.
Какие органы сейчас успешно пересаживают?
Сейчас регулярно и достаточно широко выполняют трансплантацию сердца, легких, почки, поджелудочной железы, печени, тонкой кишки.
Иногда проводят комбинированные трансплантации нескольких органов. Например, возможна одновременная трансплантация почки и поджелудочной железы у пациентов с сахарным диабетом, сочетанные трансплантации почки и печени, легких и печени.
Комбинированные операции выполняют редко, таких пациентов немного, но это возможно, потому что сфера трансплантологии постоянно развивается.
Какие органы чаще всего пересаживают
| Орган | Число трансплантаций в мире в 2022 | Число трансплантаций в России в 2021 |
|---|---|---|
| Почки | 49 108 | 1250 |
| Печень | 18 429 | 524 |
| Сердце | 3904 | 254 |
| Легкие | 3009 | 14 |
| Поджелудочная железа | 898 | 0 |
| Тонкая кишка | 64 | 0 |
| Всего трансплантаций | 75 412 | 2050 |
Какие органы чаще всего пересаживают
| Почки | |
| Число трансплантаций в мире в 2020 | 49 108 |
| Число трансплантаций в России в 2019 | 1250 |
| Печень | |
| Число трансплантаций в мире в 2020 | 18 429 |
| Число трансплантаций в России в 2019 | 524 |
| Сердце | |
| Число трансплантаций в мире в 2020 | 3904 |
| Число трансплантаций в России в 2019 | 254 |
| Легкие | |
| Число трансплантаций в мире в 2020 | 3009 |
| Число трансплантаций в России в 2019 | 14 |
| Поджелудочная железа | |
| Число трансплантаций в мире в 2020 | 898 |
| Число трансплантаций в России в 2019 | 0 |
| Тонкая кишка | |
| Число трансплантаций в мире в 2020 | 64 |
| Число трансплантаций в России в 2019 | 0 |
| Всего трансплантаций | |
| Число трансплантаций в мире в 2020 | 75 412 |
| Число трансплантаций в России в 2019 | 2050 |
Когда проводят трансплантацию органов?
Трансплантация нужна, когда есть полная или почти полная и необратимая утрата функции органа или нескольких органов.
К пересадке органов могут привести различные заболевания, их очень много. Если говорить о трансплантации почки, общим показанием будет почечная недостаточность в ее конечной стадии, так называемая терминальная почечная недостаточность. К ней приводит сахарный диабет, гломерулонефрит, пиелонефрит, поликистозная болезнь почек и многие другие болезни.
Пересаженная донорская почка может заместить функцию собственного органа. При этом есть альтернативные методы лечения почечной недостаточности, например гемодиализ. Такие методы используют у большей части пациентов, но примерно в 20% случаев может быть выполнена трансплантация почки в том или ином варианте.
Когда трансплантация органов противопоказана?
Существуют общие противопоказания к трансплантации, их не так много. В частности, это тяжелые неконтролируемые инфекционные болезни, тяжелые онкологические заболевания. Иначе говоря, ситуации, когда формально можно пересадить орган, но результат операции будет неудовлетворительный: мы не сможем спасти пациента, он погибнет от сопутствующих заболеваний.
Трансплантация органа должна спасти пациента, продлить ему жизнь. Если это невозможно, операция не может быть выполнена.
Показания и противопоказания к трансплантации у конкретного пациента всегда определяет консилиум специалистов. Сначала обсуждаются ее последствия, потом принимается решение с учетом всех аспектов.
Отдельно стоит сказать о психических расстройствах. Во многих учебниках они указаны как противопоказания к трансплантации.
Это связано с тем, что пациент после пересадки органа должен пожизненно принимать медикаменты и быть в состоянии соблюдать режим лечения. Однако сейчас, если человек социально адаптирован, у него есть близкие, готовые обеспечить прием лекарств, трансплантация не противопоказана, ее проводят. То есть возможность операции оценивают индивидуально.
Есть ли возрастные ограничения для пересадки органов?
Возрастных ограничений для трансплантации органов практически нет. Важно лишь общее состояние человека, уровень его здоровья, состояние других органов и систем, которое может сказаться на результатах операции. В нашей практике самому пожилому пациенту, который перенес операцию, было около 80 лет.
Детям пересадка органов возможна в первый год жизни. Например, пересадку печени проводят с первых месяцев жизни — это четвертый-пятый месяц.
Как подбирают органы для трансплантации?
От живых доноров. По закону прижизненным донором органа может быть лишь родственник, который состоит в генетическом родстве с пациентом: мама, папа, брат, сестра, тетя, дядя, совершеннолетние сын или дочь. Очень часто бабушки и дедушки выступают в роли родственного донора части печени или почки для своих внуков. Супруги не могут быть донорами, хотя юридически и считаются родственниками.
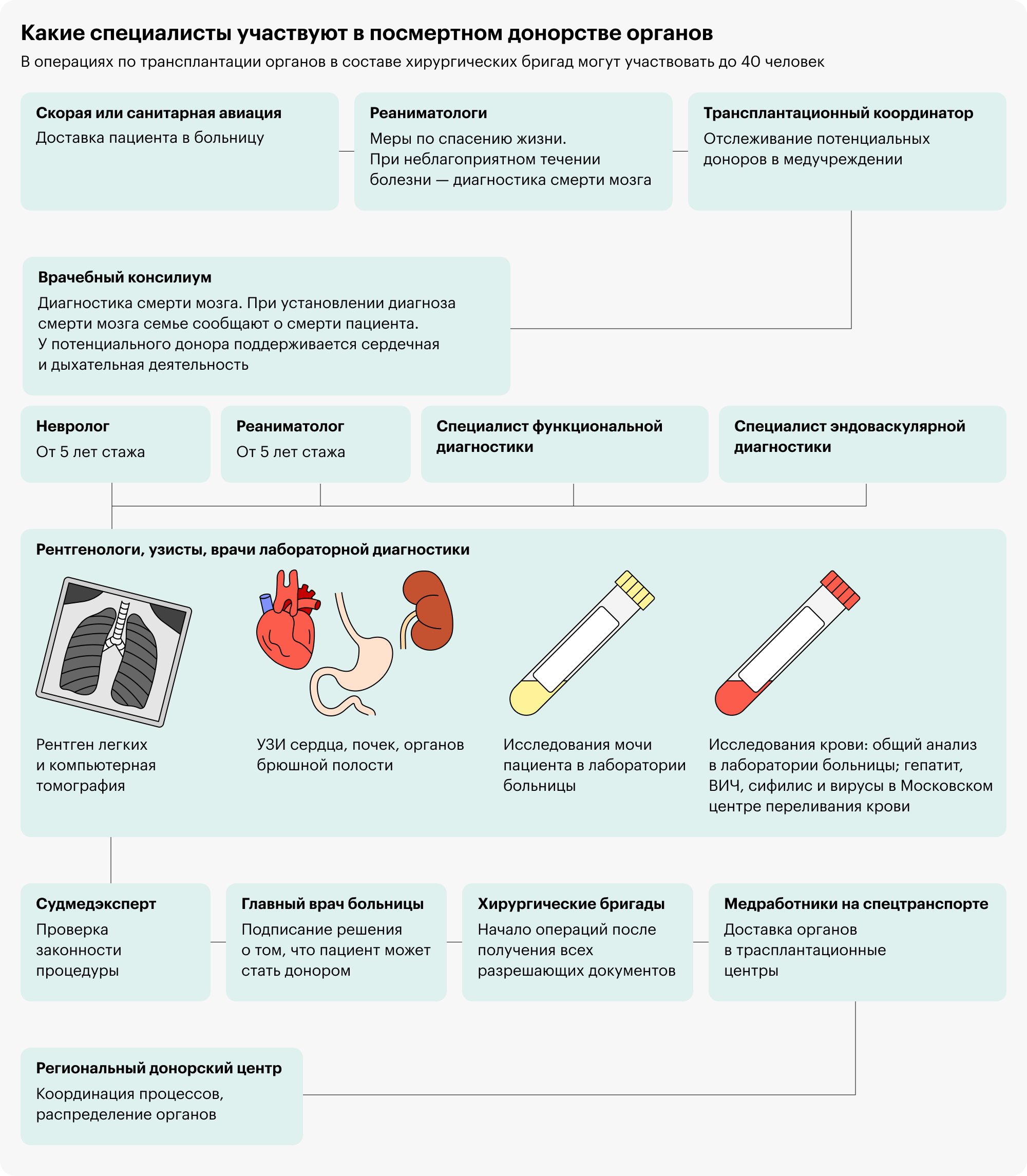
От посмертных доноров. Весь процесс такого донорства строго регламентирован. Донором может быть только человек, умерший по определенным причинам, у него должна быть зафиксирована смерть мозга: существует сложная процедура, позволяющая использовать органы после смерти.
После получения органов от посмертного донора начинается этап распределения, то есть подбора пациента, которому они будут пересажены. Здесь также учитывают много факторов: медицинских, биологических, иммунологических, в том числе совместимость, а также антропометрических, например возраст, и социальных, включая географическую удаленность пациента и донора.
Есть специальные компьютерные программы, которые по определенным алгоритмам выбирают оптимальную пару донор-реципиент. Это происходит в специальном медицинском учреждении: например, в Москве — в Московском координационном центре органного донорства. Наилучшая комбинация выбирается независимо от центра трансплантации, где будет происходить пересадка.
Влияет ли желание человека на то, станет он донором после смерти или нет?
В России действует презумпция согласия — эта форма волеизъявления подразумевает заведомо положительный ответ на донорство после смерти. Специально заявлять о согласии никуда не нужно.
Если же человек не хочет становиться посмертным донором, закон говорит, что отказ нужно выразить каким-либо способом. Стандартной процедуры на сегодняшний день нет — отказом может быть что угодно, в том числе рукописное заявление. В таком случае врачи органы использовать не будут.
Похожая модель работает и во многих европейских странах. Например, недавно в Швейцарии была принята презумпция согласия. А в США, наоборот, действует информированное согласие на донорство: человек должен заявить о своем согласии. В водительских правах ставят специальную отметку о том, хочет человек стать после смерти донором или нет.
Возможна ли передача инфекций и других заболеваний при пересадке органов?
Потенциальный донор, органы которого будут использованы для трансплантации, проходит детальное обследование. Пересаживаемые органы должны быть не только здоровыми с функциональной точки зрения, но и безопасными с точки зрения переноса инфекций.
Донора обследуют на всевозможные инфекции, в первую очередь на коронавирусную инфекцию COVID-19, вирусные гепатиты, ВИЧ, распространенные бактериальные и грибковые заболевания. Все они будут противопоказанием к донорству органов.
Онкологические заболевания тоже противопоказание, даже если они выявлены случайно, потому что есть риск переноса опухолевых клеток вместе с трансплантатом.
После обследования донора вероятность чем-либо заразиться из-за пересадки органов практически исключена.
Существует ли черный рынок донорских органов?
Я не встречал ни одного доказанного случая незаконной продажи органов в цивилизованных странах. В слаборазвитых странах, например в Афганистане, зафиксированы случаи продажи органов от прижизненных доноров: например, когда один человек продал почку другому.
В любом случае с этим борются на международном уровне. Продажа органов уголовно наказуема во всех странах мира: наказание понесет и продавец, и пациент, который попытался обойти закон.
Доступна ли трансплантация органов по ОМС и можно ли сделать ее платно?
Бесплатная трансплантация. В России есть несколько источников финансирования здравоохранения. Трансплантация органов входит в высокотехнологичную медицинскую помощь, для граждан Российской Федерации она бесплатна. Все, кто нуждаются в таких операциях, получают этот вид помощи.
Платная трансплантация. Она возможна при пересадке органов от живого родственного донора в случае, если человек — гражданин другой страны. Следовательно, в России такие операции проводят для иностранцев. Важно понимать, что оплачивается в этом случае не орган, а медицинская услуга по его пересадке.
Все страны запрещают использование органов умерших граждан своей страны для трансплантации иностранцам, поэтому возможна только пересадка органов от живого родственника при его согласии. Например, к нам обращаются граждане стран, где такие операции не делают.
Другой пример: в некоторых странах разрешена трансплантация органов от эмоциональных доноров, в первую очередь от супругов.
Конечно, в таких случаях внимательно изучают ситуацию, чтобы исключить куплю-продажу органа или принуждение к донорству.
Бесплатная трансплантация органов доступна во всех регионах России?
В регионах страны разная ситуация, далеко не везде получится сделать операцию по пересадке органа. При этом каждый год открываются новые центры трансплантации.
Если у пациента нет возможности получить нужную помощь по месту жительства, его направляют в центр трансплантации в другом регионе либо в столицу в федеральные учреждения. Самая благоприятная ситуация в московском регионе: уровень развития трансплантации и программы органного донорства по количеству и качеству операций соответствует европейскому.
Сколько в среднем пациенты ждут пересадки органов и есть ли риск не дождаться?
В среднем в Москве срок ожидания трансплантации почки составляет два-три года, все зависит от органа и состояния реципиента. Например, лист ожидания трансплантации сердца обновляется примерно за год, то есть пациенты становятся носителями донорского сердца меньше чем через год после постановки в лист ожидания.
То, что было невозможно раньше, сейчас становится ежедневной практикой, в том числе за счет возможностей иммуносупрессивной терапии, снижающей вероятность отторжения органов.
Число трансплантаций органов в РФ с 2010 по 2021 год
| Год | Число операций |
|---|---|
| 2010 | 1363 |
| 2011 | 1307 |
| 2012 | 1345 |
| 2013 | 1400 |
| 2014 | 1522 |
| 2015 | 1485 |
| 2016 | 1704 |
| 2017 | 1896 |
| 2018 | 2193 |
| 2019 | 2427 |
| 2020 | 1960 |
| 2021 | 2050 |
Число трансплантаций органов в РФ с 2010 по 2021 год
| Год | Число операций |
| 2010 | 1363 |
| 2011 | 1307 |
| 2012 | 1345 |
| 2013 | 1400 |
| 2014 | 1522 |
| 2015 | 1485 |
| 2016 | 1704 |
| 2017 | 1896 |
| 2018 | 2193 |
| 2019 | 2427 |
| 2020 | 1960 |
| 2021 | 2050 |
Какие ограничения ждут человека после трансплантации органа?
Принципиальный момент в том, что ограничений после трансплантации органа существенно меньше, чем до нее. Пересадка любого органа улучшает не только прогноз длительности жизни, но и качество жизни.
Ограничений после операции не так много. В первую очередь это прием препаратов. Необходимо принимать несколько лекарств для профилактики отторжения. Их принимают строго по определенному режиму, нарушать его опасно.
Остальные ограничения сводятся к здоровому образу жизни: все, что полезно для обычных людей, улучшает прогноз для пациентов после трансплантации. Нужно не употреблять алкоголь, не курить, заниматься физической активностью.
Люди после пересадки органов живут полноценной жизнью, работают, занимаются спортом, путешествуют, женщины могут иметь детей. А вот на фоне основного заболевания, скажем, во время диализной терапии при почечной недостаточности, многое им недоступно.
Трансплантация органов обеспечивает максимальную реабилитацию пациента: не только физическую, но и социальную, и психологическую.
Как пересадка органов влияет на продолжительность жизни?
Существуют средние показатели продолжительности жизни после трансплантации органов, но они очень усреднены — это данные больших регистров, которые обобщают данные тысячи трансплантаций.
Если говорить о трансплантации почки, то орган, полученный от посмертного донора, в среднем функционирует около 10 лет, от живого донора — около 20 лет.
Есть люди, которые прожили с пересаженными органами десятки лет и дожили до глубокой старости. В частности, после пересадки почки человек может прожить 30—40 лет и в итоге умереть по другим причинам, не связанным с заболеванием почек. То же самое касается других органов.
Многое зависит от возраста реципиента, состояния его здоровья. Продолжительность жизни людей после трансплантации органов растет, сейчас мы видим значительный прогресс: 10—15 лет назад цифры были совсем другими.
Кроме того, сейчас все чаще делают повторные трансплантации органов — и в России, и за границей. В нашей практике было несколько случаев, когда пациенты пережили четыре пересадки почки. Правда, повторные операции сложнее, они требуют больших усилий и длительной реабилитации.
Какие новые перспективные технологии появляются в трансплантологии?
Количество людей, нуждающихся в пересадке органов, увеличивается, в том числе за счет общего старения населения в развитых странах. Из-за этого постоянно ищут новые возможности для замещения функции собственных органов.
Перспективные направления — это клеточные технологии выращивания органов. Например, пробуют выращивать клетки поджелудочной железы, вырабатывающие инсулин, это может стать эффективным методом лечения сахарного диабета.
В трансплантации сердца используют специальные устройства: по сути, искусственные органы, заменяющие сердце.
Кроме того, разрабатываются новые молекулы для иммуносупрессивной терапии — профилактики и лечения острого отторжения пересаженных органов. Достижения фармакологии тоже во многом обеспечивают прогресс в трансплантологии.
Сейчас в нашем центре ведутся разработки «реабилитации» исходно поврежденных донорских органов для возможного их применения с целью трансплантации путем специальной аппаратной перфузии органа. Пока проходит ряд экспериментов на баранах.

Какие основные проблемы сейчас есть в сфере трансплантологии?
Основная проблема трансплантологии в том, что пациентов, нуждающихся в пересадке, всегда больше, чем возможности пересадить органы.
Трансплантология в какой-то мере заложница успеха других отраслей медицины. Достижения в лечении хронических болезней приводят к тому, что пациентов, которым нужна пересадка органов, становится все больше.
Существует множество заболеваний, от которых люди больше не умирают, но они приводят к утрате функции тех или иных органов. Например, многие болезни теперь излечимы, но побочным эффектом их лечения может быть почечная недостаточность, поэтому пациент нуждается в трансплантации почки. Таких примеров много: общий прогресс в медицине ведет к увеличению потребности в донорских органах.
Листы ожидания трансплантации органов увеличиваются во всем мире, а донорский потенциал стабилен, он не может увеличиваться так же быстро, как число пациентов. Как раз это и требует развития донорства органов и современных технологий, чтобы каждый, кому необходима помощь, получил ее: как с помощью трансплантации органов, так и с помощью других близких методик.
Станет ли сложнее пересаживать органы из-за изменения ситуации в мире и санкций?
Мы пока не видим никаких существенных ограничений и работаем в прежнем режиме. Все лекарственные препараты доступны, многие производятся на территории Российской Федерации.
Я не могу сказать, что ограничения пандемии существенно отличались от того, что мы видим сейчас. Некоторые сложности есть, но они не такие, чтобы говорить о том, что кто-то из пациентов может остаться без нужной помощи.
Запомнить
- Клиническая трансплантология — специальность на стыке нескольких медицинских областей. В процессе трансплантации органов могут участвовать врачи нескольких специальностей.
- Сейчас пересаживают сердце, легкие, почки, поджелудочную железу, печень, кишечник.
- Трансплантация нужна, когда есть полная или почти полная необратимая утрата функции органа или нескольких органов.
- Трансплантация органа должна спасти пациента, продлить ему жизнь. Если врачи понимают, что это невозможно, операцию не сделают.
- Возрастных ограничений для трансплантации органов практически нет. Важно лишь общее состояние человека, его здоровье, состояние других органов и систем, которое может сказаться на результатах операции.
- Органы могут быть получены от живого донора, если он генетический родственник, или от посмертного донора, если тот соответствует требованиям.
- В России действует презумпция согласия. Эта форма волеизъявления подразумевает положительный ответ на донорство после смерти в случае отсутствия отрицательного ответа.
- Потенциальный донор, органы которого будут использованы для трансплантации, проходит детальное обследование. Пересаживаемые органы должны быть не только здоровыми с функциональной точки зрения, но и безопасными с точки зрения переноса инфекций.
- Продажа органов уголовно наказуема во всех странах мира: наказание понесет и продавец, и пациент, который попытался обойти закон.
- Трансплантация органов входит в высокотехнологичную медицинскую помощь, для граждан Российской Федерации она бесплатна.
- Самая благоприятная ситуация в московском регионе: уровень развития трансплантации и программы органного донорства по количеству и качеству операций соответствует европейскому.
- В среднем в Москве срок ожидания трансплантации почки составляет два-три года. Вероятность не дождаться операции есть, но она небольшая.
- Ограничений после трансплантации органов существенно меньше, чем до нее. Пересадка любого органа улучшает не только прогноз длительности жизни, но и качество жизни.
- Продолжительность жизни после трансплантации органа во многом зависит от возраста и состояния здоровья человека.
- Основная проблема трансплантологии в том, что пациентов, нуждающихся в пересадке, всегда больше, чем возможности пересадить органы.