Что делать, если ребенок закатывается в плаче: аффективно-респираторные приступы у детей
И как их лечить
Моей дочери сейчас 12 лет. Когда ей было около четырех месяцев, она впервые закатилась в плаче.
Это выглядело страшно: сначала она громко заплакала, затем лицо посинело, а плач стал беззвучным. Дочь выпустила из легких весь воздух, но почему-то не делала вдох, беззвучно сотрясаясь в рыданиях. Это продлилось всего секунд десять — но каждая секунда до вдоха казалась вечностью.
Так я впервые столкнулась с аффективно-респираторными приступами — это врачебное название закатываний в плаче. Расскажу, что это за диагноз, опасны ли приступы и как на них реагировать.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам
Что такое аффективно-респираторные приступы и почему они возникают
Аффективно-респираторные приступы, или пароксизмы, — приступы задержки дыхания у детей на срок до минуты в ответ на сильное эмоциональное потрясение или боль.
Раньше аффективно-респираторные приступы считались преднамеренными — предполагалось, что так ребенок привлекает внимание и манипулирует взрослыми. Сейчас врачи сходятся на том, что задержка дыхания у ребенка происходит непроизвольно.
Аффективно-респираторные приступы возникают у 1—5% здоровых детей. В основном они начинаются на первом году жизни и достигают пика в возрасте двух лет. У половины детей они прекращаются к четырем годам, а к восьми годам от них избавляется около 80% детей. Очень редко приступы могут сохраняться и во взрослом возрасте.
Частота приступов задержки дыхания колеблется: обычно закатывания случаются 1—6 раз в неделю, но до 25% детей могут закатываться в плаче даже несколько раз в день.
В целом аффективно-респираторные приступы безопасны, они не влияют на развитие ребенка и не повышают у него риск развития эпилепсии или других опасных болезней.
Причины и факторы риска аффективно-респираторных приступов
Причины. Точные причины до сих пор неизвестны. Ученые предполагают, что сразу множество факторов участвуют в механизме возникновения пароксизмов.
Чаще всего среди возможных причин называют нарушение регуляции вегетативной нервной системы . Еще одна убедительная версия состоит в том, что скрытый дефицит железа и железодефицитная анемия могут быть условием для развития аффективно-респираторных приступов у детей.
По разным оценкам, от 7,5 до 69% детей с закатываниями страдают анемией. Ученые также предполагают возможную связь между железодефицитной анемией у матери во время беременности и аффективно-респираторными приступами у детей.
Факторы риска. У мальчиков аффективно-респираторные приступы случаются немного чаще, чем у девочек, — примерно в соотношении 1,2:1.
Известно, что у 20—35% детей с пароксизмами есть близкий родственник с ними же. Оказалось, что у моего мужа в детстве тоже были эпизоды беззвучного плача, но они были редкими и не ярко выраженными, поэтому на них не обращали внимания.
Симптомы аффективно-респираторных приступов
Аффективно-респираторному приступу всегда предшествует провоцирующее событие:
- Физическое воздействие — ребенок упал, ударился, поцарапался, укусила пчела.
- Расстраивающее событие — например, ребенок испугался или потерял любимую игрушку.
Обычно аффективно-респираторный пароксизм протекает по такому сценарию:
- Ребенок может сначала громко заплакать, а затем перейти на беззвучный плач без длительного вдоха, либо открыть рот, словно собираясь заплакать, но при этом не издавать ни звука.
- Лицо ребенка может стать бледным, синим или серым.
- Тело во время беззвучного плача может обмякнуть или, наоборот, сильно напрячься, иногда даже появляются судороги.
- Ребенок после плача может потерять сознание на 1—2 минуты.
Типы аффективно-респираторных приступов
В зависимости от цвета кожных покровов во время приступа выделяют два типа закатываний.
Цианотические, или «синие». Это наиболее распространенный тип. В этом случае через несколько секунд после задержки дыхания появляется цианоз, то есть посинение лица, особенно выраженное в области носогубного треугольника.
В легких случаях приступ завершается через несколько секунд, и дыхание восстанавливается. Но иногда из-за сниженного поступления кислорода в головной мозг ребенок может потерять сознание. Через 1—2 минуты состояние самостоятельно возвращается к норме.
Бледные. Возникают значительно реже, чем цианотические. Триггером чаще всего становится боль, например при падениях или ударах. В отличие от приступов «синей» задержки дыхания, этим эпизодам не всегда предшествует сильный плач, а приступ может начаться только через несколько секунд после события.
Во время приступа ребенок становится вялым и очень бледным, пульс обычно значительно замедляется, он перестает дышать и теряет сознание на 1—2 минуты. Еще приступ может сопровождаться судорожными движениями и непроизвольным мочеиспусканием. После пароксизма ребенок обычно сонный.
Встречается и смешанный тип, когда у ребенка бывают и цианотические, и бледные приступы.

Диагностика аффективно-респираторных приступов
При подозрении на аффективно-респираторные приступы педиатр направляет детей к неврологу. Сами по себе эти приступы безвредны и проходят с возрастом, но иногда под их маской скрываются другие, более опасные состояния, которые требуют лечения, поэтому могут понадобиться дополнительные обследования.
Опрос и осмотр. Невролог подробно расспросит о том, как именно происходят приступы. Для аффективно-респираторных пароксизмов характерна четко определенная последовательность событий — если она нарушена, врач заподозрит другую патологию.
Если родителям удалось снять на видео приступ, это облегчит постановку диагноза. После опроса невролог осмотрит ребенка и проверит рефлексы.

Лабораторные исследования. При подозрении на дефицит железа или железодефицитную анемию назначают общий анализ крови и определение ферритина сыворотки .
Электрокардиограмма. Детям с частыми и тяжелыми приступами задержки дыхания проводят электрокардиограмму, ЭКГ, для исключения синдрома удлиненного интервала QT и других болезней сердца, проявления которых могут напоминать аффективно-респираторные приступы.
Электроэнцефалограмма. Иногда, если симптомы приступов похожи на эпилептические или есть другие тревожные симптомы, врач может назначить электроэнцефалограмму, ЭЭГ , чтобы исключить эпилепсию.
Лечение аффективно-респираторных приступов
Хотя аффективно-респираторные пароксизмы выглядят пугающе и вызывают тревогу у родителей и окружающих, это состояние не наносит вреда здоровью ребенка. Специального лечения приступов задержки дыхания не существует — со временем они прекратятся самостоятельно.
Лучший способ предотвратить закатывание — избегать ситуаций, которые могут стать стимулом для приступа, или отвлекать ребенка, если подобная ситуация все-таки произошла. В то же время полностью ограждать ребенка от любых неприятных событий, включая воспитательные беседы, не нужно.
Учеными были опробованы различные стратегии для уменьшения частоты и тяжести приступов. Пока неплохие результаты показала только терапия препаратами железа, которая снижала частоту приступов независимо от того, была у ребенка диагностирована анемия или нет. Стоит отметить, что все исследования на эту тему проведены на небольших выборках, для подтверждения этих результатов требуются дополнительные данные.
Как моей дочке диагностировали и лечили аффективно-респираторные приступы
У моей дочки был цианотический тип приступов. Сначала она начинала плакать, потом плач, словно затихая, переходил в беззвучный, а лицо становилось синего цвета. Задержка дыхания была недолгой — в среднем длилась 10—25 секунд, без судорог или потери сознания.
Провоцирующие факторы были разными. Первый раз приступ случился из-за того, что дочь больно ударилась пальцем о тумбочку, — ей тогда было четыре месяца. Меня напугал этот эпизод, и я обратилась к неврологу в поликлинику.
На приеме подробно рассказала, что произошло, и врач определила, что это аффективно-респираторный приступ, но дополнительно назначила УЗИ головного мозга. УЗИ мы прошли в поликлинике бесплатно, все было в норме. Еще невролог предложила направить нас на ЭКГ, но мы уже делали это исследование по другим показаниям, и результаты тоже были в норме.
В итоге невролог назначил дочке два препарата: гомеопатические капли «Нотта» и ноотропный препарат «Ноофен». Сейчас я знаю, что гомеопатия не работает, а ноотропы не обладают доказанной эффективностью, но тогда была напугана диагнозом и выполняла все указания врача.
Несмотря на проводимое «лечение», приступы учащались — например, на фоне болезни, когда нужно было пить невкусные лекарства в жидкой форме. Я укладывала дочь на спину и давала лекарство из шприца. Ей это не нравилось, и она закатывалась в плаче.
Когда дочке было восемь месяцев, ей назначили общий и биохимический анализ крови по другому поводу. Так у нее обнаружили железодефицитную анемию и назначили препараты железа — капли «Актиферрин», которые надо было принимать полтора месяца. Железо дочка пропила, его уровень восстановился, но улучшений я не заметила.
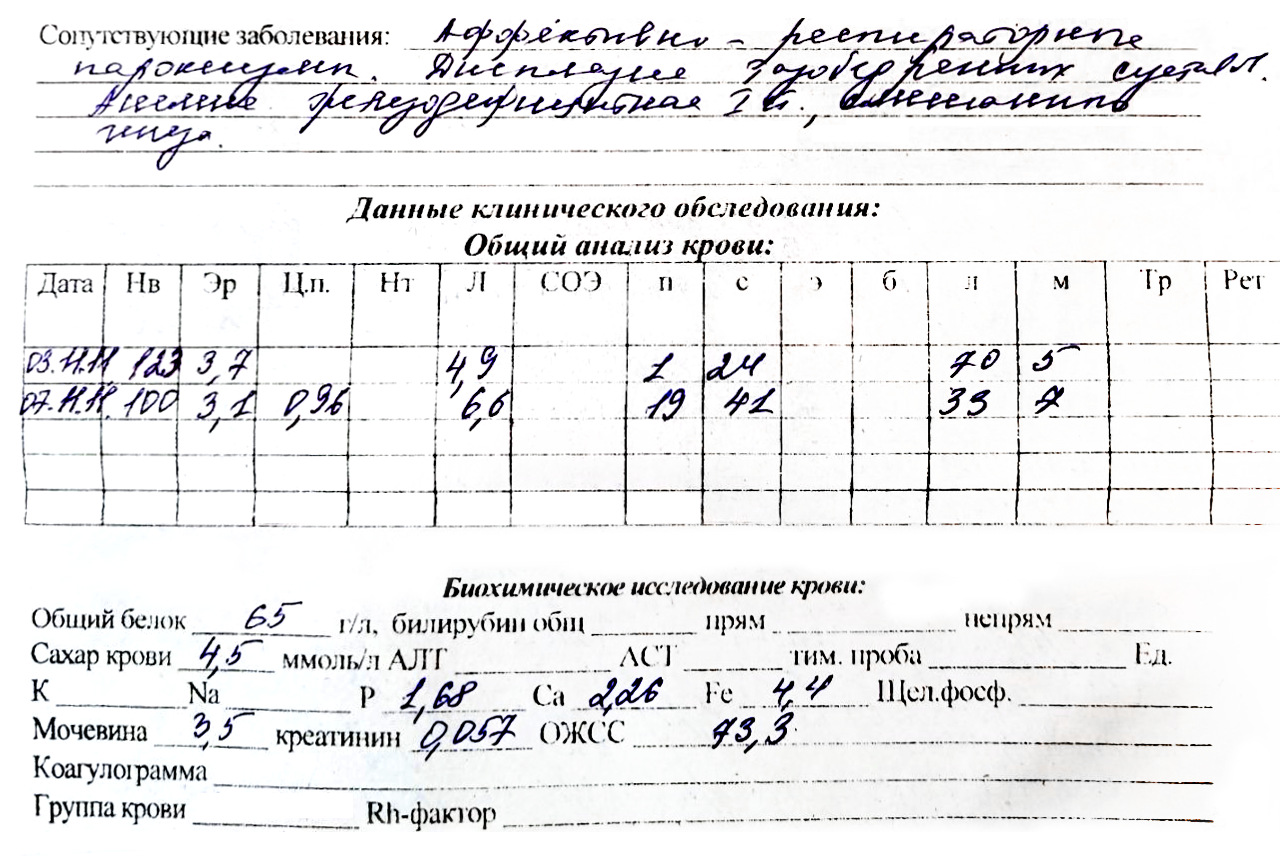
Тогда же я обратилась к другому неврологу. Он подтвердил диагноз аффективно-респираторных приступов и добавил к назначенным препаратам еще «Магне В6», глицин и успокаивающие ванны с мелиссой и хвойным экстрактом. Как я выяснила позже, эти препараты тоже не имеют доказанной эффективности. Но тогда я продолжала аккуратно выполнять назначения неврологов, они были растянуты во времени: например, капли «Нотта» надо было давать не менее месяца, а «Ноофен» — курсами по 2—4 недели.
Но ситуация усугубилась ближе к году, когда дочь переходила с этапа ползания к ходьбе. Она любила стоять или двигаться, придерживаясь рукой за диван, но пока еще часто теряла равновесие и падала — были дни, когда она закатывалась несколько раз в день.
Я снова посетила невролога в бесплатной поликлинике. Врач расстроила меня: по ее мнению, детей с аффективно-респираторными приступами надо беречь от любых нервных потрясений, а эпизоды у дочки случались, потому что я плохо за ней приглядывала. Я вышла из кабинета подавленной, ведь проводила с ребенком 24/7, а мне еще и сказали, что приступы случаются так часто из-за меня.

Дополнительно невролог направила дочь к эпилептологу — сделать ЭЭГ и исключить эпилептическую активность мозга. Врач-эпилептолог, к которому мы пришли в частную клинику, после нашего описания приступов сразу же сказал, что никакого отношения к эпилепсии они не имеют, посетовал на необоснованную гипердиагностику и даже предложил сэкономить деньги и не делать ЭЭГ.
В тот момент я была очень напугана приступами, поэтому решила все-таки сделать исследование. Результаты оказались в норме. Вместе с результатами врач дал памятку с информацией об аффективно-респираторных пароксизмах и убедил в том, что они со временем пройдут самостоятельно без последствий для мозга. Еще врач рекомендовал не тратить деньги на неэффективные препараты.
Именно этот прием снизил мою тревожность, и я перестала давать дочери назначенные неэффективные лекарства. Это сразу облегчило мне жизнь. До этого у меня была куча будильников и списков в телефоне — в среднем лекарства надо было давать шесть-семь раз в день. Такие вещи морально выматывают и добавляют тревожности: нужно не забыть, какой препарат дают до еды, какой — после, что уже давали, а что — нет. Мне стало намного легче, когда я все это отменила.
По мере взросления дочери аффективно-респираторные пароксизмы стали происходить все реже, а к семи годам исчезли вовсе. Я не заметила никакого влияния приступов на ее интеллектуальные способности: дочке сейчас 12 лет, она прекрасно учится в школе, занимается в разных кружках и умеет справляться с эмоциями.

Что делать во время аффективно-респираторного приступа у ребенка
В целом дочь росла спокойным и рассудительным ребенком. Например, у нас с ней была договоренность по поводу магазинов: если ей чего-то хотелось, она приносила и показывала мне это, а я решала, купить или нет. Если я считала что-то излишеством, например какие-то игрушки, мы просто фотографировали товар. Если интерес дочери был устойчивым и она вспоминала об игрушке спустя пару недель, я покупала ее или добавляла в вишлист на праздники. Так мы избегали истерик из-за сиюминутных желаний.
Но чаще всего в нашем случае стимулом к приступу становились физические воздействия — падения, удары. От них отвлечь дочь было почти невозможно. Когда приступ все же случался, мы создавали условия, чтобы во время эпизода дочь была в безопасности.
✅ Что делать во время аффективно-респираторного приступа:
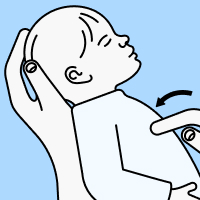
- Лучше положить ребенка на бок.
- Не оставляйте ребенка одного.
- Уберите все опасные предметы, которые могут его поранить.
- Если аффективно-респираторные приступы у ребенка еще не диагностированы, попробуйте снять эпизод на видео, чтобы показать его врачу.
- После приступа ведите себя как обычно, обнимите ребенка, но относитесь к нему так, словно ничего не произошло.
- При необходимости дайте ребенку отдохнуть после закатывания.
❌ Что нельзя делать во время аффективно-респираторного приступа:
- Сильно трясти ребенка или брызгать водой.
- Просовывать в рот ребенка предметы или пальцы.
- Делать искусственное дыхание или непрямой массаж сердца.
- Брать ребенка на руки — это может удлинить приступ.
- Ругать ребенка.
Исходя из своего опыта, я бы посоветовала родителям детей с аффективно-респираторными приступами как можно раньше научить их выражать свои мысли и желания. Мне стало проще избегать приступов, когда дочь научилась объяснять, чего именно хочет, что ее беспокоит и где болит.
И еще я бы посоветовала родителям учить детей медленно и тщательно пережевывать пищу. Однажды двухлетняя дочь во время еды подавилась кусочком печени, которая застряла в горле. Она сильно испугалась, заплакала и тут же закатилась в плаче. Возможно, она даже кратковременно потеряла сознание, потому что, посинев, начала обмякать на руках, чего раньше не было. Хорошо, что я была не одна: пока набирала скорую, дедушка, который приехал погостить, достал злополучный кусочек.
Запомнить
- Аффективно-респираторные приступы — это приступы задержки дыхания у детей на срок до минуты в ответ на сильное эмоциональное потрясение или боль. Они возникают менее чем у 5% детей, и у большинства проходят к восьмилетнему возрасту без лечения и последствий.
- Аффективно-респираторные приступы могут проявляться симптомами, которые возникают при других, более опасных состояниях, поэтому врач может назначить дополнительные обследования.
- Единственный метод, который предположительно может снизить частоту приступов или даже свести их на нет, — прием препаратов железа. Железодефицитная анемия считается одной из причин возникновения закатываний.
- Стоит по возможности избегать ситуаций, которые вызывают у ребенка приступы, но без фанатизма.
- Нельзя ругать ребенка за закатывания — они происходят не по его воле.
Болезнь повлияла на образ жизни или отношение к ней? Поделитесь своей историей