7 самых распространенных инфекционных болезней человека
Последние несколько лет прошли под знаком респираторных вирусных инфекций: COVID-19, грипп и простуда стали основными инфоповодами в СМИ.
Однако есть и другие, не менее опасные инфекционные заболевания, которые продолжали убивать людей по всему миру — и которые с появлением коронавируса никуда не исчезли.
В этой статье я расскажу о семи наиболее распространенных инфекциях, которые может подхватить в том числе и россиянин, — и постараюсь разобраться, как им противостоять.
О каких болезнях расскажем
Вирусный гастроэнтерит
Распространенность. Подсчитать, сколько людей заражается вирусным гастроэнтеритом, сложно: болезнь длится относительно недолго, и многие люди не обращаются к врачу.
Тем не менее оценить масштабы заболеваемости позволяет смертность: хотя большая часть заразившихся успешно выздоравливает, ежегодно по всему миру от острого вирусного гастроэнтерита погибает более 200 000 детей.
Причины болезни. Гастроэнтерит — это воспаление слизистой оболочки желудка и кишечника. Его могут вызвать многие патогены, включая стафилококков, шигелл, кишечную палочку и другие болезнетворные бактерии. Самый распространенный возбудитель гастроэнтерита — норовирус, чуть реже болезнь вызывают другие кишечные вирусы: ротавирус, аденовирус и астровирус.
Как заражаются. Как правило, люди заболевают, когда проглатывают мельчайшие частицы фекалий, в которых содержатся вирусы. Это случается при употреблении зараженной пищи или воды, или если человек сначала коснется загрязненного предмета вроде выключателя в туалете, а затем потрогает руками лицо. Поэтому вирусный гастроэнтерит иногда еще называют «болезнью грязных рук».
Но некоторые возбудители вирусного гастроэнтерита могут передаваться воздушно-капельным путем, то есть вместе с мельчайшими частицами слюны при чихании и кашле. Например, так происходит с норовирусом.
Заболеть может любой человек, но чаще заражаются дети. Это связано с тем, что детская иммунная система пока не научилась эффективно отражать атаки вирусов и микробов. А еще многие дошкольники часто играют друг с другом и при этом забывают о гигиене — тащат игрушки в рот и редко моют руки.
Симптомы вирусного гастроэнтерита длятся от 1 до 10 дней — в зависимости от того, какой вирус его вызвал. Основной симптом — водянистый понос, при котором человек посещает туалет три раза в день или чаще.
Понос может сопровождаться слабостью, тошнотой, рвотой, болью в животе и лихорадкой — то есть температурой тела выше 37,2—37,5 °C при измерении подмышкой. Как правило, рвота и понос возникают вместе, но иногда у человека может быть только один симптом.
Что делать при подозрении на болезнь. Взрослые люди обычно выздоравливают без лечения за 1—3 дня. Все, что для этого нужно, — пить чистую воду по 60—120 мл каждые 30—60 минут, есть небольшими порциями и отдыхать.
Люди с острым гастроэнтеритом могут быть заразными от нескольких дней до двух недель и более. Все время, пока длятся симптомы, плюс 48 часов после выздоровления нельзя готовить пищу для других людей — иначе они тоже рискуют заразиться.
Как правило, взрослым людям нужна помощь врача, только если понос и рвота не проходят в течение двух-трех дней, температура перевалила за 40 °C или если появились признаки обезвоживания:
- очень сильная жажда;
- сухость во рту;
- моча стала темно-желтой, а ее количество резко уменьшилось, либо человек вообще не мочился в течение 6 часов или дольше;
- сильная слабость, головокружение или предобморочное состояние.
Но у детей та же самая болезнь, как правило, приводит к обезвоживанию гораздо быстрее. Симптомы этого состояния у детей и взрослых совпадают, но у детей есть и дополнительные: ребенок плачет без слез, а если речь идет о младенце, то родничок на его макушке кажется запавшим и мягким. Кожа может стать прохладной, а у некоторых детей могут появиться судороги.
При появлении признаков обезвоживания у ребенка немедленно вызовите врача. Пока скорая едет, нужно давать ребенку напиток для оральной регидратации. С рождения детям можно давать «Адиарин», а с трех лет — «Регидрон био».
Обычная вода не подойдет, потому что она не восполняет запас калорий и солей, а самодельные растворы для регидратации могут принести больше вреда, чем пользы. Если ребенок отказывается пить разведенные порошки, восполнять потерю жидкости можно разбавленными соками, компотами и некрепким чаем.
Профилактика. Снизить вероятность заражения можно, если мыть руки под проточной водой с мылом после посещения улицы, туалета и перед едой и употреблять только правильно приготовленную еду из безопасного источника — например, из магазина или кафе с хорошей репутацией.
Защититься от всех возбудителей гастроэнтерита при помощи прививок не получится. Зато маленького ребенка можно привить от ротавируса при помощи вакцины «Ротатек». Согласно инструкции, первую дозу вводят младенцам в возрасте от 6 до 12 недель, а оставшиеся две — с интервалом от 4 до 10 недель. Защита действует до 5 лет, затем иммунитет пропадает.
В некоторых регионах России, например в Москве, прививка от ротавируса есть в региональном календаре прививок, поэтому ее сделают бесплатно. Но если прививочный календарь в вашем регионе прививку от ротавируса не предусматривает, ребенка бесплатно привьют, только если в период с 7 до 12 недель его жизни в вашем регионе случится вспышка этой инфекции.
Вакцинировать ребенка можно в частной клинике за деньги, причем стоимость различается в разных городах даже в пределах одной и той же сети. Например, в «Инвитро» в Москве она стоит 4000 ₽.
Гепатит A
Распространенность. Гепатит A похож на вирусный гастроэнтерит: эта болезнь тоже длится недолго и не становится хронической. Но заражаются им часто: ежегодно в мире регистрируется около 1,4 миллиона случаев.
Причины болезни. Вирус гепатита A, который вызывает воспаление печени.
Как заражаются. Как и в случае вирусного гастроэнтерита, люди заболевают, если в организм попадают мельчайшие частицы фекалий с вирусами.
В небогатых странах люди чаще всего проглатывают вирусы вместе с зараженной едой и водой, но в Европе и РФ чаще заражаются при личном контакте с больным или прикоснувшись к загрязненному предмету.
Симптомы. Дети младше 6 лет, как правило, переносят гепатит A без симптомов. Но примерно у 30% детей возникают лихорадка, недомогание, потеря аппетита, рвота, тошнота, боль или дискомфорт в животе и понос.
Печень при гепатите A не может эффективно обезвреживать билирубин — ядовитое вещество желтого цвета, которое образуется при разрушении гемоглобина. Поэтому у больных иногда развивается желтуха — белки глаз и кожа приобретают желтоватый оттенок. У детей до шести лет желтуха обычно длится меньше двух недель.
У детей старшего возраста и у взрослых симптомы встречаются примерно в 70% случаев. Болезнь начинается с внезапного появления тошноты, рвоты, лихорадки, недомогания и болей в животе. В течение недели моча становится темной, а стул — бледным, затем появляются желтуха и кожный зуд, которые длятся еще примерно две недели.
После этого люди обычно выздоравливают и приобретают иммунитет к гепатиту A на всю жизнь. Но в редких случаях развивается аутоиммунный гепатит — хроническое воспаление печени, при котором иммунные клетки атакуют не вредных микробов, а клетки самой печени. В 1% случаев может возникнуть печеночная недостаточность.
Что делать при подозрении на болезнь. Большинство людей переносят гепатит A без осложнений, но безопаснее болеть под присмотром специалиста, поэтому лучше вызвать врача. Он предложит лекарства, уменьшающие тошноту и зуд, и выпишет больничный: люди с гепатитом A могут заразить окружающих в течение 7 дней после появления симптомов, поэтому это время нужно провести дома.
Профилактика. Снизить вероятность заражения можно, если мыть руки под проточной водой с мылом после посещения улицы, туалета и перед едой и сделать прививку.
От гепатита A есть несколько вакцин, например, «ГЕП-А-ин-ВАК», «ГЕП-А-ин-ВАК-Пол», «Аваксим» и «Хаврикс». Прививку делают детям с 12 месяцев. Чтобы получить иммунитет, потребуется две дозы вакцины, которые нужно вводить с интервалом от 6 месяцев.
Но поскольку прививка от гепатита A не входит в Национальный календарь профилактических прививок, бесплатно по полису ОМС в большинстве регионов ее не сделают. Там привиться от гепатита A можно в частной клинике за деньги. Средняя цена в Москве — 3711 ₽.
Однако некоторые дети с трех лет имеют право на бесплатную прививку по эпидемическим показаниям. Например, если они живут в областях, где часто встречается гепатит A: по данным Роспотребнадзора, это Удмуртская Республика, Республика Дагестан, Пермский и Красноярский края, Самарская, Челябинская, Ивановская, Калужская и Орловская области, Ненецкий АО.
Еще бесплатную прививку могут получить ранее не болевшие и непривитые дети, в садике у которых выявили случай болезни.
ВИЧ
Распространенность. На конец 2021 года во всем мире с ВИЧ, по разным оценкам, жило 33,9—43,8 млн человек. Во всем мире ежегодно регистрируется около 1,5 млн новых случаев заражения — это количество равно числу зарегистрированных ВИЧ-инфицированных людей в России.
Причины болезни. Ретровирус иммунодефицита человека. Вирус разрушает CD4-лимфоциты — защитные клетки, и при отсутствии лечения может привести к очень тяжелому иммунодефициту, который называется «синдром приобретенного иммунодефицита» — СПИД.
Как заражаются. ВИЧ передается при обмене биологическими жидкостями — это в первую очередь кровь, грудное молоко, сперма и вагинальные выделения — между здоровым и инфицированным человеком.
Причем для заражения нужно, чтобы инфицированная биологическая жидкость попала на слизистые или внутрь организма здорового человека — например, через ранку или царапину на коже. Поэтому большинство людей заражается при оральном, вагинальном и анальном сексе без презерватива или при совместном использовании шприцев при употреблении наркотиков.
В некоторых случаях болезнь может передаваться от матери к ребенку во время беременности, родов или кормления грудью. Кроме того, раньше люди нередко заражались во время медицинских процедур — например, при переливании крови или пересадке органов. Но теперь медицинский контроль за донорскими материалами стал гораздо строже, так что этот способ заражения практически исключен.
Во внешней среде вирус ВИЧ очень быстро теряет заразность. Поэтому, хотя слезы, моча и слюна могут содержать низкие концентрации ВИЧ, заразиться при контакте с ними почти невозможно. Это значит, что подхватить болезнь через еду, воду, воздух, рукопожатие, поцелуй или прикосновение к личным вещам ВИЧ-инфицированного человека — например, полотенце или носовой платок — нельзя.
Симптомы. ВИЧ-инфекция развивается постепенно. Как правило, в течение 2—4 недель после заражения болезнь никак себя не проявляет.
После этого начинается первая стадия болезни, которая называется острый ретровирусный синдром. У некоторых людей она протекает бессимптомно, но примерно 40—90% заразившихся сталкиваются с симптомами, больше всего напоминающими грипп.
Заразившийся человек испытывает слабость, теряет аппетит, у него болит голова, горло и мышцы и опухают лимфатические узлы. Кроме того, у некоторых людей возникает тошнота, рвота, понос и сыпь на коже и слизистых. В это время вирус активно размножается, так что люди особенно заразны.
Если за это время человек не узнал о болезни и не начал лечение, примерно через 6 месяцев после заражения количество вирусов в плазме крови достигает устойчивого уровня — то есть число вирусных частиц больше не растет, но и не снижается. Наступает вторая стадия — хроническая ВИЧ-инфекция.
Как себя будет чувствовать человек — зависит от того, сколько у него к этому времени осталось CD4-лимфоцитов. Если в одном микролитре крови содержится больше 200 клеток, симптомов может и не быть. Но если человек ослаблен — например, если у него есть и другие серьезные заболевания, — может развиться утомляемость, потливость или потеря веса.
У некоторых людей возникает стойкий кандидоз, себорейный дерматит или волосатая лейкоплакия полости рта, которую вызывает вирус Эпштейна — Барр.
При этом состоянии человек испытывает сухость во рту, а на слизистых щек или на языке появляются белые пятна, которые кажутся волосатыми.
Если человек все еще не получает лечения, его CD4-лимфоциты продолжают погибать: ежедневно разрушается примерно 109 клеток. Хроническая стадия может длиться до 10 лет, в течение которых состояние здоровья постепенно ухудшается, так что человек начинает болеть все чаще, а вылечиться ему все сложнее.
Затем количество CD4-лимфоцитов в микролитре крови падает ниже 200, и наступает третья стадия — СПИД. На этой стадии человек страдает от оппортунистических инфекций. Так называются болезни, которыми люди с нормальным иммунитетом обычно не заражаются. Это может быть, например, туберкулез или криптококкоз — когда кожу, слизистые, легкие и нервную систему поражают дрожжевые грибы Cryptococcus neoformans.
Если человек все еще не лечится, количество CD4-лимфоцитов в микролитре крови падает ниже 50, и наступает поздняя ВИЧ-инфекция. В этом состоянии человек становится беззащитен перед инфекциями и погибает в течение года-полутора.
Что делать при подозрении на болезнь. Риск заразиться есть у каждого, кто занимался незащищенным сексом. Поэтому в течение 72 часов после возможного контакта с человеком, ВИЧ-статус которого неизвестен, нужно обратиться в больницу и получить рецепт на препараты для постконтактной профилактики — это лекарства, которые уменьшают риск заражения.
У лекарств есть побочные эффекты и противопоказания, поэтому схему лечения, которая подойдет конкретному человеку, важно подбирать вместе с врачом.
После этого нужно сдать анализ на ВИЧ-инфекцию. Во всем мире считается, что самый быстрый и надежный способ узнать свой ВИЧ-статус — комбинированный экспресс-тест на основе иммуноанализа антиген/антитело к ВИЧ. Его можно сделать самостоятельно по крови из пальца, но этот тест нельзя получить по ОМС. Цена в аптеках Москвы начинается от 459 ₽.

Экспресс-тест позволяет выявить ВИЧ спустя 18—90 дней после заражения. При этом в рекламе иногда пишут, что тесты на антитела можно сдавать уже спустя две недели после незащищенного секса или другого эпизода потенциальной передачи вируса. Но делать тест так рано не стоит, поскольку реакция антител к ВИЧ в это время обнаруживается только у небольшого числа людей. Для сравнения, через 12 недель после предполагаемого заражения, когда вирусов становится много, экспресс-тест выявляет заражение у 99,9% людей.
Затягивать с тестированием тоже не стоит. Если люди с ВИЧ получают эффективное лечение, то есть антиретровирусную терапию, они могут увеличить количество CD4-лимфоцитов до 500 на микролитр крови. Это позволяет прожить столько же, сколько здоровые люди, и защитить от заражения своих партнеров и детей.
Профилактика. Самый надежный способ профилактики ВИЧ — не использовать инъекционные наркотики и заниматься сексом только с партнерами, у которых либо нет ВИЧ-инфекции, либо она находится под надежным лекарственным контролем.
Гепатит B
Распространенность. В 2019 году во всем мире жило 296 млн человек с хроническим гепатитом B, а около 1,5 млн заразились впервые.
Причины болезни. Вирус гепатита B, который вызывает воспаление печени.
Как заражаются. Гепатит B передается через жидкости организма — это кровь, сперма и вагинальные выделения. Поэтому люди обычно заражаются при занятиях незащищенным сексом, совместном использовании шприцев при употреблении наркотиков. В некоторых случаях болезнь может передаваться от матери к ребенку во время беременности, родов или кормления грудью.
Известны случаи, когда люди заражались гепатитом B, если мастер в тату-салоне использовал нестерильные или неправильно обработанные инструменты. К счастью, это происходит редко: все такие случаи связаны с посещением сомнительных тату-салонов.
Симптомы. Гепатит B развивается постепенно. То, с какими симптомами столкнется человек на разных стадиях, будет зависеть от его восприимчивости к болезни и от изначального состояния здоровья.
Первая стадия гепатита B длится около 6 месяцев, ее принято называть острым гепатитом. В течение 1—4 месяцев у большинства взрослых людей нет никаких симптомов. Примерно 70% заболевших полностью выздоравливают, так и не узнав, что болели. У остальных пропадает аппетит, возникает тошнота, желтуха и дискомфорт в правом подреберье. Эти симптомы обычно исчезают через 1—3 месяца, но у некоторых пациентов сохраняется длительная слабость.
После этого выздоравливает 90% всех заболевших взрослых. Но у оставшихся людей организм не в состоянии победить вирус, и у них развивается хроническая инфекция. У новорожденных и младенцев соотношение обратное: полностью выздоравливает только 10% заболевших, а у остальных инфекция становится хронической.
При хроническом гепатите B печень воспаляется и в течение многих лет покрывается рубцами. Однако скорость, с которой происходит воспаление и рубцевание, у всех людей разная.
У некоторых в течение 20 лет печень полностью покрывается рубцами, развивается тяжелое заболевание — цирроз. У других рубцы возникают очень медленно, так что все протекает практически бессимптомно. Однако это не означает, что гепатит B не причиняет вреда: у всех людей с ним увеличивается риск рака печени и печеночной недостаточности. А еще болезнь может обостряться: во время приступов люди сталкиваются с симптомами острого гепатита.
Что делать при подозрении на болезнь. Если у вас появились симптомы, похожие на гепатит, нужно обязательно вызвать врача. А если вы подозреваете, что могли заразиться в прошлом, например при незащищенном сексе, стоит сдать анализы крови на гепатит B и C. Стоимость исследования только на один вирус в Москве начинается от 600 ₽.
Если диагноз подтвердится, нужно идти на прием к врачу-гепатологу. Вылечить гепатит B сложно, однако существуют препараты, которые замедляют развитие болезни и предотвращают серьезные повреждения печени. А некоторым людям лечение вообще не нужно — достаточно время от времени сдавать анализы и обследоваться, чтобы не пропустить начала повреждения печени.
Профилактика. Самый надежный способ профилактики гепатита B — не использовать инъекционные наркотики, заниматься сексом с партнерами, у которых нет этой инфекции, и сделать прививку.
Согласно календарю профилактических прививок, от гепатита B прививают еще в детстве. Большинству делают три прививки — в 0, 1 и 6 месяцев.
Если человек относится к группе риска, то есть работает в больнице, получает гемодиализ, живет с иммунодефицитом или его партнер инфицирован гепатитом B, ему имеет смысл сдать количественный анализ крови на уровень антител к антигену вируса гепатита B — в Москве это стоит от 780 ₽.
Если количество антител меньше 10 мМЕ/мл, лучше привиться еще раз.
Гепатит C
Распространенность. В 2019 году во всем мире жило 58 млн человек с хроническим гепатитом C, а около 1,5 млн заразились впервые.
Причины болезни. Вирус гепатита C, который вызывает воспаление печени.
Как заражаются. Как правило, люди заражаются гепатитом C, когда в их организм попадает зараженная кровь. Раньше это часто происходило при переливании крови, но теперь такие ситуации практически исключены.
Сегодня большая часть заражений связана с использованием общих шприцев и иногда — с другими процедурами, при которых кожу прокалывают в нестерильных условиях. Это может случиться, например, в несертифицированном салоне пирсинга или во время косметологических процедур. Теоретически можно заразиться и при занятиях незащищенным сексом, но на практике это происходит очень редко.
Симптомы. Заболевание протекает почти так же, как гепатит B, но выздоравливают от него реже. По статистике, только у 15—40% заразившихся людей вирус навсегда покидает организм. У остальных болезнь становится хронической и со временем может привести к циррозу.
Что делать при подозрении на болезнь. Если у вас появились симптомы, похожие на гепатит, нужно обязательно вызвать врача. А если вы подозреваете, что могли заразиться в прошлом, например при незащищенном сексе, стоит сдать анализы крови на гепатит B и C. Стоимость исследования только на один вирус в Москве начинается от 600 ₽.
Если результаты анализа будут положительными, нужно как можно скорее пройти обследование у врача-гепатолога.
В случае гепатита C время начала лечения имеет большое значение: в отличие от гепатита B, его можно вылечить примерно за 8—12 недель, причем для этого достаточно принимать всего одну таблетку в день. Но если болезнь длилась долго и печень пострадала сильно, лечение может и не сработать.
Профилактика. Вакцину от гепатита C пока не изобрели. Поэтому лучшим способом профилактики остается отказ от инъекционных наркотиков, тщательный выбор татуировочных, пирсинговых и косметологических салонов и защищенный секс со всеми новыми партнерами, о здоровье которых вам ничего не известно.
Герпесвирусная инфекция
Распространенность. В 2023 году 3,7 млрд человек в возрасте до 50 лет были инфицированы вирусом простого герпеса типа 1, или ВПГ-1 — то есть с этой инфекцией живет около 67% населения мира. А еще 13% всего населения мира инфицировано вирусом простого герпеса типа 2, или ВПГ-2.
Причины болезни. Вирусы простого герпеса, которые вызывают инфекции кожи. У людей, зараженных ВПГ-1, обычно возникает оральный герпес, который проявляется в виде небольших язв в области рта. У людей с ВПГ-2 возникает генитальный герпес, который выглядит как язвочки в области гениталий. Но в некоторых случаях герпесвирусы поражают и другие участки кожи и части тела — например, глаза.
Как заражаются. Как правило, ВПГ-1 распространяется через контакт со слюной. Чаще всего это происходит при поцелуе.
Кроме того, заразиться можно при совместном использовании предметов — например, столовых приборов или бальзама для губ. Но поскольку вирус в окружающей среде быстро погибает, здоровые люди могут подхватить его, только если прикоснутся к предмету сразу после зараженного. Поэтому большая часть людей заражается еще в детстве, от членов своей семьи.
В отличие от ВПГ-1, ВПГ-2 относится к инфекциям, передающимся половым путем. Он передается при сексе без презерватива или при контакте с неприкрытой презервативом язвой на коже партнера. Как правило, люди заражаются в момент начала половой жизни. Причем девушки-подростки получают ВПЧ-2 чаще юношей, так как их слизистые особенно уязвимы перед вирусом. А вот заразиться через сиденье унитаза или общее полотенце нельзя, так как через предметы ВПГ-2 не передается.
Симптомы. Инфекция ВПГ-1 и ВПГ-2 часто протекает бессимптомно. Но когда вирус все же проявляет себя, на границе между слизистой и обычной кожей появляется болезненный розоватый пузырь.
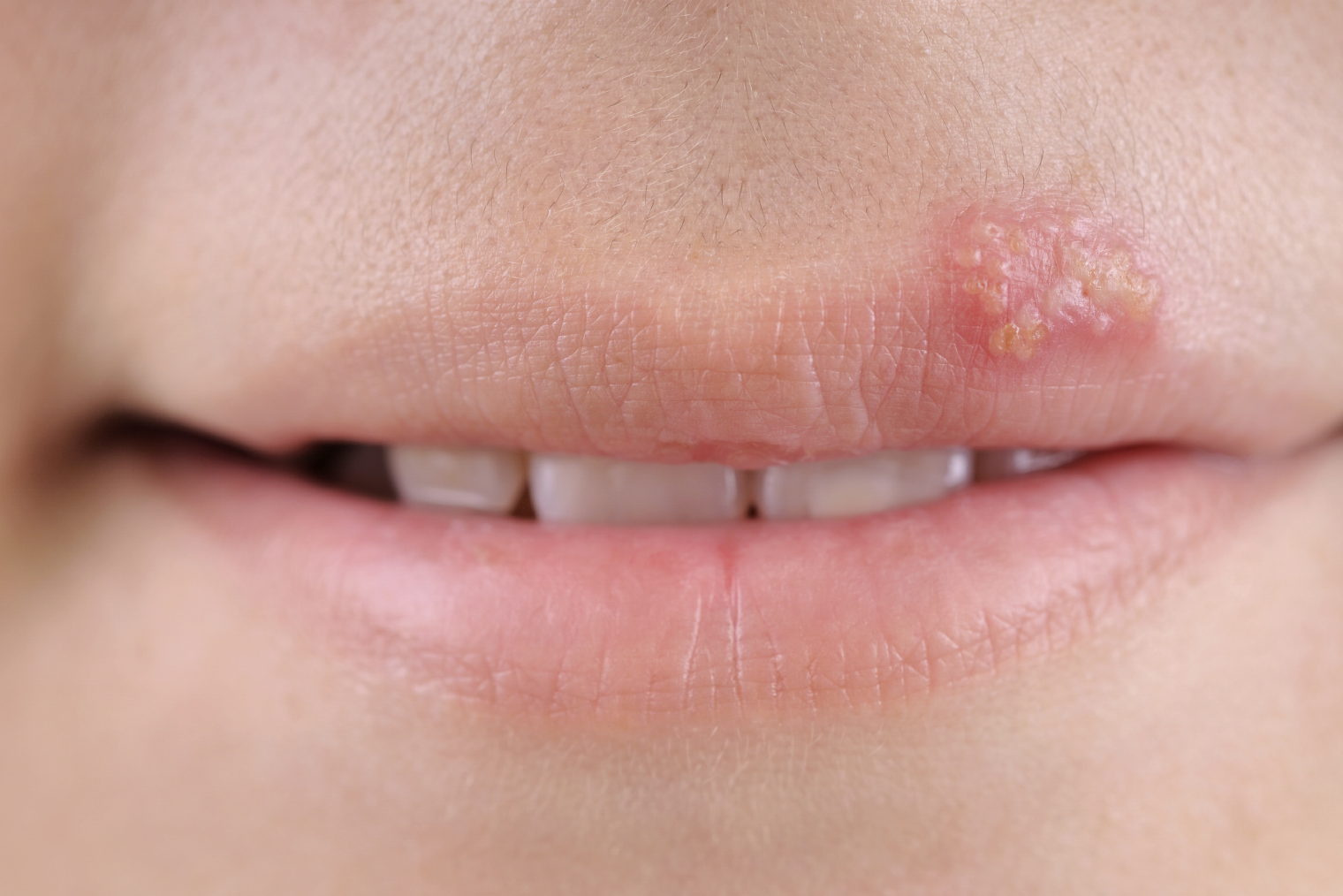
На первом этапе заражения вирусы герпеса проникают в эпителий, то есть в поверхностные клетки кожи, но затем перебираются в окончания чувствительных нервов.
Это спасает вирусы от уничтожения, ведь клетки иммунной системы избегают повреждать нервы. В итоге инфекция становится хронической. Это значит, что пузыри то появляются, то исчезают. Появление пузырей может спровоцировать любой стресс — от простуды до нервного перенапряжения. А если речь идет о ВПЧ-1, то болячки на губах нередко появляются под воздействием солнечного света.
Что делать при подозрении на болезнь. Проконсультироваться с врачом. Особенно важно сделать это, когда инфекция проявилась в первый раз — как правило, этот приступ самый тяжелый и может сопровождаться высокой температурой. Первая вспышка орального герпеса длится от 7 до 10 дней, а генитального — от 2 до 4 недель.
Как правило, доктора ставят диагноз «оральный герпес» просто после осмотра человека. Это может сделать терапевт или семейный врач.
Диагноз «генитальный герпес» может поставить только гинеколог или уролог. Как правило, одного осмотра недостаточно: диагноз требуется подтвердить при помощи ПЦР-анализа на ВПГ-1 и ВПГ-2 — это помогает отличить эту болезнь от других половых инфекций, при которых могут быть похожие язвочки. Стоимость этого исследования в Москве начинается с 415 ₽, взятие биоматериала обойдется еще в 400—450 ₽.
После того как доктор установит диагноз, он назначит противовирусные лекарства в таблетках и местные средства в виде мазей и гелей, которые помогут облегчить дискомфорт. Если обострения генитального герпеса возникают чаще шести раз в год, врач может назначить длительную противовирусную терапию. Она подавляет активность вируса, а значит, симптомы инфекции будут появляться реже.
Профилактика. Избежать заражения ВПГ-1 ребенок не может, поэтому о его защите должны позаботиться родители. Лучший способ защитить ребенка — не целовать его и не пользоваться с ним одной чашкой, пока не исчезнет пузырь на губах. Чтобы не заразиться ВПГ-1 во взрослом возрасте, нужно избегать поцелуев с людьми, у которых обострился герпес.
А чтобы не заразиться ВПГ-2, используйте презервативы со всеми новыми половыми партнерами. Если обострение генитального герпеса у вас, имеет смысл предупредить партнера: это поможет избежать заражения.
Туберкулез
Распространенность. Сколько именно людей живет с туберкулезом, до сих пор неизвестно. Зато мы знаем, что в 2021 году этой болезнью заразилось 10,6 млн человек, а умерло — 1,6 млн. Это заболевание занимает 13 место в списке самых частых причин смерти в мире.
В РФ сейчас эпидемия туберкулеза: каждый год он уносит жизни около 6,3 тысячи россиян.
Причины болезни. Бактерия, которая называется Mycobacterium tuberculosis. Чаще всего туберкулез поражает легкие.
Как заражаются. Туберкулез распространяется так же, как простуда или грипп, то есть воздушно-капельным путем. Люди заражаются, если вдыхают туберкулезный аэрозоль, то есть частицы мокроты с бактериями, которые попадают в воздух при чихании и кашле, или через предметы. В этой ситуации они прикасаются к предмету, на который попала зараженная мокрота, а затем касаются слизистых губ или глаз.
Симптомы. Большинству взрослых здоровых людей, вдохнувших туберкулезный аэрозоль, везет: их иммунная система уничтожает всех бактерий еще до того, как они успеют попасть в легкие и вызвать болезнь.
Но иногда часть бактерий выживает, проникает в легкие и начинает размножаться. Это первая стадия болезни, которая называется первичной туберкулезной инфекцией. Как правило, на этой стадии люди не замечают изменений в состоянии, но у некоторых могут появиться симптомы, напоминающие простуду: температура до 37,9 °C, слабость и кашель.
За первичным инфицированием может последовать стадия латентной туберкулезной инфекции. При этом состоянии клетки иммунной системы выстраивают стену вокруг легочной ткани с микробами. До тех пор, пока иммунная система держит их под контролем, вреда они не причиняют, и человек может не испытывать никаких симптомов месяцы и даже годы.
Однако бактерии остаются живыми. Если инфекцию не лечить, когда-нибудь иммунная система временно ослабеет — например, из-за другой болезни или из-за лекарств. В этой ситуации туберкулез может перейти в активную форму. Микробы начинают быстро размножаться и разрушают легкие. Как правило, у человека с активной формой туберкулеза температура поднимается до 40 °C и выше, он кашляет, часто с кровью и слизью, теряет вес и испытывает сильную слабость. Со временем бактерия разрушает легкие, и это может вызвать тяжелую гипоксию — тогда смерть наступит от недостатка кислорода.
Кроме того, туберкулезные бактерии могут начать путешествовать по организму по лимфатической системе и образовывать туберкулезные очаги в других органах — как метастазы при раке. Это может закончиться гибелью человека.
Что делать при подозрении на болезнь. На ранних стадиях туберкулез протекает без симптомов. Поэтому в РФ всем людям старше 17 лет рекомендуют регулярно делать флюорографию легких — это скрининговое исследование помогает вовремя выявить туберкулезный очаг. Для скрининга туберкулеза у детей моложе 17 лет используют специальные тесты — например, пробу Манту.
Если у человека появились симптомы, напоминающие туберкулез, нужно обратиться к терапевту, который направит пациента на флюорографическое обследование.
Если на снимке найдут изменения, то для дополнительных анализов человека направят в тубдиспансер, а если диагноз подтвердится, то назначат лечение. Врач, который лечит туберкулез, называется фтизиатром.
С лечением лучше не затягивать: чем раньше оно начнется, тем проще вылечится. Как правило, терапия проходит в туберкулезном диспансере, и затем продолжается в санатории. Препараты и пребывание в больнице оплачивает государство. О том, что это за препараты, мы подробно рассказывали в статье про лечение туберкулеза.
Профилактика. Больше всего рискуют заразиться те, кто жил вместе с человеком с туберкулезом или тесно с ним общался, например находился несколько часов в одной комнате во время работы. В России провести обследование контактным людям должны в течение 14 дней с момента, когда выявлен случай заболевания. После обследования врачи должны наблюдать всех, у кого был контакт, — срок наблюдения может быть от года и более.
Людям из групп высокого риска, например людям с ВИЧ, после контакта с заболевшим человеком врач может назначить специальные препараты для профилактики развития туберкулеза. Просто так пить их не стоит, так как есть риск побочных эффектов.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov