Сколько стоит лечить идиопатическую тромбоцитопеническую пурпуру
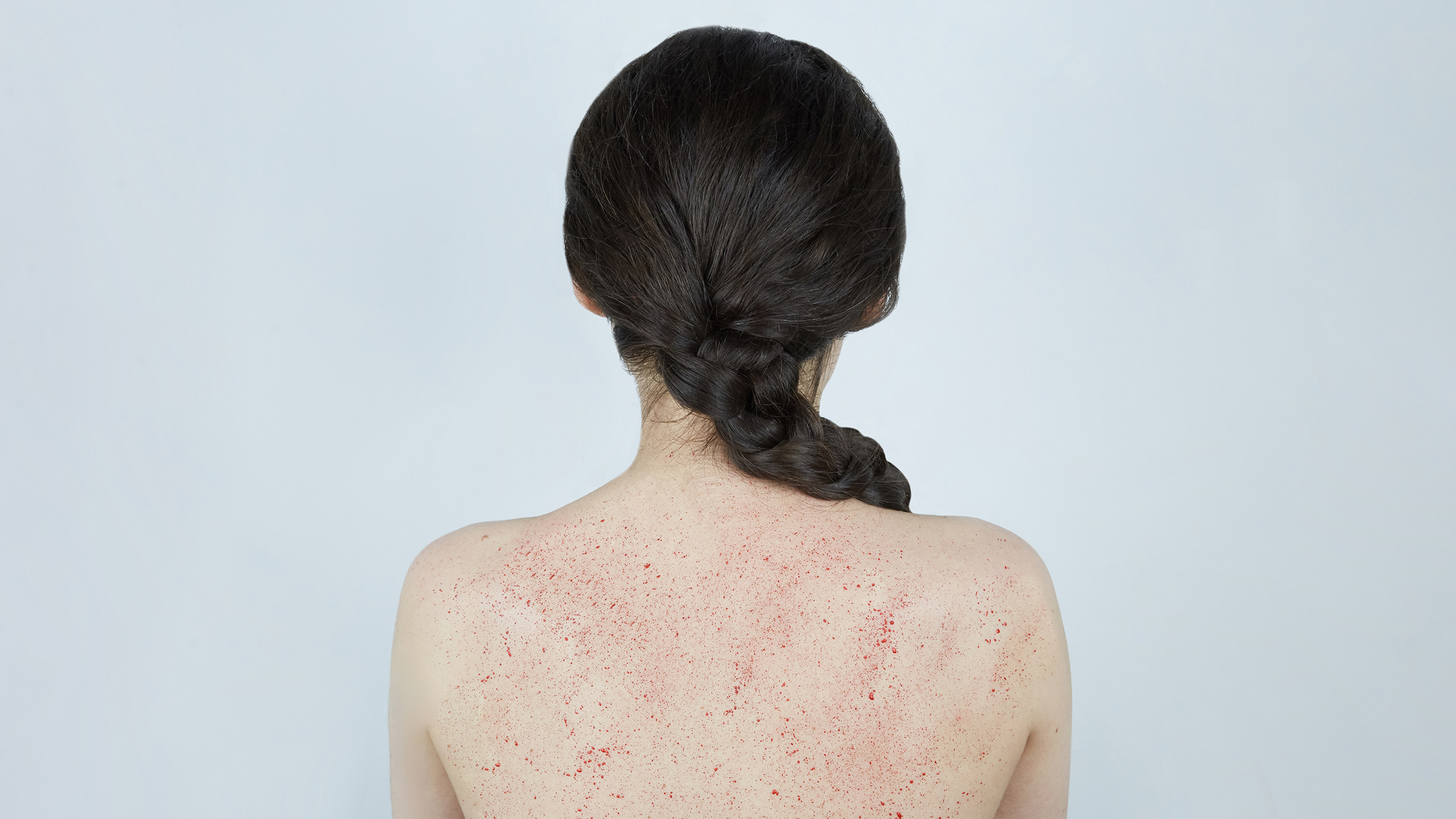
Три года назад у меня обнаружили редкое заболевание крови.
Когда я первый раз вызвала скорую помощь, столкнувшись со странными кровоизлияниями под кожей, врач решил, что у меня что-то вроде аллергии, рекомендовал обратиться к дерматологу и не переживать. Вторая бригада скорой не забрала в больницу, потому что врачи не знали, в какое отделение меня определить.
С третьего раза мне повезло попасть в отделение химиотерапии и гематологии, где поставили диагноз — идиопатическая тромбоцитопеническая пурпура, или болезнь Верльгофа. Потом я долго пила таблетки, а сейчас уже почти три года нахожусь в ремиссии, и болезнь себя никак не проявила даже во время беременности и родов.
Расскажу о том, как не пропустить иммунную тромбоцитопению, которая может привести к опасным последствиям, и как ее лечат.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что такое болезнь Верльгофа
Болезнь Верльгофа — снижение тромбоцитов крови, связанное с тем, что организм вырабатывает к ним антитела. То есть это одно из аутоиммунных заболеваний. Тромбоциты отвечают за свертываемость крови, поэтому у людей с этой болезнью часто развиваются кровотечения.
Второе название заболевания — иммунная тромбоцитопения. Тромбоцитопения — это по-научному снижение уровня тромбоцитов крови, а иммунная она потому, что развивается из-за нарушения работы иммунной системы.
Есть и третье название болезни — идиопатическая тромбоцитопеническая пурпура. Если это перевести на человеческий язык, получится что-то вроде: кровоизлияния на коже из-за снижения уровня тромбоцитов, возникающие самостоятельно, без связи с другими заболеваниями.
Болезнь Верльгофа встречается довольно редко: по разным оценкам, заболеваемость составляет от 1 до 13 случаев на 100 000 человек.
Причины идиопатической тромбоцитопенической пурпуры
Обычно сложно сказать, что именно послужило причиной развития болезни. Выделяют два основных пусковых фактора этого заболевания:
- Вирусные, реже бактериальные инфекции, в частности ветрянка, гепатит С, ВИЧ-инфекция и другие.
- Системные нарушения работы иммунной системы, в том числе при других хронических аутоиммунных заболеваниях.
Думаю, что в моем случае предпосылкой стало респираторное заболевание, которое я перенесла примерно за полгода до этого. У меня была температура 39 °C и сильный кашель. Я не обращалась к врачу, а лечилась дома, поэтому точно не знаю, что это была за болезнь.
Кроме того, с весны до лета у меня был сильный стресс: я переживала из-за работы. Возможно, эти факторы и спровоцировали развитие иммунной тромбоцитопении.
Симптомы иммунной тромбоцитопении
У многих людей заболевание протекает без симптомов. Если же симптомы появляются, они обычно связаны со снижением уровня тромбоцитов и кровотечениями. Еще могут быть жалобы на слабость и утомляемость.
Кровотечения при иммунной тромбоцитопении могут быть разной степени тяжести, даже опасными для жизни. На коже и слизистых оболочках часто появляются небольшие кровоизлияния — петехии. Они могут сливаться в большие очаги, которые называют пурпурой.
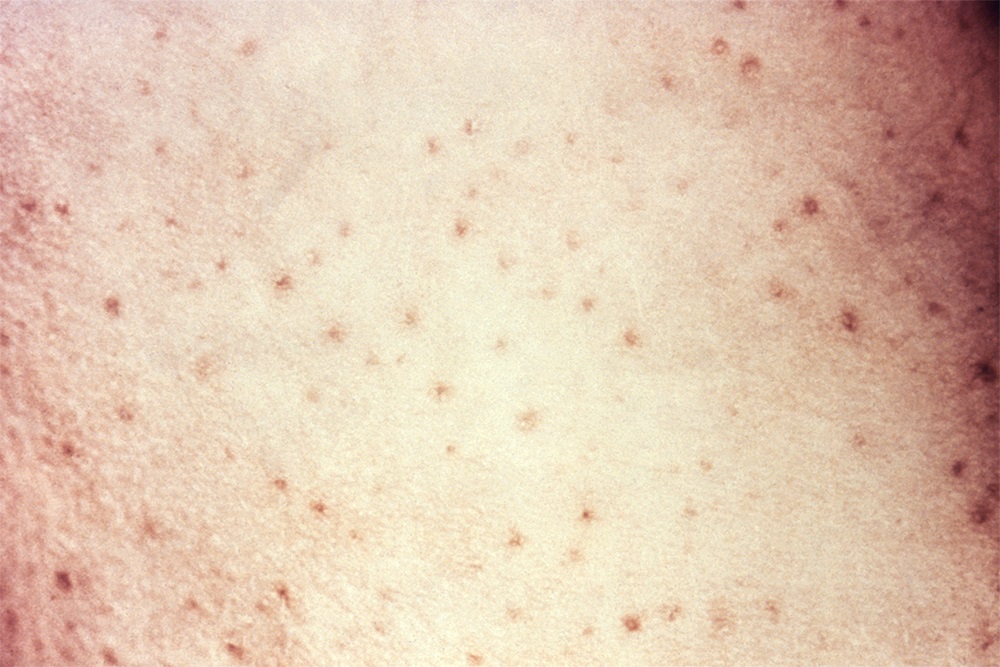
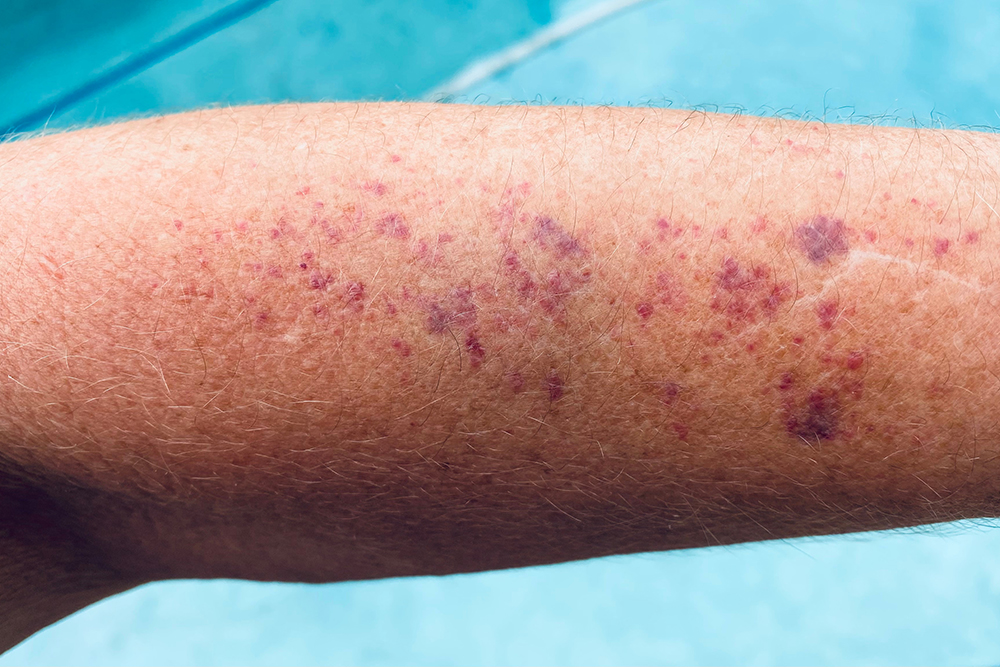
Еще бывают носовые кровотечения — как легкие, возникающие только при сморкании, так и требующие медицинской помощи. Возможны внутренние кровотечения — они будут самыми опасными, но случаются реже всего.
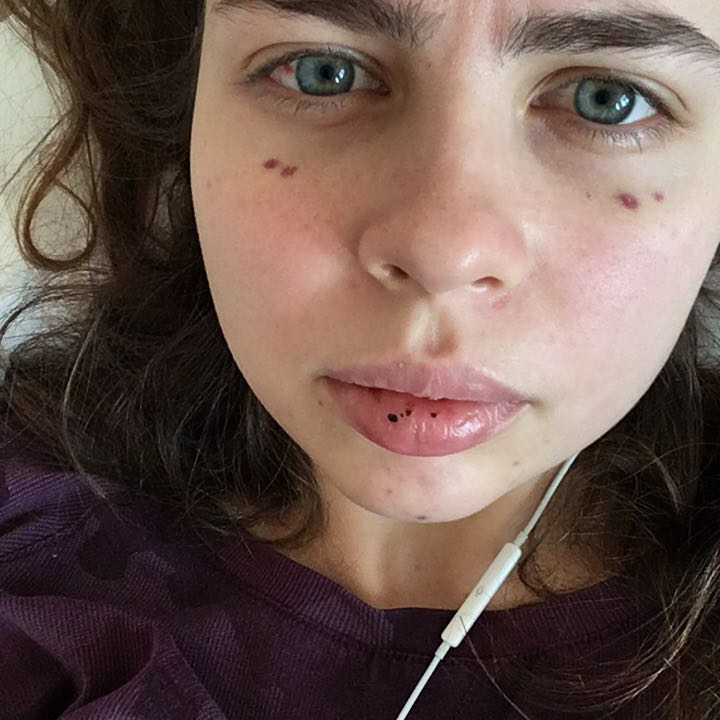
У меня болезнь началась так. Три года назад, в начале августа, я увидела на своих руках странную фиолетовую сыпь. Она была похожа на лопнувшие сосуды. Утром я нашла всего пару странных крупинок на руке, а к вечеру точки были везде, даже на лице. Выглядели они довольно безобидно, но смущала скорость, с которой точки появлялись: за пару часов возникло несколько десятков. Как я узнала позже, это была геморрагическая сыпь — пурпура, типичный симптом болезни Верльгофа.
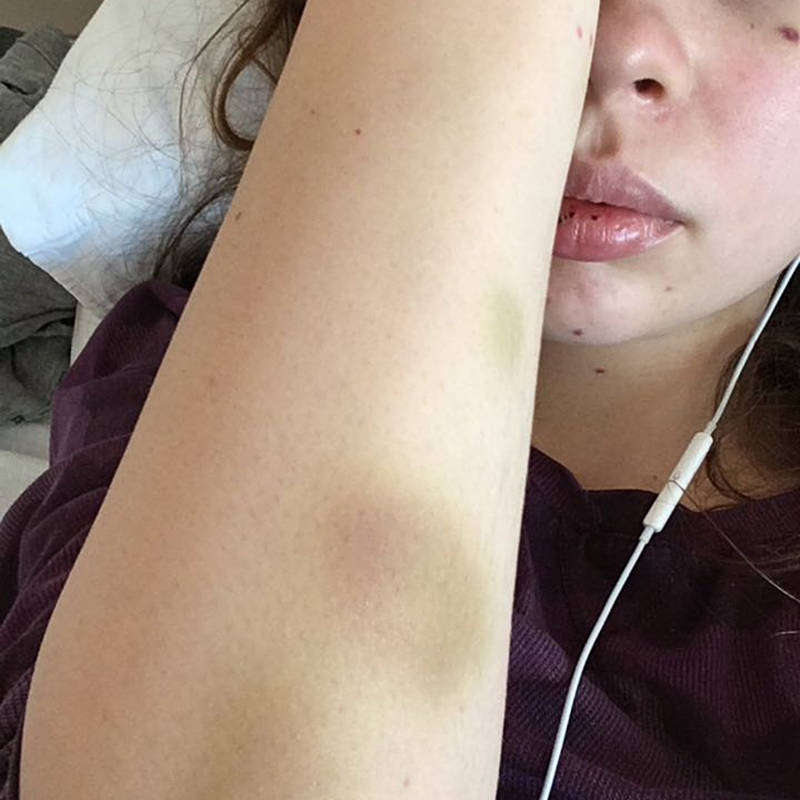
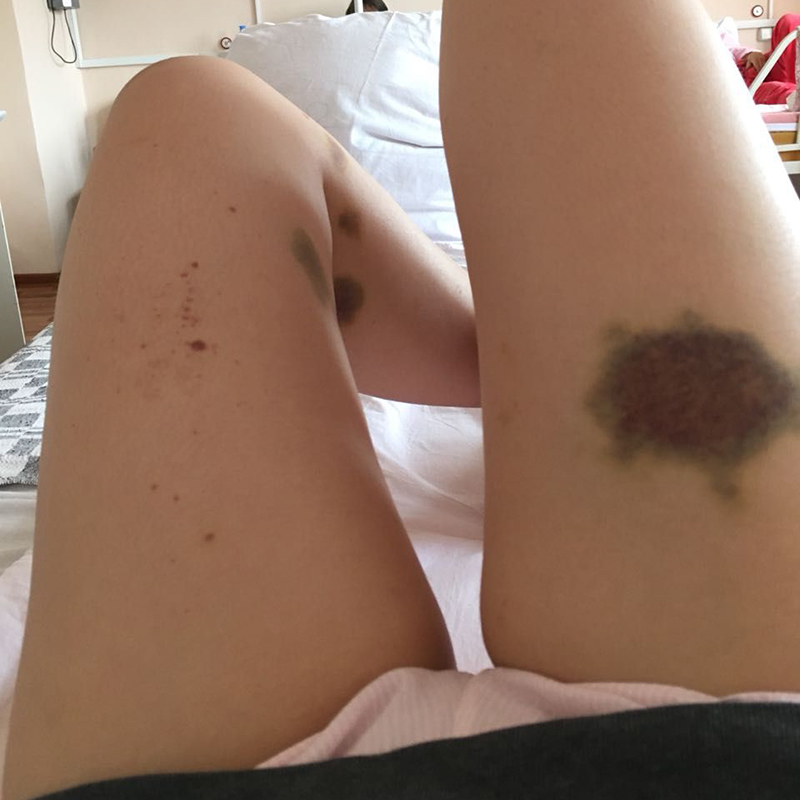
Еще у меня на теле появилось несколько синяков, хотя я точно нигде не травмировалась. В целом это было привычное для меня состояние. У меня с подросткового возраста появлялись синяки даже от небольших ударов и прикосновений. Поэтому я не придала этим симптомам особого значения и легла спать.
Около трех часов ночи я проснулась от того, что почувствовала что-то странное во рту. Я подошла к зеркалу и ужаснулась. Во-первых, у меня появилась куча новых синяков.
Во-вторых, как оказалось, у меня шла кровь из десен. Причем не из одной точки, как это бывает, если поранишься или слишком активно почистишь зубы, а как будто по всей линии десны. Крови было немного, но было очевидно, что что-то не так. Еще капельки крови я обнаружила на щеках изнутри и даже на языке. На внутренней стороне губы появилась огромная болячка, как если бы я ударилась или сильно прикусила губу, но я ничего такого не делала.


Госпитализация в отделение гематологии
Когда у меня появились кровоизлияния и сыпь, я запаниковала и решила обратиться за онлайн-консультацией к врачу. Срочная консультация в чате стоила 1900 ₽. Я не знала, какого врача выбрать, и выбрала терапевта. Правда, даже если бы я знала, что мне нужен гематолог, это бы не помогло: такие специалисты принимают только в клинике.
Терапевт из приложения для телемедицины не смог поставить диагноз, но сказал, что кровотечение в ротовой полости, не связанное с лечением зубов, — показание для госпитализации, так как могут быть и внутренние кровотечения. Я позвонила в скорую, она приехала быстро, но дальше коммуникация не заладилась.
Первую бригаду скорой помощи я вызвала в Балашиху, где гостила у подруги, в 4 утра. Приехал фельдшер. Он осмотрел меня, несколько раз спрашивал, в каких странах я была, и настаивал, что я наверняка что-то забыла. В конце концов, посоветовал мне обратиться к районному дерматологу.
Когда я спросила, почему он не хочет меня госпитализировать, врач ответил, что не видит надобности: я выгляжу довольно бодрой и здоровой. Я действительно не чувствовала себя плохо, смущало только кровотечение из десен, сыпь и синяки. Еще у меня была небольшая слабость с самого утра и немного гудело в ушах. Тогда я не придавала этому значения, потому что в тот период много работала. Кроме того, было раннее утро и утомление было логичным.
Еще врач рекомендовал поехать домой в Москву и вызвать скорую там, чтобы меня определили в московскую больницу. Это показалось логичным, и я уехала от подруги домой, где снова вызвала скорую помощь.
При вызове меня несколько раз спрашивали, лечила ли я недавно зубы. Московская бригада пробыла у меня около часа, пытаясь договориться с ближайшими больницами, чтобы меня приняли. Но с такими странными симптомами принимать никто не хотел. Врачи сказали, что передали обращение в поликлинику, и уехали.
Участковый терапевт был у меня дома через пару часов и оказался проницательнее всех врачей в тот день. Он спросил меня, хочу ли я решать вопрос быстро, но с госпитализацией или буду долго ходить по врачам поликлинического звена. Я выбрала первое. Терапевт поставил мне диагноз «острый лейкоз», вызвал третью бригаду скорой и ушел. Бригада забрала меня в одну из московских больниц, в отделение гематологии и химиотерапии.
Сейчас я понимаю, что если бы не участковый врач, я вряд ли бы так быстро оказалась под наблюдением. При этом у меня падал уровень тромбоцитов, а значит, могло открыться внутреннее кровотечение — такое при болезни Верльгофа бывает нечасто, в 0,5% случаев, но все же бывает.
В больницу меня положили бесплатно по ОМС. Туда я попала к середине пятницы — и пока мне делали обязательные при поступлении анализы, лечащий врач уже ушел. Меня осмотрел дежурный врач и поставил капельницу. Как я узнала позже, в момент поступления уровень тромбоцитов у меня был очень низким — 22 000 ед/мкл, это в 20 раз ниже нормы. Самый низкий показатель тромбоцитов у меня был на следующий день, в субботу, — он составлял 9000 ед/мкл.
Одним из признаков низкого уровня тромбоцитов была плохая свертываемость крови. Мне очень запомнилось, как после анализов кровь в первые дни не останавливалась по полчаса. Дежурный врач мне ничего не сказал, пришлось ждать понедельника.
Лечения я в выходные дни не получала, поэтому во рту появлялось все больше и больше ранок. Кровь текла всю ночь, поэтому наутро в ней была вся подушка. Еще лопались сосуды под волосами на голове, но они быстро засыхали и превращались в корочки. Все это было безболезненно и не причиняло особого дискомфорта, кроме психологического. Из-за кровотечений дежурный врач запретил мне вставать, а из-за ран во рту — есть твердое, в том числе больничный хлеб, и даже чистить зубы.
За выходные я успела познакомиться с соседками. У двух из них был лейкоз — рак крови — на протяжении последних 10 лет. У третьей симптомы были схожи с моими: такая же сыпь и синяки. Ей повезло меньше, чем мне: она несколько дней ходила к терапевту в поликлинике, прежде чем та направила ее в больницу. Сначала ей поставили васкулит, а потом, уже в больнице, иммунную тромбоцитопению.
Момент направления в больницу у соседки совпал с началом менструации. По словам девушки, кровь у нее будто не останавливалась совсем, а просто текла и текла. На время критических дней ее положили в реанимацию, затем перевели в обычную палату, где мы и познакомились.
Девушка с похожими симптомами вселяла в меня надежду. К моменту, когда я поступила, ей уже диагностировали болезнь Верльгофа и начали лечить гормональными таблетками. Значит, был шанс, что у меня тоже нет рака, но это еще предстояло выяснить.
Когда при иммунной тромбоцитопении нужно лечиться в стационаре
Госпитализация в дебюте иммунной тромбоцитопении нужна почти всегда. Заболевание обычно проявляется геморрагическим синдромом, то есть кровотечениями разной интенсивности, а значит, и снижением уровня тромбоцитов крови. Это предполагает необходимость наблюдения: даже после начала лечения количество тромбоцитов не растет сразу, нужно время, чтобы их уровень поднялся и риск кровотечений стал меньше.
Некоторая часть пациентов получает терапию дома, если проявления болезни незначительные.
Диагностика болезни Верльгофа
При болезни Верльгофа в крови мало тромбоцитов — менее 100 000 ед/мкл. Норма — от 150 000 ед/мкл, то есть в полтора раза выше. Риск опасных кровотечений невысок, пока количество тромбоцитов больше 20 000 ед/мкл.
Иммунная тромбоцитопения считается диагнозом исключения. Его ставят, когда все другие диагнозы не подтверждены. То есть обследования должны доказать, что у человека нет другой болезни, из-за которой может снизиться количество тромбоцитов в крови.
Для диагностики всегда назначают общий и биохимический анализ крови. В общем анализе крови должен быть низким показатель тромбоцитов при нормальном уровне остальных показателей. Так было у меня и моей соседки с тем же диагнозом.
Еще делают мазок периферической крови — он нужен, чтобы исключить наличие измененных тромбоцитов. Такое бывает, например, при некоторых наследственных заболеваниях. При болезни Верльгофа тромбоциты нормальные, просто их мало.
Обязательно назначают обследование на ВИЧ, гепатит С и некоторые другие заболевания, в том числе аутоиммунные: при таких болезнях тоже может быть тромбоцитопения.
Уровень тромбоцитов в крови
| Показатель | Значение |
|---|---|
| Норма | От 150 000 до 400 000 ед/мкл (150—400 × 109/л) |
| Тромбоцитопения | Менее 100 000 ед/мл (100 × 109/л) |
| Опасность кровотечений | Менее 20 000—30 000 ед/мкл (20—30 × 109/л) |
Уровень тромбоцитов в крови
| Показатель | Значение |
| Норма | От 150 000 до 400 000 ед/мкл (150—400 × 109/л) |
| Тромбоцитопения | Менее 100 000 ед/мл (100 × 109/л) |
| Опасность кровотечений | Менее 20 000—30 000 ед/мкл (20—30 × 109/л) |
Еще врачи назначают пункцию костного мозга: через небольшой прокол забирают его из подвздошной кости или грудины. Если после этого диагноз поставить сложно, может быть показана трепанобиопсия — когда забирают не только жидкую часть костного мозга, но и кусочек костной ткани из грудины или чаще подвздошной кости. Это более сложная процедура.
Лечащий врач сначала назначил мне пункцию костного мозга — перспектива пережить ее очень пугала, но я понимала: она нужна, чтобы исключить онкологическое заболевание.
Я не раз слышала, что пункция костного мозга — это невыносимо больно. Моей маме ее тоже делали, но ей тогда было четыре года, поэтому поделиться впечатлениями она не могла: ничего не помнила. В интернете мнения разделялись. Кто-то говорил, что это худшая боль, которую они испытывали в жизни, а кто-то, наоборот, писал, что ничего страшного. Соседки по палате сходились на том, что ощущения неприятные, но терпимые, и я им поверила.
Уже после выписки я познакомилась с девушкой, которая несколько месяцев не могла узнать диагноз из-за страха перед пункцией костного мозга. У нее был постоянно повышен уровень лейкоцитов крови, но врачи не могли определить, что с ней, — делать анализ она боялась. Мне же было настолько страшно за свою жизнь, что я понимала: сейчас не время отказываться от процедур, пусть даже болезненных. К тому же на фоне многолетней химиотерапии, с которой пришлось столкнуться моим соседкам по палате из-за лейкоза, разовая пункция казалась ерундой.
Результат пункции костного мозга из грудины оказался сомнительным, врач назначила трепанобиопсию костного мозга из подвздошной кости. Разницы в ощущениях между забором костного мозга из подвздошной кости и грудины я не заметила.
Процедуры проводят два медицинских работника. Место прокола обрабатывают антисептиком, затем обезболивают. После делают сам прокол: вводят иглу и проталкивают внутрь, затем забирают материал. В момент забора чувствуется боль, но она длится доли секунды. После накладывают стерильный компресс.
Процедура показалась мне терпимой оба раза. Конечно, неприятным был звук скрипа кости и ощущение сильного давления, но боль была только в момент взятия материала и совсем недолго.
Во время обследования моя мама активно общалась с лечащим врачом и держала руку на пульсе. Она нашла знакомых гематологов, которые рекомендовали ей проверить результаты моих анализов костного мозга уже платно. Сначала их проверяли не в самой больнице, где я лежала, а в стороннем онкоцентре, где большие очереди и результат могли посмотреть невнимательно.
Мама взяла материалы, собранные в больнице, и отвезла в лабораторию ФГБУ «НМИЦ гематологии» Минздрава России, которую ей рекомендовали, чтобы их проверили внимательнее. Это стоило 5470 ₽.
Когда все процедуры были сделаны, мне наконец поставили диагноз: болезнь Верльгофа, или идиопатическая тромбоцитопеническая пурпура.
Зачем для диагностики иммунной тромбоцитопении нужна биопсия костного мозга
При болезни Верльгофа нельзя поставить диагноз только по анализу крови, нужно исследование костного мозга. Пункция костного мозга позволяет исключить другие гематологические заболевания, в том числе острые и хронические лейкозы.
Характерный признак иммунной тромбоцитопении — когда в анализе крови тромбоцитов мало, а в костном мозге их предшественников, которых называют мегакариоцитами, много. То есть костный мозг тромбоциты вырабатывает, но в крови они разрушаются.
Иногда с постановкой диагноза бывают сложности. Пункция костного мозга не всегда позволяет исключить миелодиспластический синдром и ряд других болезней. Ей ограничиваются, когда диагноз очевиден, а в случае сомнений проводят трепанобиопсию костного мозга — забирают кусочек костной ткани для гистологического исследования.
Например, так делают, когда есть предпосылки для того, чтобы думать о другом заболевании, — в частности, у людей старше 60 лет, у которых миелодиспластический синдром встречается намного чаще, чем иммунная тромбоцитопения.
Лечение идиопатической тромбоцитопенической пурпуры
Лечение иммунной тромбоцитопении может быть разным. Иногда, если кровотечений нет, а уровень тромбоцитов не слишком низкий, никакой терапии не нужно. Человек продолжает жить обычной жизнью, иногда болезнь даже уходит сама по себе.
При уровне тромбоцитов менее 30 000 ед/мкл сначала назначают глюкокортикоидные гормоны, подавляющие работу иммунной системы, либо внутривенные иммуноглобулины. Глюкокортикоиды используют чаще. Примерно у 20% пациентов такое лечение приводит к стойкой и длительной ремиссии.
При этом цель лечения — не довести количество тромбоцитов до нормы, а просто поднять их до уровня, при котором нет кровоизлияний. Это выше 100 000 ед/мкл.
В некоторых случаях переливают тромбоциты — например, если их очень мало и нужно быстро восстановить показатели.
У части людей с иммунной тромбоцитопенией болезнь протекает тяжело: уровень тромбоцитов не восстанавливается, кровотечения продолжаются и могут быть опасными.
Тем, кому не помогает лечение гормонами, могут удалить селезенку, так как это позволяет уменьшить количество клеток, ответственных за выработку антител к тромбоцитам, а также уменьшить их разрушение, которое происходит в этом органе. Другой вариант — биологическая терапия моноклональными антителами, чтобы заблокировать воздействие иммунной системы на тромбоциты.
В больнице из-за риска кровотечений лечащий врач была довольно строга ко мне. Например, она запрещала мне ходить куда-то кроме душа и туалета и строго следила за этим. Поэтому две недели я почти не вставала.
Для лечения мне назначили гормональный препарат — преднизолон. Его обычно назначают на две-четыре недели. Я пила таблетки в полной дозе две недели. Постепенно дозу начинают снижать, чтобы не развились побочные эффекты. В низкой дозировке глюкокортикоидные препараты можно принимать длительно.
Самые частые побочные эффекты лечения — повышение уровня сахара в крови, колебания настроения, нарушение пищеварения. При длительном приеме может развиться катаракта, остеопороз, то есть снижение плотности костей, различные инфекции.
У меня же были перепады настроения — от агрессии от эйфории, небольшая заторможенность сознания, повышенный аппетит, увеличение массы тела, а также рост растительности на теле и лице.
Однако препарат хорошо помогал. После назначения преднизолона уровень тромбоцитов стал расти. Новые точки и синяки перестали появляться, а старые бледнели и пропадали. Через две недели мой уровень тромбоцитов был 263 000 ед/мкл, и меня выписали из больницы.


Наблюдение после выписки из больницы
В выписке было указано, что мне нужно продолжать лечение преднизолоном и явиться к районному гематологу на следующий день. Врач должен был контролировать лечение гормональными препаратами. Нужно было постепенно снижать дозу и следить за уровнем тромбоцитов в крови.
При хорошем исходе мне предстояло пить гормоны как минимум два месяца после выписки из больницы. А если в какой-то момент лечение перестанет действовать, то еще дольше.
В моей районной поликлинике не оказалось гематолога. Меня направили в Московский городской гематологический центр при Боткинской больнице. Как указано на сайте, центр обслуживает 45% гематологических и онкогематологических пациентов — жителей города Москвы. Это немало.
Когда я выписалась, оказалось, что через две недели новые пациенты больше не смогут прикрепиться к гематологическому центру. Точную причину я не помню, кажется, это было связано то ли с ремонтом, то ли с изменением правил.
Мне срочно нужен был врач, поэтому с утра я приехала за час до открытия центра и была десятой в очереди на улице. В итоге мне повезло: через два часа я смогла попасть к гематологу, предварительно бесплатно сделав анализ крови. Мой анализ показал положительную динамику, и врач разрешила немного уменьшить дозу препарата, а также назначила следующий контрольный визит через неделю.
Если бы я не успела записаться в гематологический центр, пришлось бы посещать гематолога и делать анализы крови платно раз в неделю на протяжении двух месяцев. В среднем прием гематолога в Москве стоит 3500 ₽, а общий анализ крови — от 400 ₽. Это около 16 000 ₽ в месяц.
- 16 000 ₽
- в месяц может стоить наблюдение у врача при иммунной тромбоцитопении
Восстановление после выписки проходило успешно. Я старалась сбалансированно питаться, много гуляла, хотя делать это было нелегко. Из-за того, что я пролежала две недели, почти не вставая, ноги сильно болели с непривычки. Да и после болезни организм ослаб, но уровень тромбоцитов был стабильно приемлемым.
Через два месяца врач разрешил мне больше не принимать гормональные таблетки и сказал приходить на диагностические приемы раз в три месяца, что я и делала, пока не началась пандемия коронавирусной инфекции. В этот момент я как раз была на восьмом месяце беременности.
Через две недели после отмены гормонов я пришла проверить показатели тромбоцитов. Они оказались почти нормальными, что хорошо для человека с иммунной тромбоцитопенией в ремиссии.
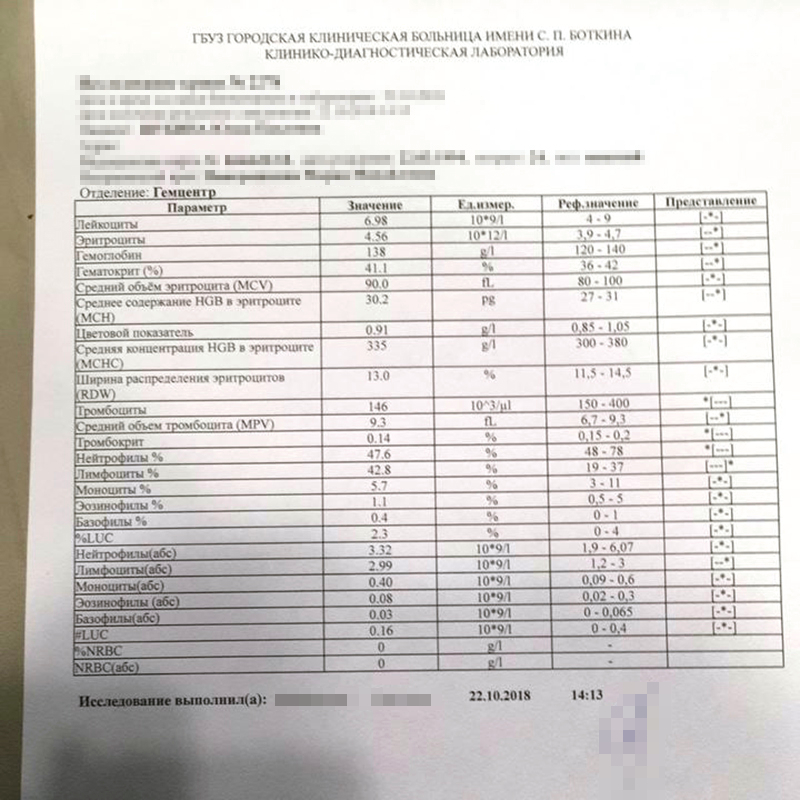
Сколько стоит лечение иммунной тромбоцитопении
Практически все лечение было бесплатным по ОМС. Я платила только за онлайн-консультацию врача еще до постановки диагноза и перепроверку результатов анализов костного мозга.
После выписки я покупала за свой счет лекарства. Упаковка преднизолона — 100 штук в нужной мне дозировке — стоила всего 107 ₽. За все время после выписки я выпила две такие упаковки — это 214 ₽.
Еще мне назначили «Омез», чтобы снизить влияние лечения на желудок, и «Аспаркам», чтобы поддержать организм во время терапии. На «Омез» у меня ушло за все время 960 ₽, а на «Аспаркам» — 369 ₽.
Я потратила на лечение болезни Верльгофа 8913 ₽
| Название | Стоимость |
|---|---|
| Оценка результатов биопсии | 5470 ₽ |
| Онлайн-консультация терапевта | 1900 ₽ |
| Лекарства после выписки | 1543 ₽ |
Я потратила на лечение болезни Верльгофа 8913 ₽
| Оценка результатов биопсии | 5470 ₽ |
| Онлайн-консультация терапевта | 1900 ₽ |
| Лекарства после выписки | 1543 ₽ |
Беременность и роды с болезнью Верльгофа
Беременность людям с иммунной тромбоцитопенией не противопоказана. Однако планирование беременности в таком случае — одно из важнейших условий ее благополучного течения.
Беременеть лучше в состоянии клинической компенсации, то есть при отсутствии кровотечений и количестве тромбоцитов выше критического уровня 30 000—50 000 ед/мкл. Во время беременности уровень тромбоцитов снижается и в норме, а у людей с иммунной тромбоцитопенией может упасть слишком сильно.
Я забеременела ровно через год после выписки. Вышло это не запланированно, поэтому перед визитом в женскую консультацию я очень волновалась. Гинеколог, услышав о том, что я болела иммунной тромбоцитопенией, рекомендовала мне узнать у гематолога, нет ли показаний к прерыванию беременности.
Врач из гематологического центра сказала, что такая консультация была излишней. Во-первых, беременность не прерывают даже с болезнью Верльгофа в стадии обострения. А во-вторых, я уже почти год была в ремиссии. Думаю, гинеколог решила перестраховаться из-за того, что это довольно редкое заболевание и она плохо знала, что делать.
Моя беременность прошла неплохо. Я нормально себя чувствовала, был лишь небольшой токсикоз и тонус матки, но симптомы болезни не напоминали о себе. До восьмого месяца беременности я каждые три месяца посещала гематолога и сдавала анализ крови, потом перестала.
Последний визит, который я планировала совершить, совпал как раз с началом московского локдауна в марте 2020 года. Медсестра позвонила мне за пару дней до даты приема и уточнила, как я себя чувствую. Она рекомендовала остаться дома, когда узнала, что со мной все в порядке, а посетить врача я хочу для профилактики.
Правда, перед родами меня снова попросили съездить к наблюдающему меня гематологу. На сей раз это была просьба от администрации роддома, где я хотела заключить контракт на роды. Меня не хотели принимать без справки от гематолога, что мне можно рожать в обычном, а не специализированном роддоме. Справку такую мне выдали, в роддом приняли.
Роды прошли нормально. У меня было плановое кесарево сечение, но это не было связано с тромбоцитопенией. Потеря крови в родах была незначительной, как это бывает и без такой болезни.

Нужно ли при иммунной тромбоцитопении дополнительное наблюдение во время беременности
Никакого дополнительного наблюдения беременным женщинам с болезнью Верльгофа не нужно. При этом заболевании пациенты и так периодически посещают гематолога. Наблюдение у врача в основном заключается в регулярной сдаче обычных анализов крови — любая беременная женщина точно так же их сдает.
Иммунную тромбоцитопению не лечат химиотерапией, поэтому, даже если болезнь впервые возникла или рецидивировала во время беременности, лечение продолжают. Болезнь Верльгофа — не противопоказание к беременности, хотя, конечно, планировать рождение ребенка стоит в период ремиссии, достигнув стабилизации показателей крови.
Коронавирусная инфекция и иммунная тромбоцитопения
Пока не слишком хорошо изучено, как пациенты с иммунной тромбоцитопенией переносят коронавирусную инфекцию. Есть данные о том, что у них COVID-19 протекает примерно так же, как у людей без этого заболевания. В том числе даже могут быть тромбозы, и при тяжелом течении нужна терапия антикоагулянтами, то есть препаратами, разжижающими кровь.
Еще COVID-19 может вызвать обострение болезни. Кроме того, зарегистрированы случаи развития иммунной тромбоцитопении после перенесенной коронавирусной инфекции.
Болезнь Верльгофа — не противопоказание к вакцинации российскими препаратами. Правда, это аутоиммунное заболевание, а в рекомендациях указано, что при них вакцинируют с осторожностью. Это означает, что польза вакцины, скорее всего, превышает риск, но иногда врач может отказать в прививке, если есть объективные причины.
Такой тактики придерживаются при тяжелых состояниях пациента, когда нормальная реакция иммунной системы на вакцину — та же высокая температура — может повлиять на течение болезни. То есть во время ремиссии прививку делают, а при плохом состоянии и тяжелом течении могут отложить по решению врача.
Я рассматриваю возможность вакцинироваться позже, но не буду делать прививку, пока кормлю грудью, хотя сейчас вакцинация разрешена и для беременных, и для кормящих. Я работаю из дома, почти не бываю в общественных местах, ношу маски, вовремя меняю их и соблюдаю другие меры предосторожности.
Когда можно делать прививку от коронавирусной инфекции при иммунной тромбоцитопении
Многие пациенты с гематологическими заболеваниями боятся делать прививку от коронавируса. Однако эти болезни не будут строгим противопоказанием к вакцинации. Она рекомендуется после стабилизации заболевания, когда достигнута ремиссия и не проводится активная терапия.
Людям с иммунной тромбоцитопенией в ремиссии, которые наблюдаются у гематолога, вакцинация не только разрешена, но и нужна. Ведь есть данные, что сама коронавирусная инфекция может приводить к обострению этого заболевания.
Запомнить
- Болезнь Верльгофа, или идиопатическая тромбоцитопеническая пурпура, — аутоиммунное заболевание крови, которое лечит врач-гематолог.
- Классические проявления болезни — низкий уровень тромбоцитов, геморрагическая сыпь, синяки, различные кровотечения.
- Чтобы поставить диагноз, нужно исключить другие болезни, которые могли привести к падению тромбоцитов. В том числе понадобится исключить онкологию — для этого возьмут пункцию или трепанобиопсию костного мозга.
- Болезнь лечат в зависимости от тяжести течения: гормональными таблетками или уколами иммуноглобулинов, переливанием тромбоцитов, в крайнем случае — удалением селезенки или биотерапией.
- Больным иммунной тромбоцитопенией можно беременеть. Важно заранее планировать зачатие и контролировать уровень тромбоцитов крови.
- Пациентам с болезнью Верльгофа не противопоказано прививаться от коронавируса, если заболевание в ремиссии.