Как я лечила атопический дерматит у ребенка
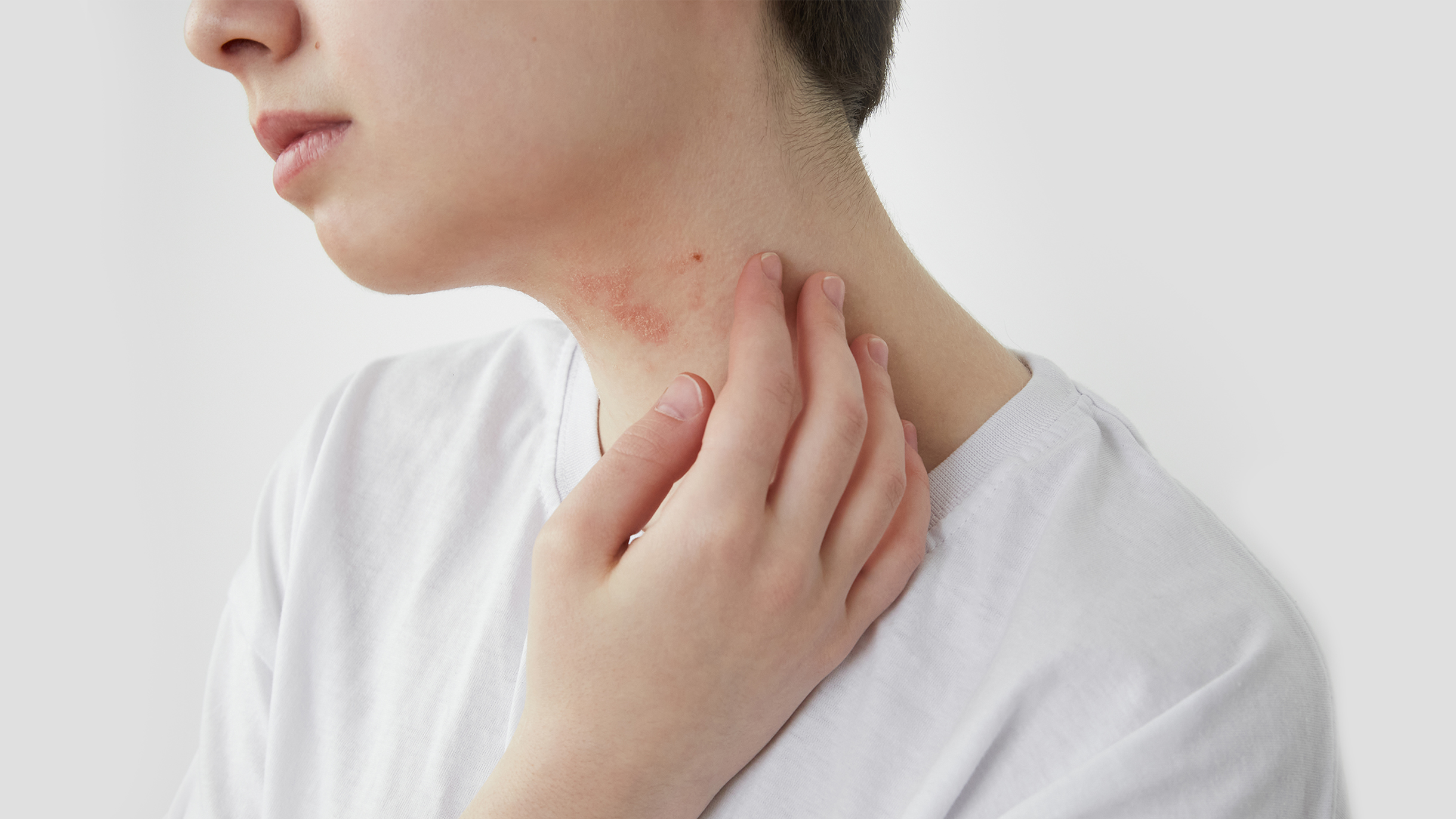
На первом месяце жизни у дочери появилась сыпь по всему телу — выяснилось, что у нее пищевая аллергия и атопический дерматит.
Педиатр из поликлиники назначил мне строгую диету кормящей мамы и обрек на нервный срыв и потерю 10 кг. Потом были полгода мучений: ограничения в питании и вечный недосып, так как ночью дочь расчесывала себя до крови. Я убедилась, что в городских поликлиниках найти толкового специалиста проблематично, и обратилась к другому врачу. Еще позже я узнала, что детям с атопическим дерматитом в Санкт-Петербурге положено госпособие, но об этом никто не говорит.
Расскажу, что такое атопический дерматит, как он связан с аллергией и как его правильно лечить.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
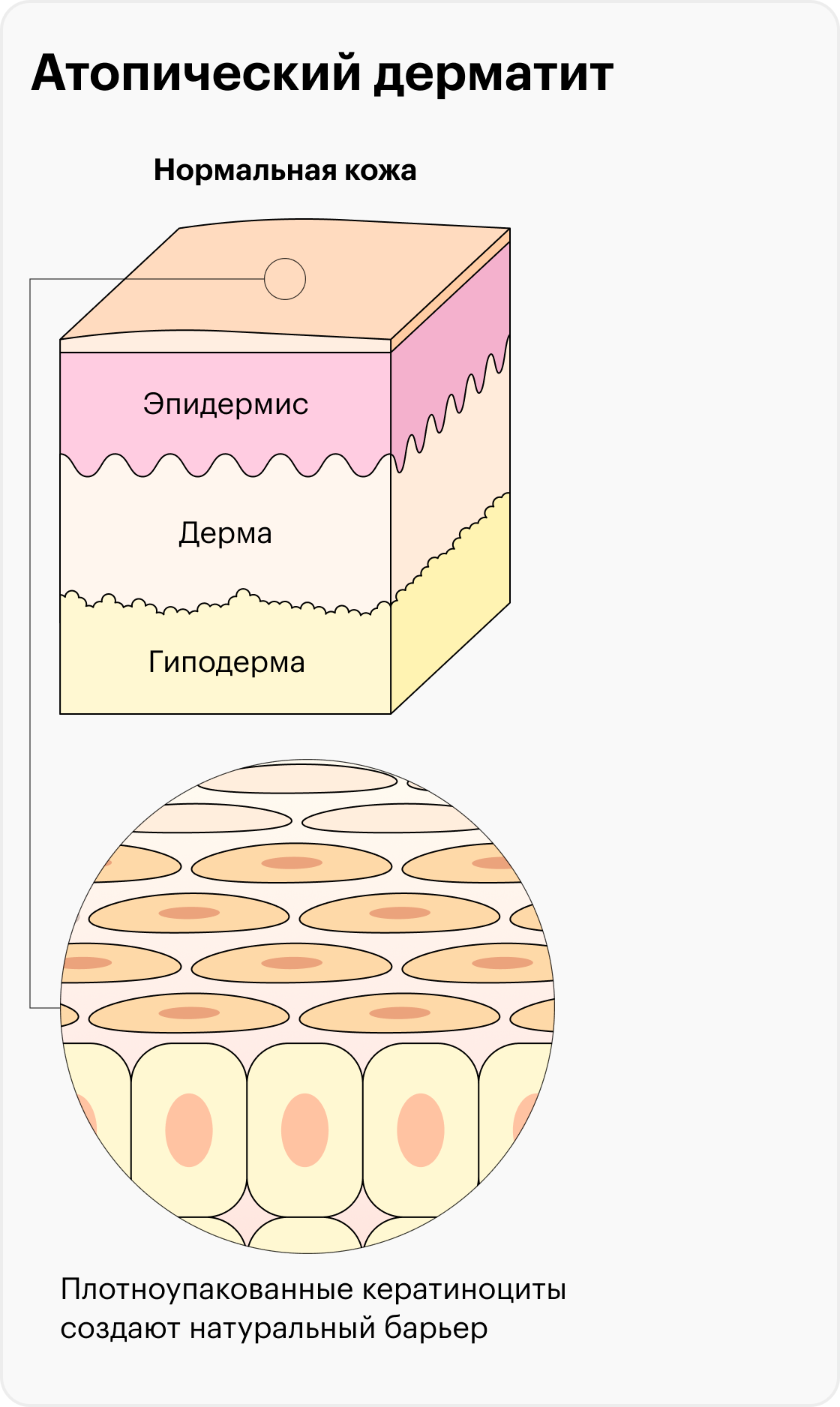
Что такое атопический дерматит и почему он возникает
Атопический дерматит, или атопическая экзема, — хроническое воспалительное заболевание кожи, которое чаще встречается у детей, но может быть и у взрослых. Этой болезнью страдают до 20% детей. Ее симптомы могут сохраняться всю жизнь, но иногда полностью проходят с возрастом.
Точная причина, почему развивается атопический дерматит, неизвестна.
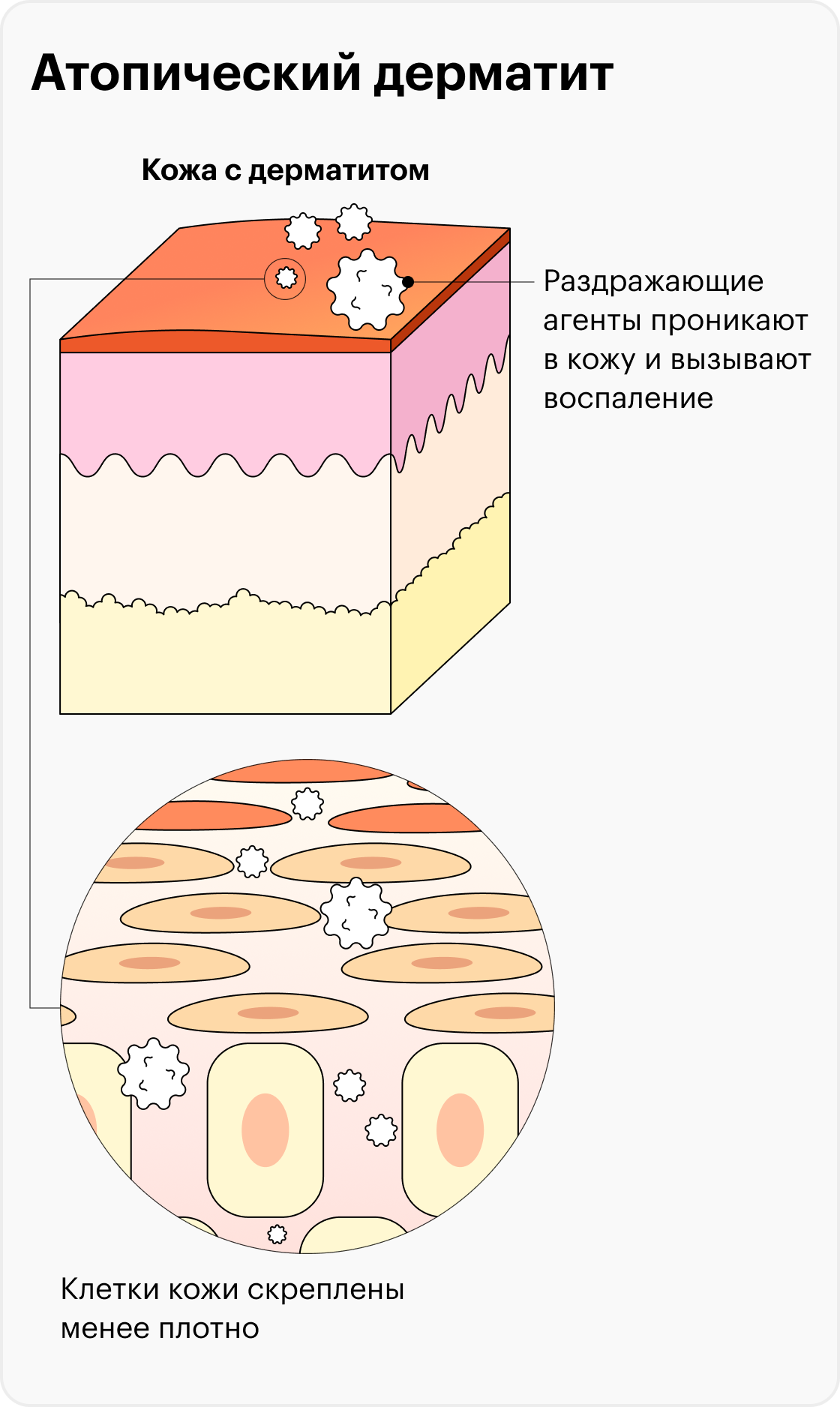
Существует множество теорий относительно механизмов, лежащих в основе заболевания. Сейчас изучают роль иммунной системы, мутаций структурных генов кожи, из-за которых в ней отсутствуют некоторые белки, кожного микробиома и других факторов.
Все эти факторы объединяет то, что они влияют на барьерную функцию кожи. То есть кожа теряет способность удерживать влагу и защищать от бактерий, раздражителей, аллергенов и других воздействий окружающей среды. Это может вызвать реакцию иммунной системы, которая приводит к воспалению.
Факторы риска развития атопического дерматита у детей
Выделяют несколько основных факторов риска, приводящих к атопическому дерматиту.
Генетика. Мутации генов, связанные с нарушением барьерной функции кожи, — главный фактор риска атопического дерматита, а также ряда других болезней: астмы, контактного дерматита, пищевой аллергии. Также атопический дерматит может быть связан с генами, участвующими в регуляции работы иммунной системы.
Если у близких родственников ребенка есть атопический дерматит, астма или аллергический ринит, это сильно повышает вероятность возникновения у него болезни.
Если что-то из перечисленного есть у одного из родителей, риск для ребенка вырастает в 2—3 раза, а если у обоих, то в 3—5 раз.
Также атопический дерматит чаще бывает у людей с астмой и другими атопическими заболеваниями. Верно и обратное: у пациентов с атопическим дерматитом выше частота других атопических заболеваний.
Некоторые дети с атопическим дерматитом в более позднем возрасте заболевают астмой или аллергическим ринитом. Это прогрессирование называют «атопический марш».
Основная наследственная аномалия, вызывающая нарушение барьерной функции кожи, связана с белком филаггрином. Его потеря приводит к тому, что клетки эпителия меняются, в нем становится меньше натуральных увлажняющих компонентов.
При этом генетическая предрасположенность не означает, что у ребенка точно будет атопический дерматит. У многих детей из семей с атопическими болезнями он никогда не развивается. И наоборот: от него могут страдать дети, в семье которых никогда не было дерматитов, астмы, аллергий и других подобных заболеваний.
Воздействие окружающей среды. Сырой и холодный климат, жизнь в городе, контакт с жесткой водой и некоторые другие факторы могут влиять на развитие атопического дерматита.
Например, существует «гигиеническая гипотеза»: согласно ей риск атопических заболеваний и аллергий увеличивается, если ребенок растет в стерильной среде. То есть контакт с домашними животными, детьми, землей может снижать вероятность того, что у ребенка разовьется атопия.
Контакт с пищевыми или воздушными аллергенами не считается фактором риска атопического дерматита, хотя у людей с этим заболеванием часто встречаются сопутствующие аллергические реакции.
Что не влияет на атопический дерматит. Людям с атопическим дерматитом часто назначают обследования на дисбактериоз, паразитозы, болезни желчного пузыря. Это не может быть причиной атопического дерматита, поэтому назначать лишнюю диагностику без показаний не стоит.
Более того, лечение дисбактериозов и подобных несуществующих в современной медицине «болезней» может привести к тому, что человеку не назначат нужную терапию. То есть не будут лечить сам атопический дерматит. А это способно привести к ухудшению состояния.
Какова вероятность атопического марша у ребенка и можно ли его предотвратить
Сейчас атопический марш — это, скорее, инструмент для лучшего понимания анамнеза заболеваний, чем феномен, при котором атопический дерматит обязательно перейдет в аллергический ринит и далее в бронхиальную астму. Несмотря на то что у каждого из этих заболеваний сложные механизмы развития, есть и общие процессы — их изучение помогает понять их природу.
Важно понимать, что при атопическом марше речь идет о рисках, а не об обязательных фактах.
Так, в исследовании, которое включало 3124 ребенка в возрасте одного-двух лет, было установлено, что распространенность атопического дерматита составляет 17,6%. Вероятность развития астмы у таких детей была в три раза выше, а аллергического ринита — почти в три раза выше, чем у детей без атопического дерматита.
Было множество исследований, направленных на поиск лекарства, которое бы снизило риск развития атопических заболеваний.
Наиболее обнадеживающие результаты показало проведение аллерген-специфической терапии с причинно-значимым аллергеном — АСИТ. Это когда в организм вводят аллерген в небольших дозах, в результате чего он перестает реагировать на него аллергической реакцией.
Симптомы атопического дерматита
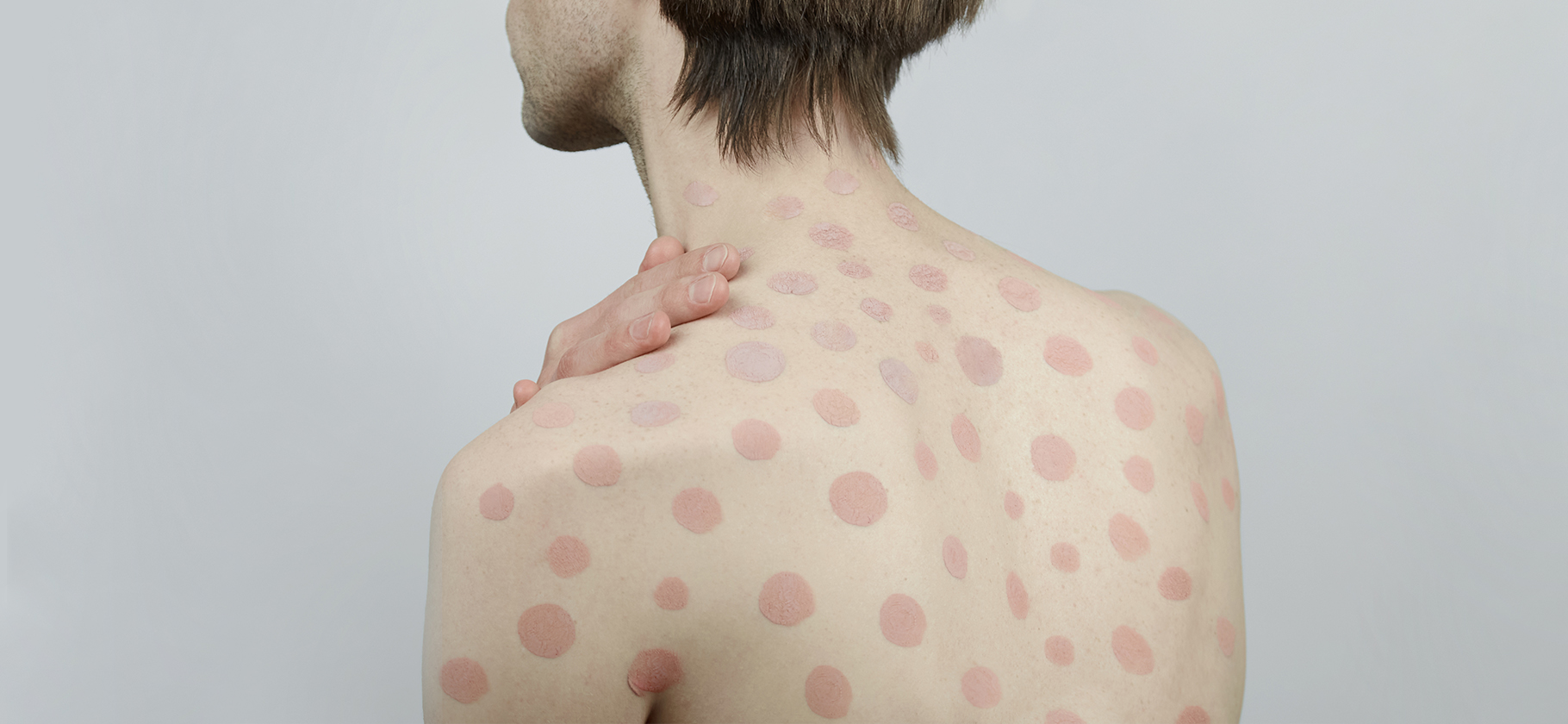
Основные симптомы атопического дерматита: сухость кожи, покраснение, образование корочек на коже, ее утолщение.
Также характерен сильный зуд, который и будет основной жалобой. Чаще всего сначала начинается зуд, а затем появляется сыпь.
У некоторых людей есть только небольшие участки сухой кожи, у других может наблюдаться обширное воспаление кожи по всему телу. Также, как правило, чередуются периоды обострений, когда высыпаний становится много, и ремиссий, когда они почти или полностью исчезают.
Тип и расположение сыпи обычно зависят от возраста человека.
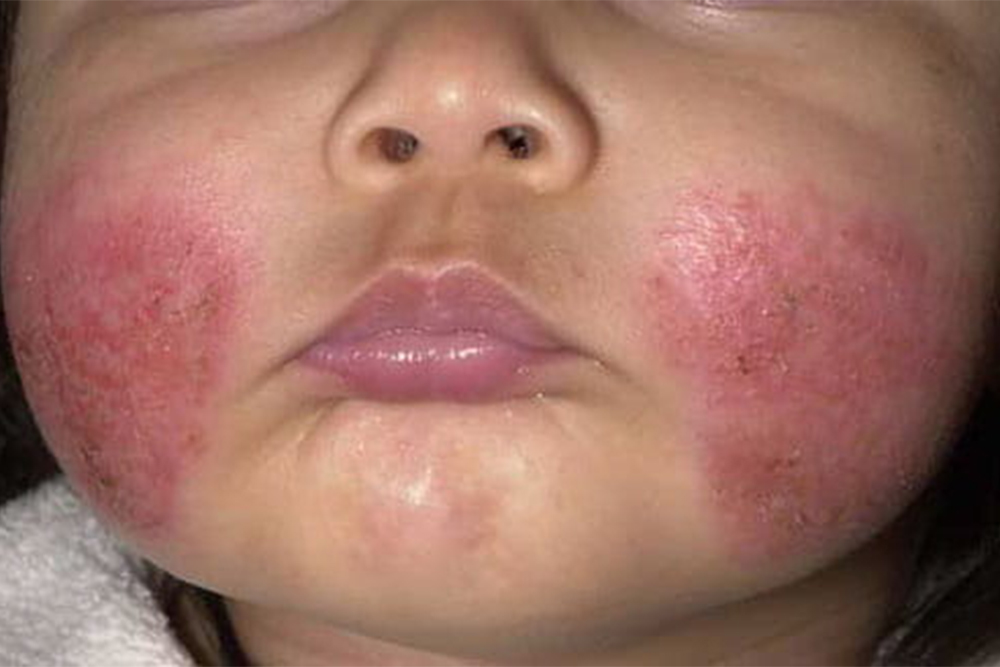
Дети до двух лет. У них сыпь чаще бывает на лице, голове, руках и ногах. Она обычно сильно чешется, образуются волдыри, на которых потом появляются корочки.
У младенцев редко развивается атопический дерматит в области подгузника, так как там кожа слишком влажная. Сыпь в этой области, скорее всего, будет опрелостью.
Так как атопический дерматит сопровождается сильным зудом, можно увидеть, как ребенок трется о постельное белье, ковры и другие предметы, чтобы почесать зудящее место. Еще ребенок может плохо спать, быть плаксивым и беспокойным. Из-за расчесов могут присоединяться кожные инфекции.
Дети старше двух лет. У них сыпь чаще бывает на внутренней стороне коленей и локтей, может появиться на шее, запястьях, лодыжках, складках между ягодицами и ногами.
Сыпь у детей старшего возраста шелушащаяся, тоже сильно чешется. Места высыпаний со временем становятся шероховатыми, утолщенными, могут стать светлее или темнее остальной кожи.
Взрослые. У них, как правило, есть ограниченные очаги чрезвычайно сухой кожи. Часто появляются высыпания на руках и веках, в области вокруг глаз, могут быть проблемы с глазами, например катаракта.
При долгом течении болезни пораженные участки кожи утолщаются, становятся светлее или темнее. Такая измененная кожа может постоянно чесаться.
Атопический дерматит у взрослых бывает с детства, но может появиться впервые в любом возрасте, хотя последнее и случается редко.
У моего ребенка сыпь появилась в месяц, врач в поликлинике связала ее с тем, что я нарушаю диету. Педиатр сказала исключить все возможные аллергены, что я и сделала.
Шелушения на коже ребенка я обрабатывала бепантеном и увлажняющим детским кремом с календулой. Через неделю сыпь на теле ребенка стала не такой явной, но и не исчезла вовсе. Она была ярко-красного цвета, по всему телу, напоминала шелушащиеся красные пятна. Зуд и высыпания сохранялись, моя диета не помогала, поэтому позже мы пошли к другому врачу.
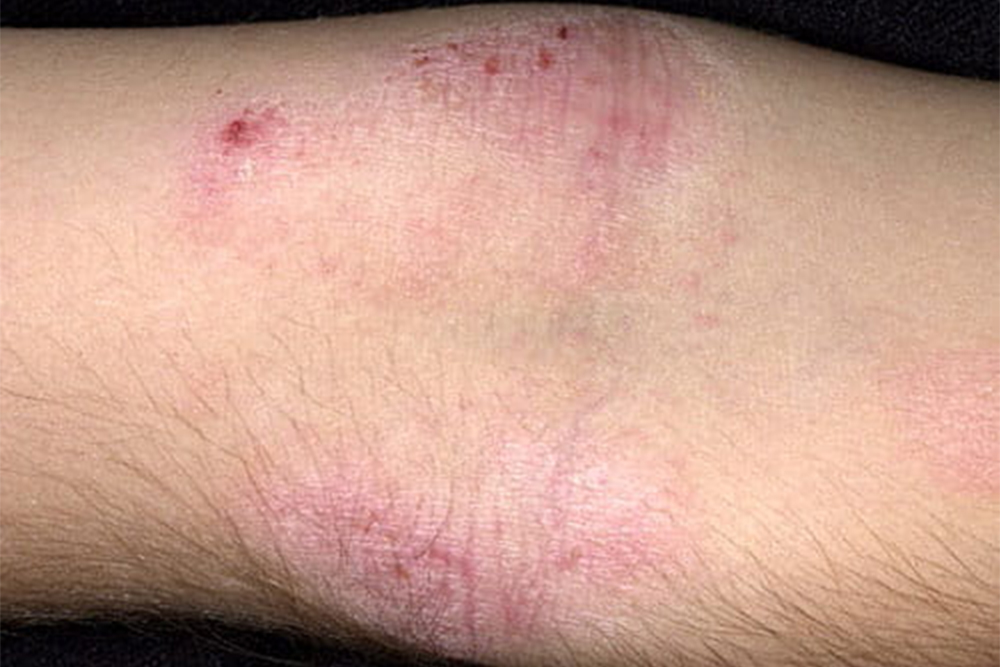
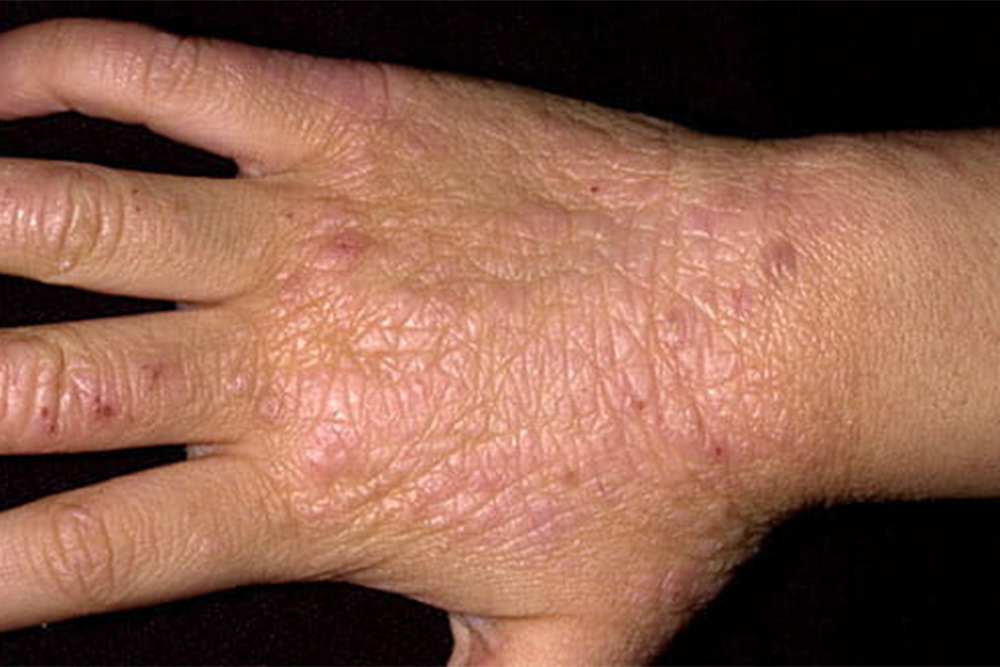
Диагностика атопического дерматита
Чтобы поставить диагноз, врач визуально оценивает симптомы заболевания, а также его влияние на качество жизни. Исходя из этого выделяют три стадии атопического дерматита:
- Легкая — единичные участки сухой кожи, нечастый зуд. Болезнь незначительно влияет на повседневную деятельность и сон.
- Умеренная — участки сухой кожи, частый зуд, покраснение. Болезнь влияет на повседневную деятельность и психологическое состояние, нарушает сон.
- Тяжелая — обширные участки сухой кожи, непрекращающийся зуд. Потеря сна, сильное влияние на качество жизни.
После визита к педиатру я вела пищевой дневник и не могла понять корреляцию: вне зависимости от употребляемой мной пищи ярко-красная сыпь и шелушение то появлялись, то исчезали. Расчесанные до крови щиколотки и запястья заживали, но потом вновь беспокоили малышку.
Подозрения упали на крем и воду — я стала добавлять в ванночку череду и сменила привычный крем на другой с маслом авокадо. Ничего не поменялось. Из-за диеты я начала резко худеть: за месяц потеряла 5 кг, потом еще столько же, начались проблемы с грудным вскармливанием.
По совету знакомой записалась к педиатру в частную клинику. Первичный прием обошелся в 3600 ₽.
За час выделенного времени педиатр внимательно осмотрела ребенка. Задавала много вопросов: есть ли аллергики в семье, чем мы с мужем болели в детстве, как прошли роды, беременность и другие.
На приеме мы были вместе с мужем и вспомнили, что в детстве обоим ставили диатез, который прошел в подростковом возрасте, у моего брата — бронхиальная астма, а у тещи — пищевая аллергия на определенные продукты.
В итоге врач поставила основной диагноз «атопический дерматит». Также она сказала, что у ребенка пищевая аллергия. Такой вывод доктор сделала по истории болезни, наследственности и виду проявлений. Никаких анализов на аллергию она не назначила, ссылаясь на то, что ребенок еще маленький, хотя по современным рекомендациям тестирование на аллергию может быть проведено в любом возрасте.
Также врач рассказала, как ухаживать за кожей с атопическим дерматитом. Уже через две недели правильного ухода я заметила улучшения. Кожа ребенка перестала шелушиться, красные пятна стали затухать, новые не появлялись. Общее состояние улучшилось: дочка перестала капризничать и крепко спала всю ночь.

Когда при атопическом дерматите нужно тестирование на аллергию и как должна проводиться такая диагностика
При атопическом дерматите аллергия может быть одной из пары десятков причин, но не обязательной.
Тестирование на аллергию проводят в любом возрасте, если родители отмечают ухудшение экземы в течение нескольких минут — реже до двух часов — после употребления подозрительного продукта. При этом такая реакция возникает каждый раз при контакте и не зависит от дозы аллергена.
Тестирование делают только в этом случае и только с теми продуктами, которые вызывают опасения. Ни в коем случае не определяют одновременно десятки аллергенов, чтобы найти ключевой.
В любом возрасте можно делать кожные прик-тесты — это когда аллерген наносят на кожу, а потом прокалывают ее тонкой иглой. Однако наиболее распространена диагностика в пробирке с помощью технологии ImmunoCAP. Подчеркну, что объем обследования определяет врач на основании жалоб и тщательного сбора анамнеза.
Последние исследования показали, что аллергические реакции при атопическом дерматите в большей степени формируются при контакте продуктов с сухой поврежденной кожей, а не при их употреблении внутрь. Так и получается «феномен», когда ребенок продукт никогда не ел, но аллергия сформировалась. Ведь аллергические реакции не могут быть на новые продукты — они возникают только при повторном контакте или на продукты, способные давать перекрестные реакции.
Чем атопический дерматит отличается от аллергии и стоит ли избегать аллергенов
Атопический дерматит сам по себе не аллергия и не обязательно связан с аллергической сенсибилизацией.
Примерно у 50% детей с атопическим дерматитом могут быть аллергические реакции, в том числе на еду. Но зачастую аллергия не влияет на течение атопического дерматита: даже если у ребенка положительный тест на какой-либо аллерген, это никак не связано с тяжестью болезни или ее обострениями.
Воздушные аллергены. Многие дети с атопическим дерматитом страдают аллергией на траву, пылевых клещей и животных.
Обычно это проявляется насморком, чиханием и опуханием глаз, которые проходят после удаления источника аллергии. Этот тип аллергии редко вызывает стойкое ухудшение атопического дерматита, но в некоторых случаях такое бывает.
Пищевая аллергия. Она встречается примерно у трети детей с атопическим дерматитом. Чаще всего аллергия бывает на яйца, коровье молоко, сою, пшеницу, арахис и рыбу.
Есть исследования, показывающие, что не пищевая аллергия ухудшает атопический дерматит, а наоборот: дефекты кожного барьера при этом заболевании влияют на работу иммунитета и тем самым вызывают появление аллергии.
Прием пищи с аллергенами может приводить к обострению атопического дерматита, то есть к усилению сыпи и зуда.
Что делать. Надо оценивать ситуацию индивидуально. Минимизировать контакт с аллергенами стоит, если действительно есть аллергия и контакт с аллергенами ухудшает симптомы заболевания или приводит к другим неприятным проявлениям.
Всем людям с атопическим дерматитом не нужно организовывать гипоаллергенную среду и исключать все возможные аллергены из жизни.
Например, недостаточно доказательств того, что диета помогает уменьшить тяжесть или предотвратить обострения атопического дерматита. Всем людям с этим заболеванием не нужны строгие ограничения в еде, исключение молока, яиц или иных продуктов.
Более того, ограничения в еде у маленьких детей могут привести к тому, что они начинают хуже расти и набирать вес.
Вдобавок иногда обострения атопического дерматита связаны с питанием, но не имеют отношения к аллергии. Так, некоторые продукты в большом количестве способствуют выбросу веществ, усиливающих воспаление и зуд, например цитрусовые или клубника. В этом случае надо не переедать их.
Также родители могут замечать ухудшение симптомов после введения новой еды. Это может быть связано со стрессом от привыкания пищеварительной системы к новой пище. А любые стрессовые реакции способны провоцировать обострения атопического дерматита.
Врач должен проверить наличие пищевой аллергии — и советовать исключать продукты только в том случае, если она действительно есть. Неправильно считать, что пищевая аллергия — причина атопического дерматита, или что у маленьких детей может быть аллергия на большое количество продуктов, поэтому не нужно делать тесты на аллергены. Такой подход может привести к ненужным ограничениям в питании.
Для детей важен полноценный и разнообразный рацион. Отказ от целых групп продуктов может нанести больше вреда здоровью ребенка, чем временное обострение атопического дерматита.
История нашей аллергии. У моей дочери пищевую аллергию впервые заподозрил врач в частной клинике. Для снятия симптомов она назначила антигистаминный препарат в виде капель. Я добавляла его в бутылочки со смесью примерно месяц и иногда даю при обострениях аллергии до сих пор.
Еще она сказала докармливать ребенка специальной молочной смесью с гидролизованным белком. Такая смесь нужна при аллергии на белок коровьего молока. Нам ее назначили, хотя никаких тестов на аллергию не делали.
Стоят гипоаллергенные смеси дороже, чем обычные. Упаковки в 400 граммов стоимостью 2000 ₽ хватало на месяц с учетом, что я пыталась сохранить грудное вскармливание. Когда ребенку исполнилось полгода, мы полностью перешли на искусственное питание. Упаковки в 400 граммов стало хватать на две недели. Так я кормила дочь примерно до года.
Также до двухлетнего возраста я не вводила в рацион дочери аллергенные продукты. Мы постепенно пробовали что-то новое: говядину, курицу, разные фрукты и овощи, а я записывала реакцию в дневник.
В два года дочка попробовала небольшую дольку киви и через пять минут начала чесать горло, краснеть и опухать на моих глазах. Пока вызывали скорую, ребенка вырвало — и стало лучше. Врачи скорой сказали наблюдать сутки. Через пару дней мы поехали к аллергологу и сдали тесты на аллергию методом ImmunoCAP. Кровь брали из вены.
Анализ был на несколько аллергенов, насчет которых у меня были подозрения, но подтвердилась только аллергия на киви. Стоимость теста — 6010 ₽. Каждый аллерген оплачивается отдельно.
Второй приступ острой аллергии случился в три года, когда дочь попробовала форель. Обсудив ситуацию с аллергологом, я убрала красную рыбу на год.
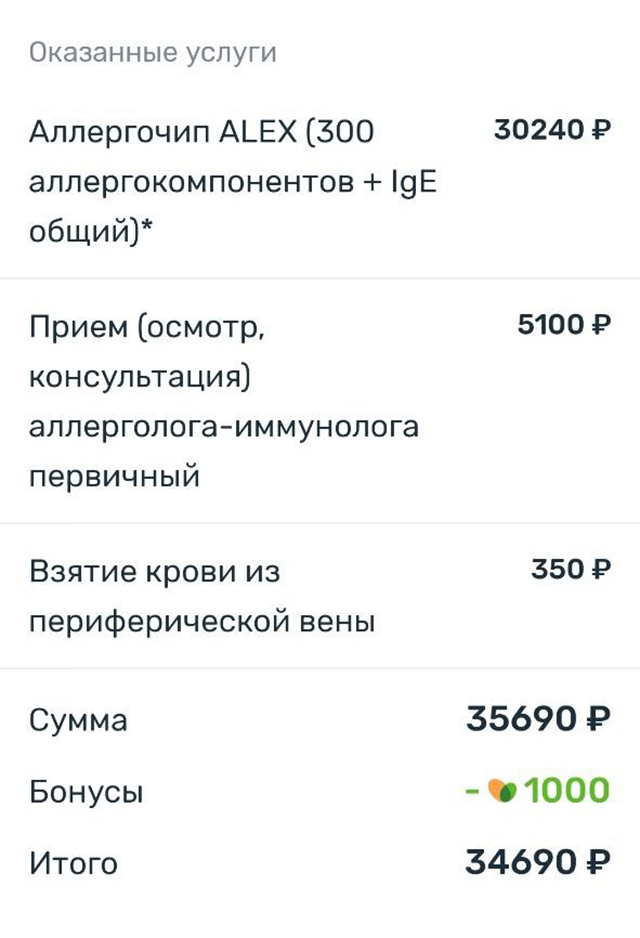
Еще у моей дочери аллергия на цветение березы. В возрасте трех лет у нее появился постоянный насморк. По совету аллерголога мы еще раз сдали аллергический тест. В этот раз — расширенный иммуночип Alex на большое количество аллергенов. Стоил такой тест около 30 000 ₽. Также каждый раз мы платили за прием аллерголога в частной клинике, в последний раз он стоил 5000 ₽. В общей сложности мы были у аллергологов в частных клиниках раз пять.
В тот раз я хотела проверить реакцию на максимум аллергенов, но в целом аллергологи тесты на большое количество аллергенов не рекомендуют. Ведь у человека могут быть антитела, указывающие на аллергическую реакцию, но самой аллергии может не быть. А бывает и наоборот: анализ ничего не показывает, но аллергия есть. Поэтому врачи советуют делать тесты только на те аллергены, на которые у ребенка предположительно возникает реакция.
От аллергического насморка аллерголог посоветовала антигистаминные препараты и капли для снятия заложенности носа, исключение продуктов, усиливающих аллергические симптомы. А с пяти лет рекомендовала начать АСИТ, чтобы избавиться от реакции на пыльцу березы.
Диагностика аллергии стоила нам примерно 58 600 ₽
| Комплексный аллергочип на 300 аллергенов | 30 590 ₽ |
| 5 визитов к аллергологу | Около 22 000 ₽ |
| Первый анализ на пищевые аллергены | 6010 ₽ |
Диагностика аллергии стоила нам примерно 58 600 ₽
| Комплексный аллергочип на 300 аллергенов | 30 590 ₽ |
| 5 визитов к аллергологу | Около 22 000 ₽ |
| Первый анализ на пищевые аллергены | 6010 ₽ |


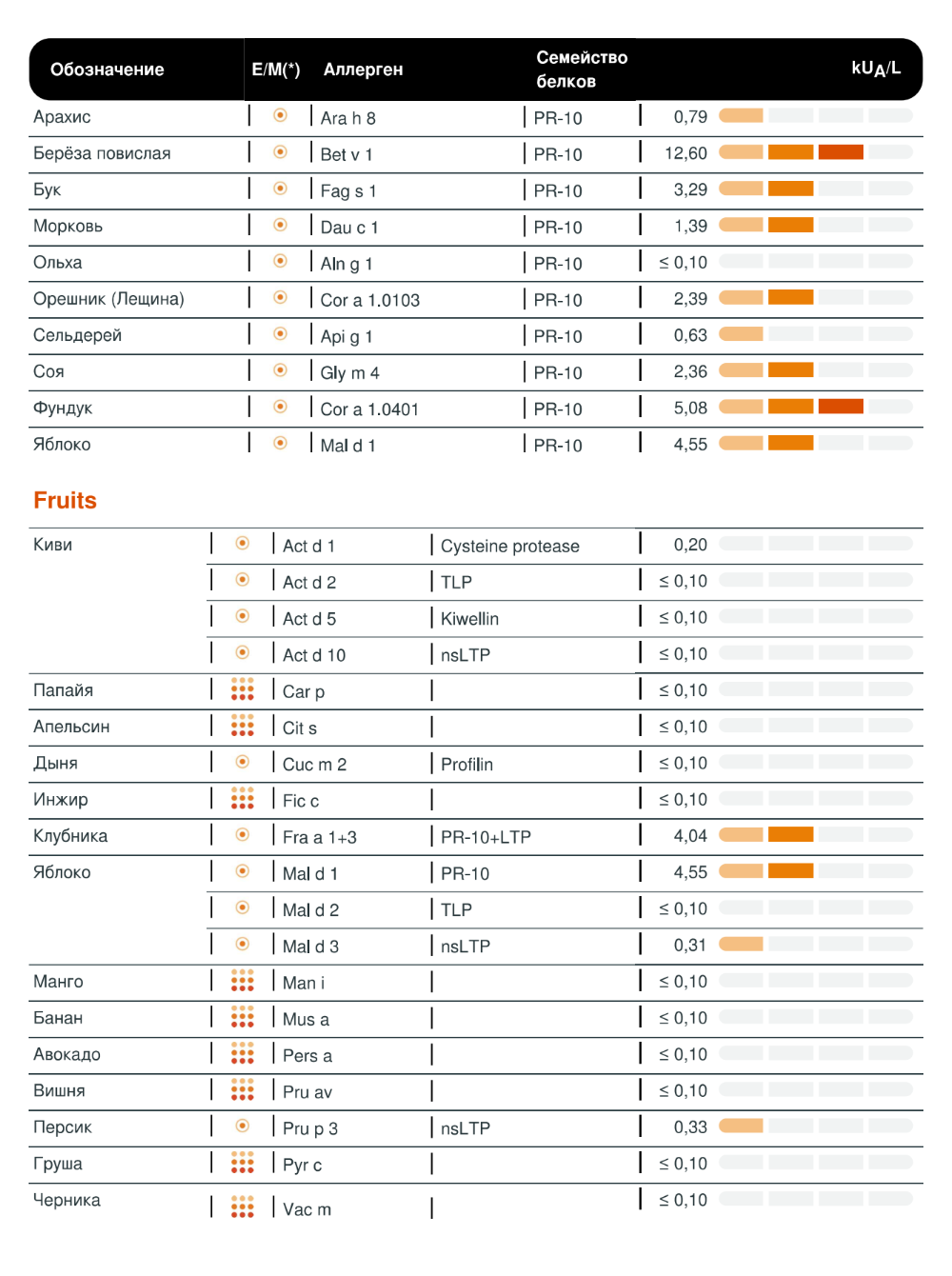
Нужна ли при атопическом дерматите кормящей маме гипоаллергенная диета, а ребенку — смеси для аллергиков
Последнее десятилетие практически все международные аллергологические сообщества категорически не рекомендуют строгие диеты ни детям с атопическим дерматитом, ни кормящим мамам. Доказано, что это значительно повышает вероятность истинной пищевой аллергии в будущем, а также значительно снижает качество жизни.
Фактически единственный случай в аллергологии, когда нужно строго ограничить определенный продукт у кормящей мамы, чаще всего коровье молоко или сою, — это белково-индуцированный проктоколит, который характеризуется прожилками крови в стуле.
В остальном разнообразное питание ребенка и мамы, домашние животные, разумная чистота в доме — все это только снижает риски развития аллергии.
Лечение атопического дерматита
Тактика лечения зависит от тяжести заболевания. Если у человека болезнь течет легко или умеренно, то достаточно местных средств, например гормональных кремов или мазей и правильного ухода за кожей.
Людям с тяжелым течением заболевания может понадобиться фототерапия или прием таблеток для подавления иммунитета.
Основные методы лечения:
- Лечебно-косметический уход за кожей — о нем я подробно расскажу ниже.
- Местные средства, снимающие воспаление кожи.
- Устранение факторов, которые приводят к обострению атопического дерматита у конкретного ребенка.
Устранение усугубляющих факторов. Развитие атопического дерматита связано с нарушением барьерной функции кожи. Получается, что все, что приводит к повреждению кожного барьера, ухудшает течение болезни.
Например, это купание без последующего увлажнения кожи, сухой воздух, стрессы, перегрев, контакт с моющими средствами, грубой одеждой, бытовой химией, табачным дымом и другими раздражителями. Таких факторов стоит избегать.
Также нужно выявлять индивидуальные факторы, приводящие к обострению. Например, если у ребенка есть истинная аллергическая реакция и контакт с аллергеном усиливает симптомы, то аллерген нужно исключить.
У дочери обострения экземы случаются при включении отопления. Если мы уезжаем куда-то, где нет увлажнителя воздуха, а отопительный сезон в самом разгаре, то ее кожа становится сухой, появляется зуд и раздражение.
Еще ухудшение состояния вызывает синтетическая одежда и шерстяные вещи, некоторые сладости, контакт с пыльцой березы — на нее у дочки аллергия.
Местное лечение. Чаще всего используют местные гормональные мази с кортикостероидами. Концентрацию глюкокортикоидов подбирают с учетом возраста пациента и степени воспаления кожи.
Такие мази назначают курсами: например, наносят один-два раза в день в течение двух — четырех недель. Параллельно применяют смягчающие кремы — до или после гормональной мази.
Кроме мазей с глюкокортикоидами могут использовать местные ингибиторы кальциневрина, например такролимус — это нестероидные иммуномодулирующие средства.
Врач нам назначил гормональную мазь «Адвантан». Я наносила ее раз в сутки: легкими движениями, точечно — только в тех зонах, где это необходимо. В первый раз для снятия тяжелых проявлений хватило пяти дней. В целом, я использовала «Адвантан» около пяти раз за два года. За последний год необходимость в нем не появилась ни разу.
В аптеках препарат продают без рецепта, стоит он около 600 ₽.
Еще иногда врачи назначают влажные повязки. Они помогают облегчить зуд, успокоить кожу, уменьшить количество расчесов. На кожу наносят смягчающие средства или лечебную мазь, а затем на пораженный участок накладывают влажную хлопчатобумажную повязку или надевают влажную одежду из хлопка. Сверху накрывают сухой одеждой. Влажный слой не должен пересыхать.
Можно использовать такие повязки на ночь или менять каждые несколько часов в течение дня. Моей дочери такое лечение не понадобилось.
Противоаллергические препараты. Они помогают облегчить зуд. Доказательства, подтверждающие их использование, относительно слабые, качественных исследований не проводилось.
Однако их могут применять в клинической практике. Например, антигистаминные средства второго поколения — цетиризин, лоратадин и другие — назначают, если есть сопутствующие аллергические реакции.
Лечение тяжелого атопического дерматита. Один из методов лечения в таких случаях — фототерапия ультрафиолетом. Ее применяют у пациентов с сильным зудом, который не снимается местными мазями. Фототерапия не подходит для младенцев и детей младшего возраста.
Также в тяжелых случаях могут назначать системную терапию. Например, средствами, подавляющими иммунитет: циклоспорином или метотрексатом. Такие препараты используют для уменьшения зуда и других симптомов атопического дерматита у людей с тяжелым течением болезни.
Еще в этих случаях может быть рассмотрена биологическая терапия моноклональными антителами, в частности «Дупилумабом».
Неработающие методы лечения. При атопическом дерматите часто назначают пробиотики. Однако они не показали эффективности. Также не работают пищевые добавки с витаминами, рыбьим жиром, незаменимыми жирными кислотами.
Есть данные, что у детей и взрослых с атопическим дерматитом и нарушениями сна снижен уровень гормона мелатонина, регулирующего сон. Но для того чтобы рекомендовать его прием, нужны дополнительные исследования.
Уход за кожей при атопическом дерматите
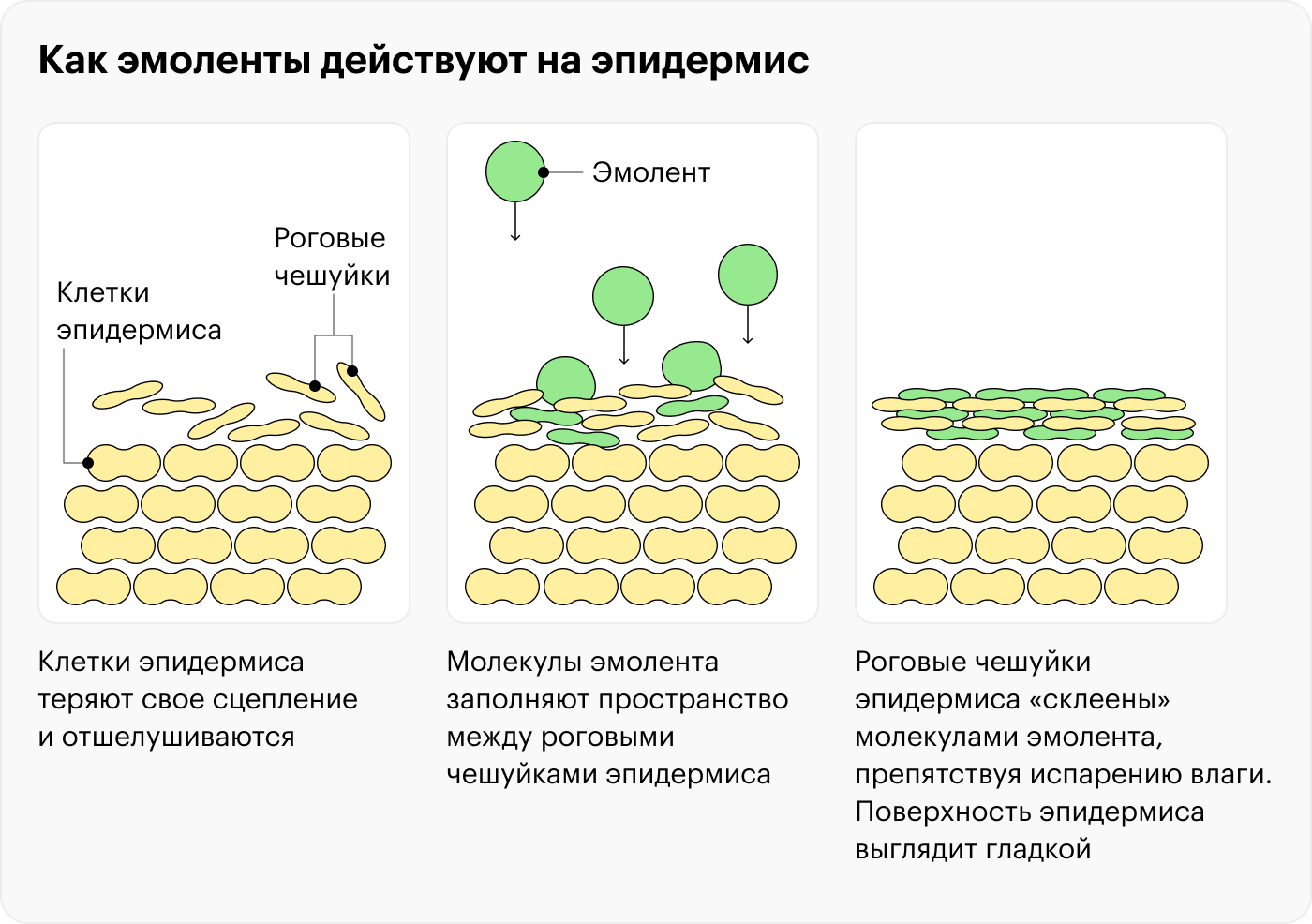
Увлажнение кожи. Для этого используют смягчающие средства, или эмоленты. Их наносят не менее двух раз в день сразу после купания или мытья рук.
Эмоленты могут быть основным средством лечения детей при легкой степени заболевания. Они также будут важным компонентом поддерживающий терапии и профилактики.
Обычно рекомендуют густые кремы с низким содержанием воды или безводные мази, например вазелин. Считается, что они лучше защищают от сухости. Впрочем, есть данные, что выбор крема мало влияет на течение заболевания.
Если густые и жирные кремы не подходят, можно выбирать любые другие подходящие формы, например лосьоны. Главное, чтобы человек их регулярно использовал. Стоит выбирать средства для кожи, не содержащие спирта, ароматизаторов, красителей и других раздражающих химических веществ.
Атопическая кожа испытывает дефицит липидов рогового слоя, особенно керамидов, и так называемого натурального увлажняющего фактора, NMF. Это смесь аминокислот, удерживающих влагу. Из-за этого могут быть полезны увлажняющие средства, содержащие такие ингредиенты.
Смягчающие средства лучше всего наносить сразу после купания, когда кожа хорошо увлажнена.
Купание каждый день. Это помогает снизить риск инфицирования кожи. Разрешены ванны или душ. Вода для купания должна быть теплой, а не горячей, температурой не выше +34 °C. Лучше всего приучить ребенка купаться в воде температурой +27…30 °C. Горячая вода может вызвать обострение болезни.
Маленьких детей можно мыть просто теплой водой, без моющих средств. Для детей постарше и взрослых подойдут мягкие средства, не содержащие мыло.
Существуют некоторые разногласия относительно того, что предпочтительнее — принимать душ или ванну.
Большинство экспертов рекомендуют увлажняющую ванну, после которой надо немедленно нанести на кожу смягчающее средство, но другие советуют непродолжительный душ.
Нет никаких исследований, достоверно подтверждающих пользу того или другого варианта. То есть можно использовать и то и другое. Важно потом сразу же аккуратно промокнуть кожу мягким полотенцем и нанести эмолент. Также желательно, чтобы водные процедуры не продолжались более десяти минут. И не стоит тереть кожу мочалкой.
В некоторых рекомендациях советуют добавлять в воду смягчающие добавки, например на основе масел.
Я использовала для купания увлажняющее молочко для ванны, еще подойдут специальные гели для душа, разработанные для атопической кожи.
Большинство детей после купания чувствуют себя лучше. Ежедневное купание не показано только детям, у которых к высыпаниям присоединилась инфекция.
Влажность воздуха и одежда. Влажность воздуха в помещении должна быть не менее 60%. Можно использовать увлажнители воздуха.
Особое внимание надо уделять тому, с чем контактирует кожа: одежда, подгузники, постельное белье. Не следует использовать изделия из шерсти или грубых тканей.
Также не рекомендуют переохлаждать и перегревать кожу. Включение отопления зимой может стать провокатором обострения атопического дерматита из-за высокой сухости воздуха. Если есть возможность регулировать отопление, лучше следить за тем, чтобы в помещении не становилось слишком жарко. При отсутствии такой возможности нужно использовать увлажнитель и проветривать комнаты.
В летний период важно защищать кожу от воздействия солнца как в городе, так и на пляже. Можно использовать те солнцезащитные кремы, что не раздражают кожу, в том числе специально предназначенные для людей с атопией.
Чтобы ребенок не расчесывал себя до крови, на ночь мы надевали носки на руки. Специальные детские рукавички не помогали. Еще можно использовать специальные комбинезоны, где рукавички и носочки уже пришиты.
Когда атопический дерматит лечит педиатр, а когда нужен аллерголог
Болезнь может лечить тот, кто умеет ее лечить. Нет никаких сакральных знаний и в терапии атопического дерматита: международные рекомендации и гайдлайны — в открытом доступе.
К аллергологу-иммунологу есть смысл направлять, если нужно уточнить диагноз, а также при упорном течении атопического дерматита, тяжелом течении и особенно — когда требуется назначение системных иммунодепрессантов.
Однако при любой форме атопического дерматита важно понимать, что правильное увлажнение и уход за кожей — это первостепенная необходимость и залог длительной стабильной ремиссии.
Как выбрать и использовать эмоленты для ухода за кожей с атопическим дерматитом
Что такое эмоленты. Обычные кремы, лосьоны и другие средства не всегда подходят для кожи с атопическим дерматитом. Даже натуральные кремы и экокосметика могут содержать раздражающие вещества или аллергены.
У многих косметических брендов есть специализированные линии смягчающих средств, разработанные для людей с атопической кожей. Они не содержат ароматизаторы и другие добавки, а их основа образует на коже защитный слой, предохраняющий от внешних повреждений и помогающий удерживать влагу.
В эмолентах должны быть увлажнители, например глицерин, молочная кислота, декспантенол. Еще они содержат физиологические липиды, такие как холестерин, церамиды и свободные жирные кислоты в определенных соотношениях.
Кроме того, в эмолентах могут быть активные ингредиенты, обеспечивающие дополнительную пользу для кожи. Они способны помочь успокоить зуд, уменьшить воспаление и бороться с инфекциями.
Какой эмолент выбрать. Лучшего эмолента не существует. Выбирайте любой: важно, чтобы на него хорошо реагировала кожа, его было комфортно наносить и была возможность регулярно покупать.
Также можно использовать эмоленты в любой форме: гель, крем, лосьон, мазь. Никакой разницы в эффективности нет. Важен не тип эмолента и не бренд, а сам факт его регулярного использования.
Единственный момент: для детей до года лучше не использовать мази, так как они увеличивают риск инфицирования слишком тонкой кожи малышей.
Плотные кремы подойдут при обострении, в отопительный период и для ухода в ночное время. На лето обычно выбирают более легкие формы — лосьоны и молочко. Для тела, лица и интимных зон можно использовать разные формы эмолентов.
Цены эмолентов в 2023 году
| Название | Страна производства | Стоимость |
|---|---|---|
| Topicrem DA липидовосстанавливающий, 500 мл | Франция | 1800 ₽ |
| La Roche-Posay Lipikar Baume AP+M, 400 мл | Франция | 1600 ₽ |
| Bioderma Atoderm Ultra, 500 мл | Франция | 1450 ₽ |
| «Эмолиум», эмульсия для тела, 200 мл | Польша | 1300 ₽ |
| Atopic Derma Care, крем-эмульсия для тела U-active HF, 200 мл | Россия | 1100 ₽ |
| «Ретиноиды», крем детский «УрокрЭМ», 250 мл | Россия | 650 ₽ |
| Baby Balance, интенсивный крем-эмолент для лица и тела младенца, 75 мл | Россия | 615 ₽ |
| Детский крем-эмолент AQA Baby Dermika восстанавливающий, 75 мл | Россия | 270 ₽ |
Цены эмолентов в 2023 году
| Topicrem DA липидовосстанавливающий, 500 мл | |
| Страна производства | Франция |
| Стоимость | 1800 ₽ |
| La Roche-Posay Lipikar Baume AP+M, 400 мл | |
| Страна производства | Франция |
| Стоимость | 1600 ₽ |
| Bioderma Atoderm Ultra, 500 мл | |
| Страна производства | Франция |
| Стоимость | 1450 ₽ |
| «Эмолиум», эмульсия для тела, 200 мл | |
| Страна производства | Польша |
| Стоимость | 1300 ₽ |
| Atopic Derma Care, крем-эмульсия для тела U-active HF, 200 мл | |
| Страна производства | Россия |
| Стоимость | 1100 ₽ |
| «Ретиноиды», крем детский «УрокрЭМ», 250 мл | |
| Страна производства | Россия |
| Стоимость | 650 ₽ |
| Baby Balance, интенсивный крем-эмолент для лица и тела младенца, 75 мл | |
| Страна производства | Россия |
| Стоимость | 615 ₽ |
| Детский крем-эмолент AQA Baby Dermika восстанавливающий, 75 мл | |
| Страна производства | Россия |
| Стоимость | 270 ₽ |
Как понять, что эмолент подходит. Эмоленты относятся к постоянному и базовому уходу. Использовать такие средства нужно в большом количестве и ежедневно. Поэтому первое, на что стоит обратить внимание, — доступность средства: наличие в аптеках и стоимость.
При обострении эмолента объемом 400 мл хватает на полмесяца-месяц. Диапазон цен упаковки такого объема — от 300 до 3000 ₽.
Наносить средство должно быть комфортно: пощипывание, усиление зуда, желание смыть и ухудшение состояния кожи — признаки того, что оно не подходит.
При этом временные побочные реакции при нанесении на поврежденную кожу встречаются часто, нужно рассматривать состояние кожи в целом и не отменять эмолент преждевременно.
Запах, консистенция и липкость крема не должны вызывать дискомфорт — иначе пользоваться им постоянно будет проблематично.
Я перепробовала все известные марки и выбрала один вариант, которым мы пользуемся постоянно. Это линейка для атопиков от La Roche-Posay:
- Lipikar Baume AP+M — липидовосполняющий бальзам тройного действия для лица и тела. Подходит для младенцев, детей и взрослых. Во время обострения одной упаковки объемом 400 мл хватает максимум на месяц, потому что его приходится наносить толстым слоем два раза в день. Вне обострения наношу после купания перед сном несколько раз в неделю. На лето заменяю бальзам молочком той же серии — оно легко впитывается, кожа не потеет. Первые два года жизни ребенка я использовала бальзам круглогодично. Сейчас ребенку четыре года, и я использую средство с октября по апрель, то есть в период отопления. При поездке на море или зимовке на юге обострение атопии не происходит.
- Syndet AP+ — липидовосстанавливающий очищающий крем-гель для лица и тела. Подходит для младенцев, детей и взрослых. Его использую круглый год и вожу с собой в поездки. Банки объемом 400 мл хватает примерно на два-три месяца.
- Cicaplast B5+ — восстанавливающий бальзам с антибактериальными свойствами. Его наносят точечно, как ранозаживляющий препарат. Вне обострения хватает надолго. Дополнительно можно использовать при солнечных ожогах, трещинах на губах, лазерной эпиляции и пилингах.
Стоимость наших средств варьируется от 1000 до 3000 ₽. Через официальный сайт их сейчас купить нельзя. Советую подписаться на скидки и акции во всех доступных местах продажи. На маркетплейсах часто проходят акции «два товара по цене одного» или дают бонусы в подарок. При сезонных скидках я всегда беру средства с запасом.

Как правильно использовать эмоленты. Смягчающие средства наносят на все тело толстым слоем как минимум два раза в день. Поскольку они задерживают влагу, наносить их лучше сразу после душа на влажную кожу: правило «увлажнил и запечатал».
После нанесения крема ребенок становится скользким и жирненьким. Запихнуть такого в одежду проблематично. Стоит подождать несколько минут, чтобы крем немного впитался.
Постельное белье, пижама и повседневная одежда после контакта с таким кремом становятся липкими. На ткань приклеиваются пыль и чешуйки кожи. Постельное белье я меняю каждую неделю. Не беспокойтесь, если ребенок начнет есть нанесенный крем: ничего ужасного не случится. Я проверяла.
Если ребенок не хочет наносить эмолент. Маленькие дети не всегда хотят намазываться липким и скользким кремом. Моя дочь к крему относится спокойно, наверное, поскольку не представляет себе другого варианта, а точнее — не знает, как это, когда не надо мазаться кремом после душа.
Но есть дети, которые категорически не хотят быть липкими и скользкими. В этом случае можно использовать несколько способов:
- Отвлечь. Если дочь все-таки протестует, мы прибегаем к книжкам, игрушкам и гаджетам. Но будьте готовы, что все, что попадает в липкие ручонки, становится таким же.
- Младенцев легко отвлечь маминым голосом. Я намазывала дочку, слегка массируя, рассказывала, как называется эта часть тела, этот пальчик и так далее. В ход пойдут стишки, потешки и песенки.
- Дети постарше могут подключиться к процессу и намазывать себя сами.
- Можно добавить элемент игры. Например, сказать, что крем обладает суперспособностью и части тела становятся невидимыми.
- Наносить крем, когда ребенок спит. Тогда не получится нанести средство по всем правилам, то есть после купания. Кроме того, придется снимать пижаму, а часть крема останется на постельном белье — но это лучше, чем ничего.
- Придумать терапевтическую сказку про атопический дерматит и волшебную мазь.
Использовать эмолент придется несколько лет, поэтому найти подход необходимо. Можно воздействовать и своим примером: я сама использую тот же крем и показываю это своей дочери.
Пособие на питание детей с атопическим дерматитом в Санкт-Петербурге
Мы ходим к платному педиатру уже четыре года. В обычной поликлинике я была только раз, но пока стояла в очереди, узнала, что в Санкт-Петербурге семьи, где есть дети с атопическим дерматитом, вправе получить пособие. Его выделяют на приобретение специального питания.
Для этого нужно обратиться к аллергологу в местной поликлинике, далее пойти в МФЦ или оформить заявку через госуслуги.
Пособие выплачивают ежемесячно до трех лет на социальную карту, если диагноз подтвержден, а болезнь постоянно обостряется.
Пособие положено детям до трех лет, которые нуждаются в особом питании: при атопическом дерматите, анемии, белково-энергетической недостаточности.
В 2021 году, когда я оформляла пособие, ежемесячные выплаты составляли 2800 ₽ на ребенка до полутора лет и около 1000 ₽ на ребенка с полутора до трех лет.
Такие выплаты есть только в Санкт-Петербурге, но в других регионах могут быть свои меры поддержки. Например, в Московской области есть выплаты на обеспечение полноценным питанием для всех детей до трех лет, находящихся на смешанном или искусственном вскармливании. В Смоленской области пособие на питание можно получать на детей до трех лет, не посещающих дошкольное учреждение.
Чтобы получить пособие, мы с дочерью встали на учет к аллергологу-дерматологу, который принимает в государственном диспансере. К нему мы ходили два раза в месяц в течение полугода. Это был зимний период, высыпания на коже были хорошо заметны.
В диспансеры приходят люди с разными заболеваниями, поэтому там настоятельно рекомендовали записываться первыми, чтобы не пришлось сидеть в очереди. Как-то раз вечером мне позвонил врач и сказал не приходить с утра на прием, так как к нему пришел пациент с корью. Приводить здорового ребенка в такое помещение было нельзя.
После подтверждения диагноза я оформила все документы и подала заявку через госуслуги. Через два месяца мне пришел отказ без объяснения причин. Я направила второй раз те же документы.
Через некоторое время мне позвонили и объяснили, что я подаю заявку на выплаты с рождения до полутора лет, а ребенку в процессе рассмотрения заявления уже исполнилось полтора года. Мне сказали, что нужно подать заявление на выплаты от полутора до трех лет, тогда мне выплатят пособие за первые полтора года, а потом придется еще раз подтвердить необходимость выплат за следующие полтора.
В итоге на социальную карту разово пришло около 50 000 ₽. Больше сильных высыпаний у ребенка не случалось, тащить ее снова в диспансер мне не хотелось, поэтому дальше оформлять пособие я не стала.
Как ребенок чувствует себя сейчас
Сейчас дочке четыре года, обострения случаются, когда включают отопление, она заболевает и поднимается температура. Еще провокатором служит реакция на некоторую еду и поллиноз на березу с мая по июнь. Всего обострения случаются от трех до пяти раз в год и продолжаются не дольше двух недель.
Дочь ходит в обычный детский сад, при поступлении я принесла справки о наличии пищевой аллергии на некоторые продукты: киви и красной рыбы нет в детсадовском меню, но случается всякое.
Запомнить
- Атопический дерматит чаще всего связан с генетическими нарушениями, также обострение заболевания может вызывать воздействие внешних факторов.
- Атопический дерматит не всегда связан с аллергией, но его наличие повышает риск аллергических реакций.
- Сдавать анализы на все подряд аллергены не нужно: врач должен определить те, на которые есть реакция по истории заболевания, и проверить ребенка на них.
- Лечат атопический дерматит обычно местными средствами, в том числе гормональными мазями.
- При атопическом дерматите очень важен правильный уход за кожей, чтобы она оставалась увлажненной, а ее барьерная функция не нарушалась.