Что такое гестационный диабет и сколько стоит его лечить
Почему возникает диабет у беременных
На приеме у гинеколога женщины иногда слышат, что их беременность осложнилась гестационным сахарным диабетом.
Я эндокринолог, с ординатуры работаю с беременными женщинами и всегда подробно объясняю пациенткам, почему это случилось с ними и что теперь делать.
Расскажу, так ли все на самом деле страшно, чем гестационный диабет отличается от обычного и как в этом случае выносить и родить здорового ребенка.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что такое гестационный сахарный диабет
Гестационный сахарный диабет — это гипергликемия, то есть повышение уровня сахара в крови, которая развивается во время беременности и нормализуется после родов.
Это значит, что у женщины, которая никогда ранее не болела сахарным диабетом, во время беременности повысился сахар крови, но не настолько, чтобы можно было сказать, что она теперь болеет диабетом первого или второго типа. После беременности все проходит.
Норма глюкозы в крови, или гликемия, у взрослой небеременной женщины — до 6,1 ммоль/л, во время беременности показатель строже на единицу — до 5,1 ммоль/л, что связано с особенностями этого периода.
Если во время беременности гликемия становится 5,1—6,9 ммоль/л — это гестационный диабет. При уровне глюкозы 7 ммоль/л и выше у любого взрослого человека — неважно, беременного или нет, — диагностируют сахарный диабет, тип которого уточняют в ходе дальнейшего обследования.
Распространенность гестационного сахарного диабета в РФ — до 15% от всех беременностей, по данным Российской ассоциации эндокринологов. В США — до 7—10%.
Наблюдать беременных с гестационным диабетом может как гинеколог, так и эндокринолог.
Показатели глюкозы крови
| Название | Глюкоза, ммоль/л |
|---|---|
| Норма для небеременных людей | До 6,1 |
| Норма для беременных | До 5,1 |
| Гестационный диабет | 5,1—6,9 |
| Манифестный диабет у любого человека | Более 7 |
Показатели глюкозы крови
| Название | Глюкоза, ммоль/л |
| Норма для небеременных людей | До 6,1 |
| Норма для беременных | До 5,1 |
| Гестационный диабет | 5,1—6,9 |
| Манифестный диабет у любого человека | Более 7 |
Причины гестационного сахарного диабета и как он развивается
В последнее время диабет у беременных встречается все чаще. На самом деле ученые до сих пор достоверно не знают причин, по которым он развивается. Принято считать, что в этом виноваты гормоны, которые вырабатываются у женщины во время беременности и выделяются плацентой.
Принципиально важно, что гестационный диабет может развиться абсолютно у любой женщины во время абсолютно любой беременности. Независимо от того, болел ли кто-то из ее родственников диабетом и любит ли она сладости. Неважно, первая или десятая это беременность.
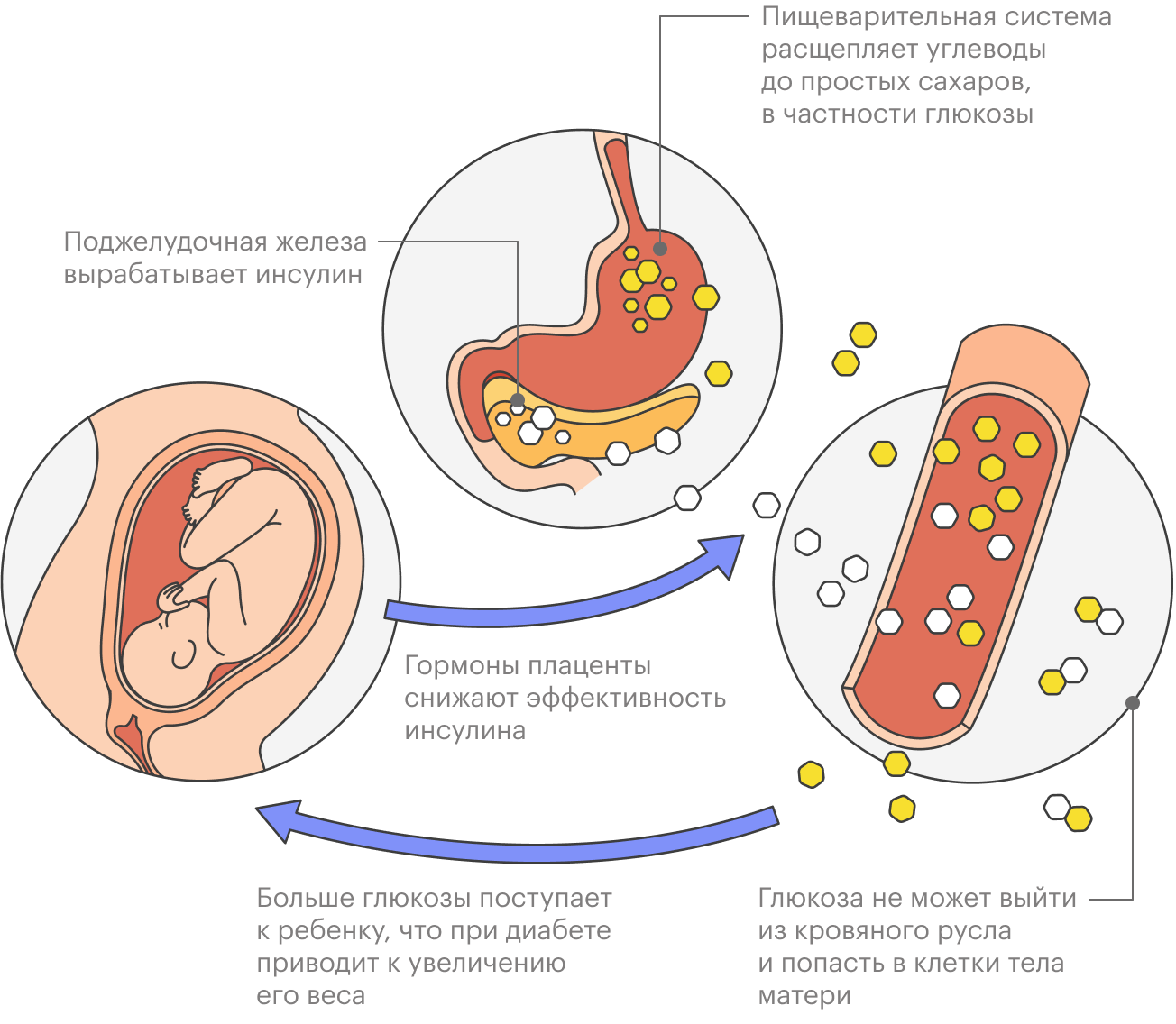
Когда беременность наступила, в организме женщины происходит целый каскад гормональных изменений.
Внутриутробно ребенок активно развивается, его нервная система и головной мозг требуют огромного количества энергии, которую можно получить из глюкозы. Организм матери щедро эту глюкозу ему отдает, при этом у женщины снижается уровень сахара натощак и между приемами пищи, а еще она теряет глюкозу с мочой.
Организм стремится уберечь будущую мать от голодной смерти, создавая условия для сохранения и вынашивания беременности. Так, увеличивается концентрация гормонов кортизола, пролактина и эстрогенов, которые повышают выработку инсулина и замедляют его выведение из организма. Задача инсулина — доставлять глюкозу внутрь клеток.
Однако одновременно плацента начинает вырабатывать гормоны, которые мешают инсулину выполнять свою функцию, чтобы глюкоза задерживалась в крови и с кровотоком отправлялась напрямую к плоду. Они называются контринсулярными.
В результате этих противоположных процессов у матери повышается уровень глюкозы в крови, она не уходит в ткани, а остается в кровяном русле. Это состояние называют физиологической инсулинорезистентностью, то есть устойчивостью клеток к действию инсулина. Оно наиболее выражено во втором и третьем триместрах, поэтому чаще всего гестационный диабет диагностируют именно в этот период.
В норме эти изменения не должны приводить к каким-либо негативным последствиям, находясь в равновесии, поэтому не у каждой беременной женщины будет диабет. Но иногда все-таки случается сбой.
Факторы риска гестационного диабета
Вероятность гестационного диабета резко возрастает, когда к нормально протекающей беременности, во время которой закономерно развивается инсулинорезистентность, присоединяются определенные факторы риска.
При этом важно помнить: любые факторы риска не означают, что у женщины во время беременности обязательно возникнет диабет, но и их отсутствие не гарантирует, что женщина не заболеет.
Итак, что же может повысить риск развития диабета во время беременности:
- повышенная масса тела женщины до беременности, ожирение, когда индекс массы тела более 30 кг/м2;
- если ранее у женщины уже рождались дети весом более 4—4,5 кг;
- прошлые беременности был диагностирован гестационный диабет;
- если кто-то из родителей или братьев, сестер болеет диабетом;
- беременность наступила в результате ЭКО, то есть экстракорпорального оплодотворения.
Симптомы гестационного диабета
Коварство гестационного диабета состоит в том, что он себя никак не проявляет. Такие симптомы, как жажда, сухость во рту, учащенное мочеиспускание, повышенная слабость и утомляемость проявляются, как правило, когда уровень глюкозы в крови становится очень высоким. Это означает развитие манифестного, «настоящего» диабета — первого или второго типа, либо любого другого. Манифестный диабет развивается намного реже гестационного.
Обычно на том этапе, когда у беременной находят гестационный диабет, сахар не повышается до настолько высоких значений. Поэтому диагноз ставят по результатам лабораторных анализов.
Опасность гестационного диабета для матери и ребенка
Если вовремя не провести необходимые исследования, гестационный диабет можно пропустить, а это чревато опасными последствиями как для матери, так и для плода.
Чем гестационный диабет опасен для женщины:
- часто развивается многоводие, которое может привести к перерастяжению матки. Это повышает риск послеродового кровотечения, выпадения пуповины, ручки или ножки плода при излитии околоплодных вод;
- беременность может внезапно прерваться или замереть;
- роды могут начаться преждевременно;
- повышается частота кесарева сечения;
- выше риск преэклампсии — это грозное осложнение беременности, при котором повышается артериальное давление и содержание белка в моче;
- высокий риск травматизации во время родов, если плод стал крупным: разрывы промежности, лонного сочленения, переломы костей таза.
Из отдаленных последствий — в будущем у женщины будет высокий риск развития сахарного диабета второго типа.
Чем гестационный диабет опасен для ребенка, если уровень глюкозы не контролировать:
- развитие диабетической фетопатии — комплекса изменений, которые происходят у плода во время второго-третьего триместра беременности, когда высокий уровень сахара матери вызывает повышение инсулина у ребенка;
- из-за крупных размеров ребенка в родах может возникнуть дистоция плечиков — ребенок «застревает» в родовых путях. В этом случае трудно извлечь его, что-нибудь не сломав, чаще всего это оказывается ключица;
- после родов развивается постнатальная гипогликемия, то есть снижение уровня глюкозы в крови. Она может длиться несколько дней. Также повышается уровень билирубина, что вызывает желтуху;
- выше риски перинатальных потерь, то есть ребенка можно потерять во время беременности, родов или после них.
Диабетическая фетопатия развивается, потому что глюкоза беспрепятственно проникает через плаценту, а организм ребенка стремится уменьшить ее количество, вырабатывая больше инсулина.
Инсулин не только снижает уровень сахара в крови — это еще и анаболик, он способствует быстрому росту плода и его внутренних органов. При этом органы и системы ребенка не успевают вовремя и правильно развиваться.
Диабетическая фетопатия включает:
- Макросомию — то есть крупные размеры плода, не соответствующие сроку беременности.
- Увеличение органов плода — печени, сердца, селезенки.
- Незрелость органов и систем. Например, в легких ухудшается развитие сурфактанта — вещества, которое помогает легким раскрыться и начать дышать после рождения.
Диагностика гестационного сахарного диабета
Британские, американские и российские рекомендации по скринингу и методикам диагностики гестационного диабета несколько отличаются. В России диагностику проводят всем без исключения беременным в два этапа. Для этого используют два исследования.
Анализ крови — это должна быть венозная плазма, чтобы определить уровень глюкозы натощак.
Глюкозу в крови натощак определяют, когда женщина встает на учет по беременности, то есть с шестой-седьмой недели и до 24-й недели. Это делают в первом триместре при постановке на учет и во втором триместре до 24—28-й недели. С помощью этого анализа исключают как гестационный, так и манифестный, то есть явный, диабет.
Если отклонений не выявлено, проводят второй этап исследования.
Двухчасовой пероральный глюкозотолерантный тест с 75 г глюкозы. Общий смысл теста в том, что у женщины берут анализ крови и проверяют уровень сахара, затем она выпивает раствор глюкозы и тот же анализ ей делают еще 2 раза через некоторое время.
Проводят тестирование с 24-й по 28-ю неделю беременности, так как второй и третий триместр — период максимальной инсулинорезистентности. Именно в этот период тест будет показательным. Если женщине не успели провести его в этот срок и у нее есть факторы риска, тогда врач может расширить сроки проведения до 32-й недели.
К сожалению, нормальные результаты теста не гарантируют, что до конца беременности диабет не разовьется, поэтому после 28-й недели у женщины продолжают проверять уровень глюкозы крови натощак. Ей назначают как минимум один анализ в третьем триместре, а если есть факторы риска, то могут проверять чаще.
Оба исследования можно пройти почти в любой частной лаборатории. Однако следует быть внимательными, если делать глюкозотолерантный тест в коммерческой лаборатории.
Как показывает практика, администраторы в лабораториях понятия не имеют, какая методика теста нужна беременным, и часто предлагают разновидность теста для небеременных с меньшим количеством проб: двумя вместо трех. А еще коммерческие лаборатории не проводят это исследование позже 28 недель.
Сколько стоит диагностика гестационного диабета в частных лабораториях Москвы
| Название исследования | Лаборатория | Цена с учетом взятия крови из вены |
|---|---|---|
| Глюкоза плазмы крови натощак | «Инвитро» | 500 ₽ |
| «Гемотест» | 480 ₽ | |
| Helix | 465 ₽ | |
| Пероральный глюкозотолерантный тест | «Гемотест» | 1310 ₽ |
| Helix | 1205 ₽ | |
| «Инвитро» | 1090 ₽ |
Сколько стоит диагностика гестационного диабета в частных лабораториях Москвы
| Глюкоза плазмы крови натощак | |
| «Инвитро» | 500 ₽ |
| «Гемотест» | 480 ₽ |
| Helix | 465 ₽ |
| Пероральный глюкозотолерантный тест | |
| «Гемотест» | 1310 ₽ |
| Helix | 1205 ₽ |
| «Инвитро» | 1090 ₽ |
Как правильно сдать анализ глюкозы венозной плазмы натощак
Как правильно. Накануне исследования женщина ест как обычно, не соблюдает никакую диету, не ограничивает количество углеводов в рационе. Последний прием пищи должен быть за 8—14 часов до исследования и содержать 30—50 г углеводов.
Например, это может быть гарнир из макарон — 150 г, или 12 столовых ложек, либо гречки — 150 г, или шесть столовых ложек, плюс кусок белого хлеба толщиной 1 см.
Утром можно выпить воды и почистить зубы — чистка зубов не влияет на показатель глюкозы в плазме.
Кровь забирают из вены в пробирку и отправляют в лабораторию на исследование.
Уровень глюкозы в крови натощак у беременной должен быть менее 5,1 ммоль/л.
Напоминаю, что это на единицу меньше нормы для небеременных. Дикость, но некоторые гинекологи до сих пор об этом не знают. Если мы получили показатель 5,1 ммоль/л и выше — это критерий для постановки диагноза.
Вот какие ошибки могут быть.
⛔️ Врач говорит, что глюкоза крови 5,1 ммоль/л — это не диабет, должно быть 5,2, или больше шести, или семи, или еще ряд вариаций. Нелепо, на первый взгляд, но такие случаи встречались мне неоднократно.
⛔️ Беременная узнает результаты анализа, слышит о диагнозе, расстраивается и начинает предполагать, почему же так случилось. Предположений может быть много: что-то съела на ночь или среди ночи, утром почистила зубы, а было нельзя — на самом деле можно, пососала леденец перед анализом. Доктор вместо того, чтобы объяснить, что к чему, снова и снова отправляет «пересдавать сахар». Время и правильный диагноз упущены.
⛔️ В процедурном кабинете или лаборатории медицинский персонал говорит: «Зачем мы будем вам вену колоть, давайте глюкометром из пальца измерим». Так делать нельзя.
Глюкометр — портативный прибор для самоконтроля уровня глюкозы дома или для его экстренного определения в условиях стационара. Например, когда у пациента в отделении больницы резко «упал сахар».
Кроме того, у всех глюкометров производителем установлена допустимая погрешность в показателях — она может быть до 20% в обе стороны. А еще глюкометр определяет уровень глюкозы в капиллярной крови, результат при этом не такой достоверный, как при анализе плазмы крови. Именно поэтому для диагностики гестационного диабета он использоваться не может и не должен.
Как правильно сдать пероральный глюкозотолерантный тест
Как правильно. Подготовка к тесту такая же, что и к обычному анализу крови на глюкозу. Дополнительно можно отметить, что курить запрещено и до, и во время проведения теста, а все витамины и лекарственные препараты лучше принять после исследования.
Тест выполняют в течение двух часов с трехкратным забором крови из вены. Методика проста, однако медицинский персонал регулярно умудряется заниматься самодеятельностью. Тест проходит так:
- Берут кровь из вены натощак — это первая проба.
- Дают выпить раствор глюкозы: 75 г сухой глюкозы, разведенной в 250—300 мл питьевой негазированной воды. Выпить его нужно в течение пяти минут. Чтобы скрасить неприятные ощущения, можно закусывать долькой лимона или выдавить лимонный сок в стакан.
- После этого нужно сидеть в течение часа. Это значит, что нельзя ходить по коридору, прогуливаться по лестницам, бегать по делам. Так нужно, потому что физическая нагрузка повышает усвоение глюкозы мышцами, это исказит результаты теста. Что можно: читать, вязать, смотреть сериалы или ролики, болтать с соседками по коридору.
- Через час от начала приема раствора берут вторую пробу крови.
- Снова нужно посидеть в течение часа.
- Еще через час, то есть спустя два часа от начала исследования, берут третью пробу. После этого женщина может идти домой.
Стоит запомнить нормальные значения глюкозы, а потом свериться с заключением врача. Если понятно, что врач говорит что-то не то, всегда стоит обратиться за вторым, а может, даже за третьим мнением.
Расшифровать результаты теста может и должен врач любой специальности — гинеколог, терапевт, эндокринолог.
Показатели уровня глюкозы крови при ГСД
| Время измерения | Уровень глюкозы в венозной плазме крови, ммоль/л |
|---|---|
| Натощак | ≥ 5,1 но < 7 |
| Через час | ≥ 10 |
| Через два часа | ≥ 8,5 но < 11,1 |
Показатели уровня глюкозы крови при ГСД
| Время измерения | Уровень глюкозы в венозной плазме крови, ммоль/л |
| Натощак | ≥ 5,1 но < 7 |
| Через час | ≥ 10 |
| Через два часа | ≥ 8,5 но < 11,1 |
Вот какие ошибки могут быть.
Уровень глюкозы измеряют глюкометром. В норме все три пробы крови берут только из вены в пробирку и никак иначе. Глюкометр использовать запрещено на любом этапе исследования.
Заменяют раствор глюкозы чем-либо. Невозможно точно определить, сколько глюкозы содержится в тортике, мороженом, лимонаде, которые вам предлагают в качестве альтернативы. Поэтому невозможно и правильно оценить результаты теста.
Во время проведения теста женщине предлагают сходить погулять.
Пропускают забор второй пробы крови, который выполняется через час. Этим часто грешат коммерческие лаборатории.
Женщина говорит: «Это невозможно выпить/меня стошнит/я никогда не ела столько сахара». Да, процедура действительно неприятная. Но учитывая, с какими неприятностями связан недиагностированный диабет, думаю, стоит потерпеть.
Во время беременности я тоже проходила глюкозотолерантный тест, и теперь никто не заставит меня поверить, что этот раствор невозможно выпить.
Лимон спасает ситуацию — можно жевать вприкуску, а можно выдавить лимонный сок в раствор, тогда будет не так приторно. Когда я делала тест, со мной его проходили десять женщин, мы делились друг с другом дольками лимона, подбадривали. В итоге все справились с испытанием. Думаю, в детстве каждый хоть раз пробовал бахнуть ложек десять сахара себе в чай и выпить. Это очень похоже.
Женщина говорит: «Мне нельзя проводить этот тест, у меня панкреатит, гастрит, холецистит и так далее». Это не относится к противопоказаниям.
Временными противопоказаниями будут обострения заболеваний желудочно-кишечного тракта, рвота, острые инфекции или воспалительные процессы, ранее оперированный желудок. После нормализации состояния тест проводят в положенные сроки. Кроме того, тест не делают, если до 24-й недели беременности уже выявили гестационный или манифестный диабет.
Женщина боится, что глюкозотолерантный тест опасен, можно повредить поджелудочную железу, слишком большая нагрузка на ребенка — все это мифы, вызванные страхом беременных перед исследованием и нежеланием врачей его выполнять.
Тест рекомендован всеми международными медицинскими организациями, а методика исследована и точно отработана. Он абсолютно безопасен для беременной и плода, при грамотном выполнении позволяет выявить отклонения в углеводном обмене.
В США используют двухэтапную методику проведения теста. В нее входит исследование с приемом 50 г глюкозы в произвольное время, то есть не натощак, и последующее двухчасовое исследование с 75 г глюкозы, если показатели первого скрининга повышены.
А в Великобритании, если у женщины во время предыдущей беременности был гестационный диабет, глюкозотолерантный тест выполняют уже в первом триместре при постановке на учет. А если результаты в норме, то повторяют его в 24—28 недель.
Женщина регулярно посещает женскую консультацию, исправно сдает все анализы, они в пределах нормы. Акушер-гинеколог говорит: «Вам не нужно сдавать глюкозотолерантный тест, ваши сахара в норме». Женщина облегченно выдыхает и соглашается. И получает риск упустить серьезный диагноз.
Часто гинекологи предлагают вместо теста на толерантность к глюкозе сделать анализ крови на гликированный гемоглобин. Но это не равнозначные исследования.
Гликированный гемоглобин показывает усредненный показатель глюкозы в крови за последние два-три месяца. Поэтому если гестационный диабет развился пару дней назад, мы об этом не узнаем.
К тому же этот показатель неинформативен у беременных из-за ускоренного образования и обновления эритроцитов — красных кровяных телец, в которых и находится гемоглобин, а также из-за низкого уровня глюкозы крови натощак. Поэтому невозможно и ни в коем случае нельзя заменить одно другим.
Лечение гестационного диабета
Главная задача в лечении гестационного диабета — поддерживать нормальный уровень глюкозы в крови. Это решит проблему развития осложнений.
В борьбе с гестационным диабетом и его осложнениями используют три инструмента:
- Правильное питание.
- Физическую активность.
- Самоконтроль уровня глюкозы крови.
В некоторых случаях этого бывает недостаточно и возникает необходимость в медикаментозном лечении — в России применять у беременных разрешено только препараты инсулина.
За рубежом также применяют метформин — это таблетированный препарат, но у нас его использовать у беременных запрещено. Считается, что пока недостаточно данных об отдаленном влиянии лекарства на ребенка.
Питание при гестационном диабете
В целом диета при диабете беременных соответствует принципам правильного питания. Под диетой часто подразумевают строгий отказ от тех или иных продуктов. Но при гестационном диабете нужно стремиться к здоровому сбалансированному рациону, который будет полностью удовлетворять потребности беременной, в том числе и эмоциональные. Ведь будущей маме часто хочется себя побаловать чем-то вкусным.
В стационарах людям с диабетом назначают специальные схемы питания. Раньше использовали стол № 9 по Певзнеру, сейчас эта классификация устарела. Теперь применяют так называемую диету ОВД — основной вариант диеты, только с ограничением сахара. Вне стационара такие диеты не нужны — достаточно базовых рекомендаций по правильному питанию.
Национальная служба здравоохранения Великобритании предлагает не исключать полностью, а стараться избегать сахаросодержащих продуктов и заменять их на здоровые альтернативы: фрукты, семечки и орехи. Сладкие напитки рекомендуют заменять их диетическими вариантами, не содержащими сахар.
Вот основные правила питания при гестационном диабете.
Максимально ограничить или полностью исключить простые углеводы. То есть все продукты, содержащие сахар, их еще называют продуктами с высоким гликемическим индексом. После их употребления глюкоза в крови быстро повышается. В Москве беременные получают бесплатно соки. Часто срабатывает логика: раз выдают, значит можно, но это не так. Сюда же стоит отнести цельное молоко, в котором много лактозы.
В рационе должны преобладать продукты с низким гликемическим индексом — из них сахара высвобождаются медленнее и дольше, не вызывая резких скачков глюкозы в крови и обеспечивая длительное насыщение.
В рационе должны присутствовать овощи и фрукты — в идеале пять порций в день. Фрукты лучше есть в первой половине дня, не наедаться ими на ночь.
Питание должно быть регулярным — три основных приема пищи в день и два-три перекуса. Не нужно переедать: слишком большая прибавка веса не улучшит ситуацию. Миф о том, что беременная должна есть за двоих, уже давно развеян.
Голодать тоже ни в коем случае нельзя. При голодании обмен углеводов начинает идти по другому пути. Развивающемуся ребенку и организму беременной нужна глюкоза как энергетический субстрат. Поэтому если она не поступает с пищей, организм получает ее из гликогена в печени. Побочным продуктом этого процесса будут кетоновые тела, которые токсичны. Так, если беременная ляжет спать голодной, в утреннем анализе мочи обнаруживаются кетоны.
Я всегда рекомендую съедать перед сном бутерброд из цельнозернового хлеба или хлебца с сыром или кусочком куриной грудки. Обычно женщин это очень радует.
В ежедневном рационе должны присутствовать белковые продукты: рыба, птица, нежирное мясо, бобовые, а также полезные жиры: жирная рыба, растительные масла, авокадо, орехи и семечки.
Специальные сладости для людей с диабетом не полезны ни при каком типе диабета: они содержат фруктозу, а это тоже простой сахар. Фруктоза не влияет на выработку инсулина, но сахар в крови повышает.
Следует знать, что все ограничения и запреты относительны. Я советую пациенткам съесть немного «запрещенки» и проверить после этого уровень сахара. Если он не поднялся, можно есть этот продукт дальше.
Бывают разные случаи: кто-то съедает по дольке молочного шоколада каждый день, и это не влияет на уровень глюкозы крови, а кому-то приходится себя достаточно строго ограничивать. Каждый организм уникален, поэтому единых рекомендаций и регламентированного меню не бывает.
Однажды я наблюдала пациентку, которой диагностировала гестационный диабет с ранних сроков беременности. Она очень расстроилась: «Как вы предлагаете мне соблюдать диету, я же в ресторане фастфуда работаю!» Когда мы увиделись перед родами, она гордо сообщила, что совсем отвыкла от сладкого и больше не ест картошку фри.
Продукты, которые стоит ограничить или исключить при гестационном диабете
| Категория | Примеры |
|---|---|
| Сладости | Простой и тростниковый сахар, мед, варенье и джемы, зефир и пастила, мармелад, конфеты, молочный и белый шоколад, пирожные и торты, вафли и печенье |
| Мучные изделия | Белый хлеб и батоны, сдобные булки, сушки и баранки из пшеничной муки высшего сорта, лепешки и выпечка из рисовой муки |
| Гарниры и каши | Макароны из муки высшего сорта, рисовая и гречневая лапша, белый рис, пшено, манка, кускус, каши быстрого приготовления, сладкие мюсли и сухие завтраки |
| Овощи | Картофельное пюре, вареные свекла, морковь и тыква, консервированные горошек и кукуруза |
| Фрукты и ягоды | Бананы, дыни, виноград, хурма, черешня, сухофрукты |
| Молочные продукты | Цельное молоко, сладкие йогурты и творожки, снежок, обезжиренная молочка |
| Напитки | Сладкие газировки, фруктовые соки, смузи |
| Фастфуд и полуфабрикаты | Снеки: чипсы, сухарики, крекеры, готовая еда, готовые соусы с сахаром |
Продукты, которые стоит ограничить или исключить при гестационном диабете
| Категория | Примеры |
| Сладости | Простой и тростниковый сахар, мед, варенье и джемы, зефир и пастила, мармелад, конфеты, молочный и белый шоколад, пирожные и торты, вафли и печенье |
| Мучные изделия | Белый хлеб и батоны, сдобные булки, сушки и баранки из пшеничной муки высшего сорта, лепешки и выпечка из рисовой муки |
| Гарниры и каши | Макароны из муки высшего сорта, рисовая и гречневая лапша, белый рис, пшено, манка, кускус, каши быстрого приготовления, сладкие мюсли и сухие завтраки |
| Овощи | Картофельное пюре, вареные свекла, морковь и тыква, консервированные горошек и кукуруза |
| Фрукты и ягоды | Бананы, дыни, виноград, хурма, черешня, сухофрукты |
| Молочные продукты | Цельное молоко, сладкие йогурты и творожки, снежок, обезжиренная молочка |
| Напитки | Сладкие газировки, фруктовые соки, смузи |
| Фастфуд и полуфабрикаты | Снеки: чипсы, сухарики, крекеры, готовая еда, готовые соусы с сахаром |
Продукты, которые точно можно есть при гестационном диабете
| Категория | Примеры |
|---|---|
| Сладости | Темный и горький шоколад, какао, джемы, в которых вместо сахара добавлен растительный сахарозаменитель стевия. С ним можно готовить сладости и дома |
| Мучные изделия | Хлеб и выпечка из цельнозерновой муки или без муки |
| Гарниры и каши | Макароны из твердых сортов пшеницы, паста, крупы с зерновыми оболочками: овес, геркулес длительного приготовления, бурый рис, гречка, перловка, ячмень, полба, мюсли без добавления сахара и цукатов |
| Овощи | Все свежие овощи, кроме перечисленных выше, зелень, отварной или запеченный картофель, бобовые |
| Фрукты и ягоды | Все фрукты и ягоды, кроме перечисленных выше, ягоды свежие или замороженные |
| Молочные продукты | Кисломолочные: кефир, ряженка, натуральный йогурт без наполнителей, сметана, сыры |
Продукты, которые точно можно есть при гестационном диабете
| Категория | Примеры |
| Сладости | Темный и горький шоколад, какао, джемы, в которых вместо сахара добавлен растительный сахарозаменитель стевия. С ним можно готовить сладости и дома |
| Мучные изделия | Хлеб и выпечка из цельнозерновой муки или без муки |
| Гарниры и каши | Макароны из твердых сортов пшеницы, паста, крупы с зерновыми оболочками: овес, геркулес длительного приготовления, бурый рис, гречка, перловка, ячмень, полба, мюсли без добавления сахара и цукатов |
| Овощи | Все свежие овощи, кроме перечисленных выше, зелень, отварной или запеченный картофель, бобовые |
| Фрукты и ягоды | Все фрукты и ягоды, кроме перечисленных выше, ягоды свежие или замороженные |
| Молочные продукты | Кисломолочные: кефир, ряженка, натуральный йогурт без наполнителей, сметана, сыры |
Физическая активность при гестационном диабете
Ежедневные физические нагрузки помогают поддерживать уровень глюкозы крови в норме, расходуя поступившие с едой углеводы, и не набирать лишние килограммы.
Подойдет любая нагрузка, которая нравится беременной и которую одобряет гинеколог: ходьба, плавание, пилатес, йога.
Следует посвящать занятиям не менее 150 минут в неделю или 30 мин в день.
Вот несколько правил, которых стоит придерживаться:
- Не нужно переутомляться или продолжать упражнения при плохом самочувствии.
- Если до беременности женщина активно не занималась спортом, нельзя сразу начинать интенсивно заниматься, уровень нагрузки лучше наращивать постепенно.
- Не стоит тренироваться в сильную жару, также важно пить достаточно воды во время занятий.
- Не нужно долго лежать на спине, особенно в поздние сроки беременности, а также следует избегать контактных и травмоопасных видов спорта.
Самоконтроль глюкозы при гестационном диабете
Как контролировать. Для самоконтроля гликемии нужно приобрести любой глюкометр с тест-полосками. Глюкозу измеряют в капиллярной крови, то есть прокалывают палец, четыре раза в день: утром натощак и через час после завтрака, обеда и ужина. Отсчет одного часа начинается от начала приема пищи.
Результаты нужно записывать в дневник самоконтроля. Это может быть любой блокнот, тетрадь или специальный дневник, который даст доктор.
Через две недели от начала самоконтроля нужно показать дневник своему врачу.
Если за две недели более двух раз показатели отклоняются от нормы при условии, что питание и физическая активность отрегулированы, то врач предложит инсулинотерапию. Однако в случае гестационного диабета это бывает редко — чаще контроля удается достичь коррекцией питания и образа жизни.
Целевые значения глюкозы крови при самоконтроле
| Время измерения | Уровень глюкозы, ммоль/л |
|---|---|
| Утром натощак | Менее 5,1 |
| Через час после еды | Менее 7 |
Целевые значения глюкозы крови при самоконтроле
| Время измерения | Уровень глюкозы, ммоль/л |
| Утром натощак | Менее 5,1 |
| Через час после еды | Менее 7 |
Сколько стоят средства самоконтроля. Простой глюкометр стоит от 500 ₽. К нему нужны тест-полоски, упаковка из 50 штук может стоить в среднем 1000 ₽. Если учитывать, что измерять глюкозу в крови нужно четыре раза в день, на месяц может потребоваться около 120 полосок, то есть чуть больше двух пачек. В некоторых регионах глюкометры и тест-полоски при гестационном диабете могут выдать бесплатно, но обычно их нужно покупать самостоятельно.
Стоит иметь в виду, что это количество может быть больше, потому что не всегда удается освоить глюкометр с первого раза. Кроме того, глюкометры могут периодически выдавать ошибку или погрешность, и приходится измерять глюкозу вновь.
Если к лечению добавляют инсулин, количество измерений глюкозы в сутки увеличивается, а значит, увеличивается расход полосок.

Инсулин при гестационном диабете
Что стоит знать. Бывают ситуации, когда коррекции питания и физических нагрузок оказывается недостаточно, в этом случае врач назначает инсулин.
Инсулин — единственный лекарственный препарат, одобренный в нашей стране для лечения диабета у беременных. Его не нужно бояться: препараты инсулина не проникают через плаценту к плоду, а значит, абсолютно безопасны. Вред они могут причинить в двух случаях: аллергия, так как инсулин — это белок, а значит, аллерген, и гипогликемия, то есть снижение сахара в крови ниже нормы.
Резкое падение глюкозы в крови возникает при неверно подобранной дозе инсулина, нарушении техники введения препарата и пропуске приемов пищи. Врач должен подробно рассказать, как пользоваться инсулином и что делать, чтобы не допустить или скорректировать возникшую гипогликемию.
Препаратов инсулина очень много. Препарат и схему его введения подбирают индивидуально — исходя из показателей глюкозы крови у женщины.
Если упростить, то можно сказать, что инсулин бывает длительного и короткого действия. Может потребоваться какой-то один, а может быть сочетанная терапия двумя видами инсулина:
- Если нужен инсулин короткого действия, то перед едой следует считать хлебные единицы в пище, чтобы понять, сколько единиц ввести. Вводят его обычно за 20—30 минут до еды. Этот вид инсулина имитирует естественный выброс гормона поджелудочной железой, который обычно происходит перед каждым приемом пищи.
- Если используют инсулин длительного действия, то его введение от еды не зависит. Укол делают обычно в одно и то же время. Например, вечером в 22:00. Этот вид инсулина замещает инсулин поджелудочной железы, который она выделяет для поддержания его постоянной концентрации в крови.
В нашей стране есть миф, что на инсулин можно подсесть, и придется колоть его до конца жизни. Это неправда. Инсулин не наркотик. Как правило, пожизненная потребность в нем возникает или у пациентов с диабетом первого типа, когда организм совсем не вырабатывает свой инсулин, что смертельно опасно, или с диабетом второго типа, когда лечение таблетками больше не эффективно.
В случае гестационного диабета проблемы с инсулином у женщины временные. Соответственно, когда закончится беременность, пройдет и диабет, а значит, и инсулин больше будет не нужен. Перед родами его всегда отменяют.
Стоимость инсулинотерапии. В России беременная женщина имеет право на бесплатное лекарственное обеспечение.
Список лекарственных средств, которые могут быть получены бесплатно, зависит от региона. Получается, что иногда беременные могут получать инсулин бесплатно. Но часто женщинам приходится приобретать препараты за свои деньги.
В какую сумму обойдется лечение, точно сказать невозможно, потому что схемы лечения всегда индивидуальны. К тому же от недели к неделе дозы и кратность введения могут меняться. Кто-то получает инсулин до самых родов, а кому-то нужно отменять его полностью уже в третьем триместре, потому что меняется концентрация гормонов и нормализуется сахар.
Инсулин, как правило, выпускают в шприц-ручках — это одноразовые устройства, заряженные определенным количеством препарата, обычно это 100 международных единиц — МЕ — в 1 мл. В шприц-ручке 3 мл — это 300 МЕ. В сутки может требоваться от 2—4 МЕ, а инъекций может быть от одной до пяти. То есть одной ручки может хватить примерно на 150 инъекций. К шприц-ручкам нужно докупать одноразовые иглы, которые меняют перед каждой инъекцией.
Стоит набор ручек для введения инсулина в среднем 2000 ₽, в упаковке обычно пять штук. Одноразовые иглы стоят от 600 ₽ за 100 штук.
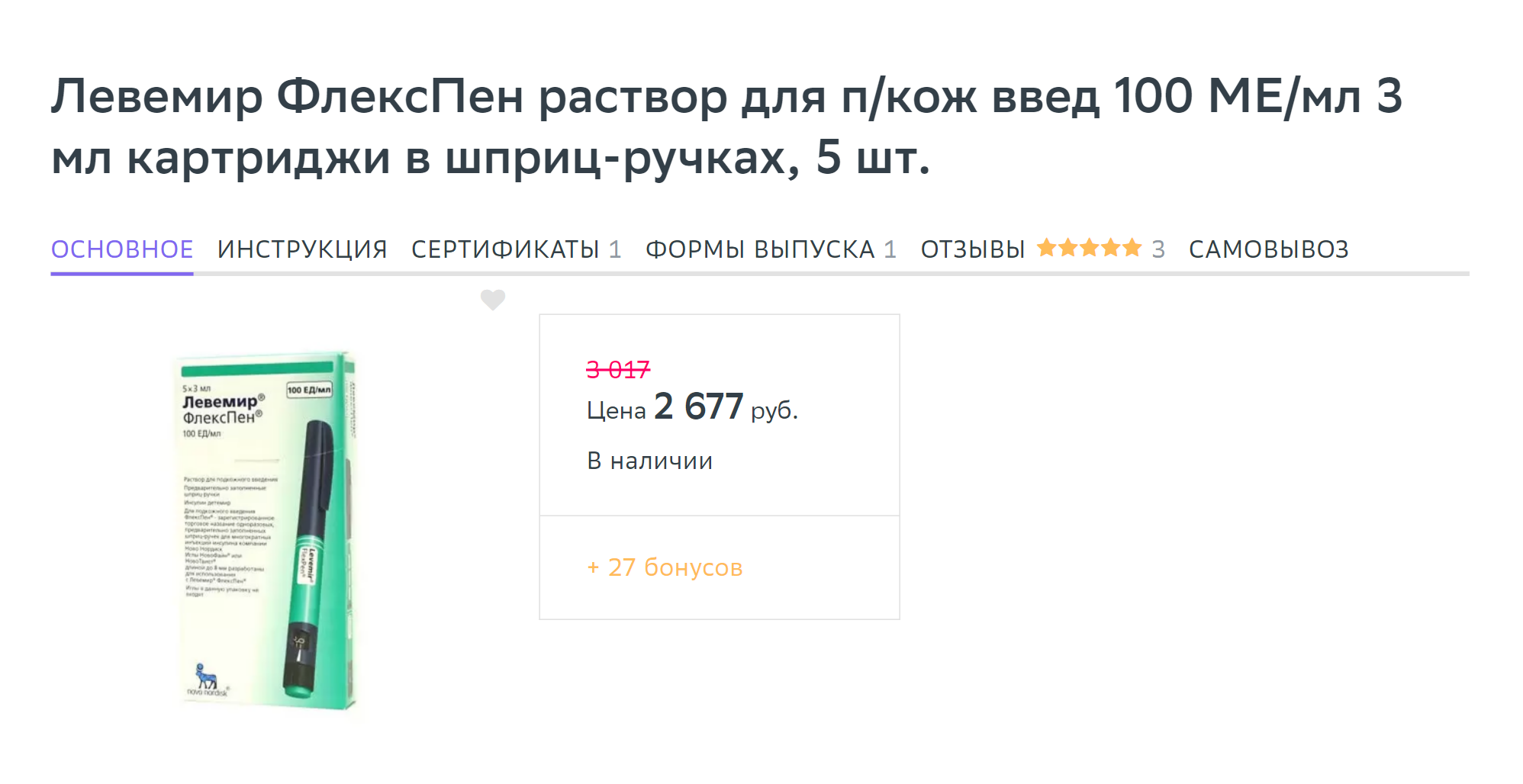
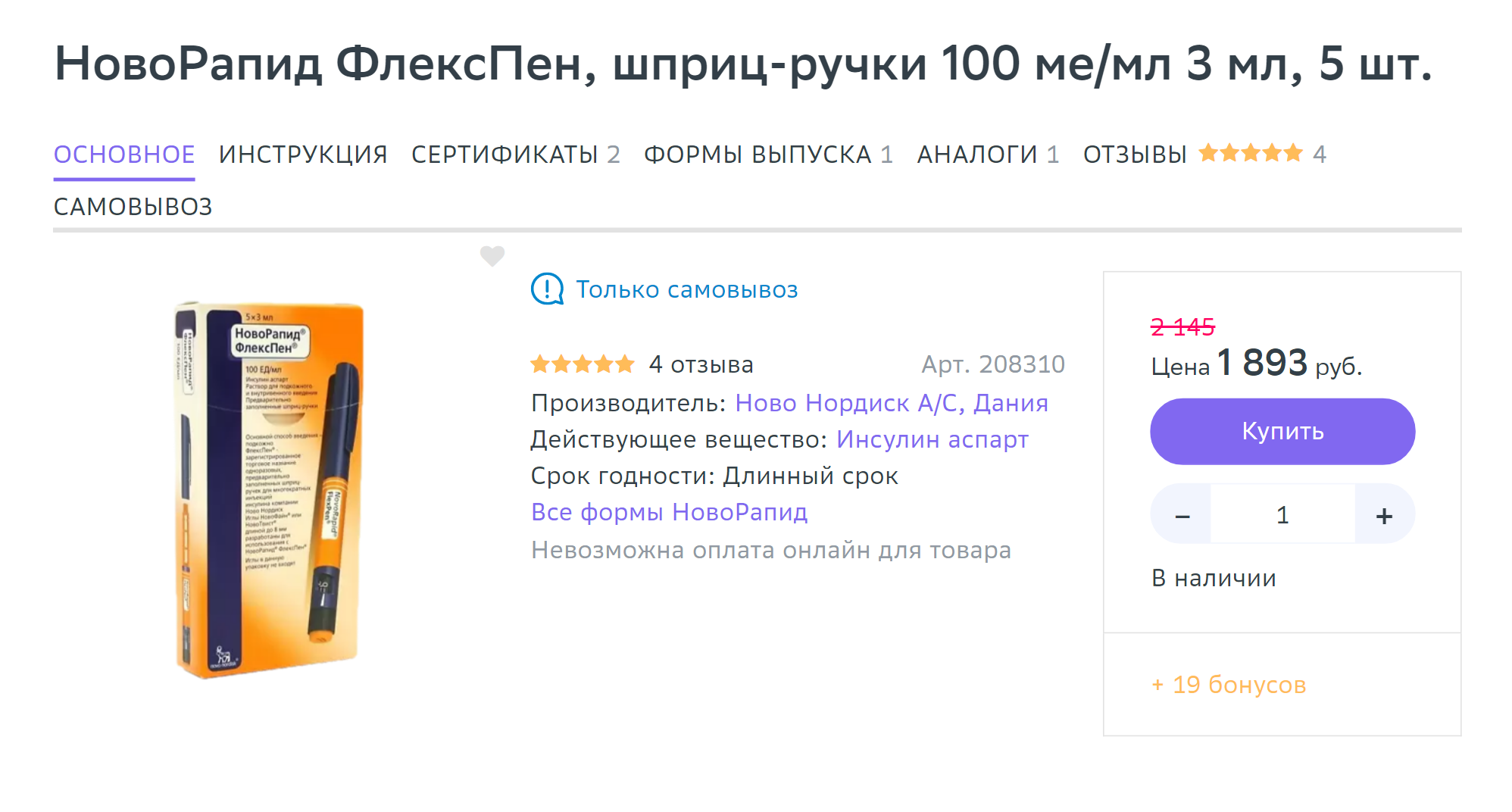
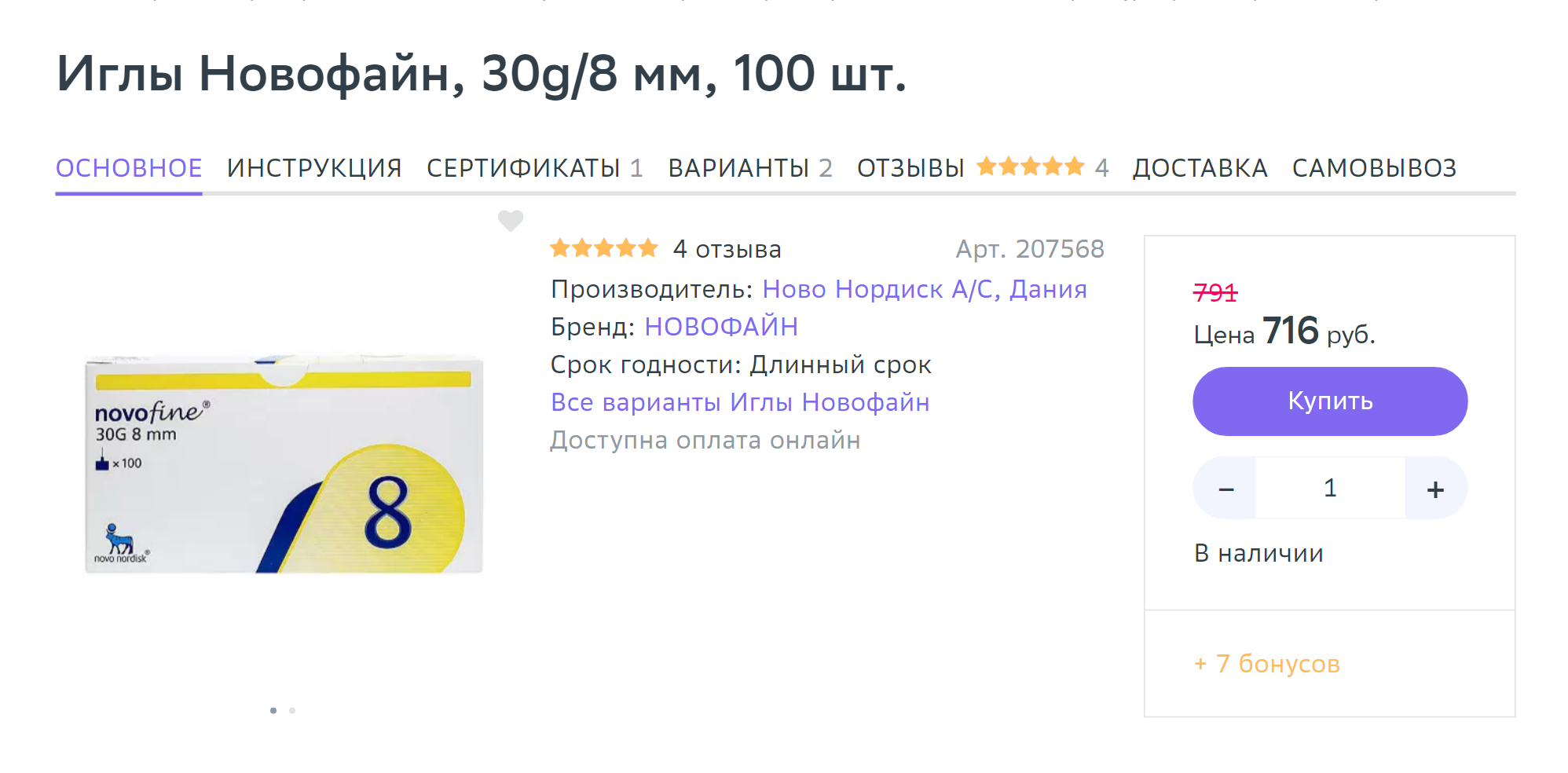
Лечение гестационного сахарного диабета может стоить в среднем 4000 ₽ в месяц
| Что нужно | Стоимость |
|---|---|
| Тест-полоски, 2,5 упаковки | 2500 ₽ |
| Глюкометр, покупается один раз | От 500 ₽ |
| Упаковка одноразовых игл | От 600 ₽ |
| Одна ручка с инсулином | 400 ₽ |
Лечение гестационного сахарного диабета может стоить в среднем 4000 ₽ в месяц
| Тест-полоски, 2,5 упаковки | 2500 ₽ |
| Глюкометр, покупается один раз | От 500 ₽ |
| Упаковка одноразовых игл | От 600 ₽ |
| Одна ручка с инсулином | 400 ₽ |
Роды с гестационным диабетом
Сам по себе гестационный сахарный диабет не влияет на сроки и методы родоразрешения, но при осложнениях тактика родов меняется.
К обычным естественным родам можно готовиться при таких вводных:
- Беременность протекает нормально.
- Показатели глюкозы крови держатся в пределах целевых значений.
- На УЗИ нет признаков фетопатии плода.
Если врач в такой ситуации направляет на дородовую госпитализацию в 37 недель, а там говорят, что в 38 недель будут вызывать роды, стоит обратиться за альтернативным мнением.
Однако все же желательно, чтобы родоразрешение произошло до 41-й недели. Если до этого срока роды не начались, может возникнуть необходимость в индукции родов, то есть искусственном провоцировании их начала, или плановом кесаревом сечении, иначе резко повышаются риски осложнений.
Если во время беременности женщина получала инсулин, во время родов будут контролировать уровень глюкозы крови, чтобы избежать его резкого падения. Это делают раз в 2—2,5 часа.
Не все роддома принимают беременных с гестационным диабетом даже по контракту — это нужно учесть при выборе роддома и врача. В Москве два роддома, которые специализируются на ведении беременных с эндокринными заболеваниями, в том числе с гестационным диабетом. Платное ведение беременности и платные роды при этом состоянии обычно стоят дороже, чем при беременности без осложнений.
Чего ждать после родов
Гестационный диабет — это диабет, развившийся во время беременности. Следовательно, когда беременность закончилась, о диабете больше речи не идет. Диету и инсулинотерапию, если назначалась, отменяют.
В течение первых двух суток после родов контролируют уровень глюкозы венозной плазмы натощак.
Через 4—12 недель рекомендовано повторно сделать пероральный глюкозотолерантный тест по правилам проведения для небеременных, чтобы исключить нарушения. Если отклонений нет, далее желательно повторять его ежегодно.
Гестационный диабет проходит после родов. К сожалению, остаются риски его возвращения в последующих беременностях и развития сахарного диабета второго типа в будущем. Он развивается у 50% женщин, перенесших гестационный диабет.
Рекомендации по правильному питанию и достаточному уровню физической активности остаются актуальными для женщин, столкнувшихся с гестационным диабетом, на всю жизнь. Последующие беременности лучше планировать.
Дети, рожденные у мам с гестационным диабетом, чаще всего абсолютно здоровы и ничем не отличаются от сверстников. Однако у них выше риск развития ожирения и сахарного диабета в будущем. Поэтому родителям таких детей следует внимательно следить за их питанием и физической активностью.
Запомнить
- Гестационный сахарный диабет связан с беременностью — возникает чаще всего во втором-третьем триместре и после родов проходит.
- Гестационный диабет может случиться у абсолютно любой женщины в абсолютно любую беременность.
- Гестационный диабет чаще всего не имеет клинических проявлений и может быть выявлен с помощью анализов — оценки уровня глюкозы венозной плазмы натощак и перорального глюкозотолерантного теста с 75 г глюкозы.
- Гестационный диабет может быть опасен серьезными осложнениями как для матери, так и для ребенка, в том числе отдаленными.
- Гестационный диабет обычно хорошо контролируется с помощью коррекции питания, физической активности и самоконтроля глюкозы, что помогает предотвратить осложнения. А если возникла необходимость в инсулинотерапии, не нужно бояться — это лечение безопасно.
- Гестационный диабет не влияет на сроки и методы родоразрешения, если не развились осложнения.